ЭВЛК и ЭВЛО являются разными названиями одного и того же высокоэффективного малоинвазивного современного метода лечения варикозного расширения вен нижних конечностей при помощи лазерного излучения.
На сегодняшний день лазерные операции являются наиболее предпочтительным методом лечения варикоза и отодвинули на второй план «открытую» классическую хирургию.
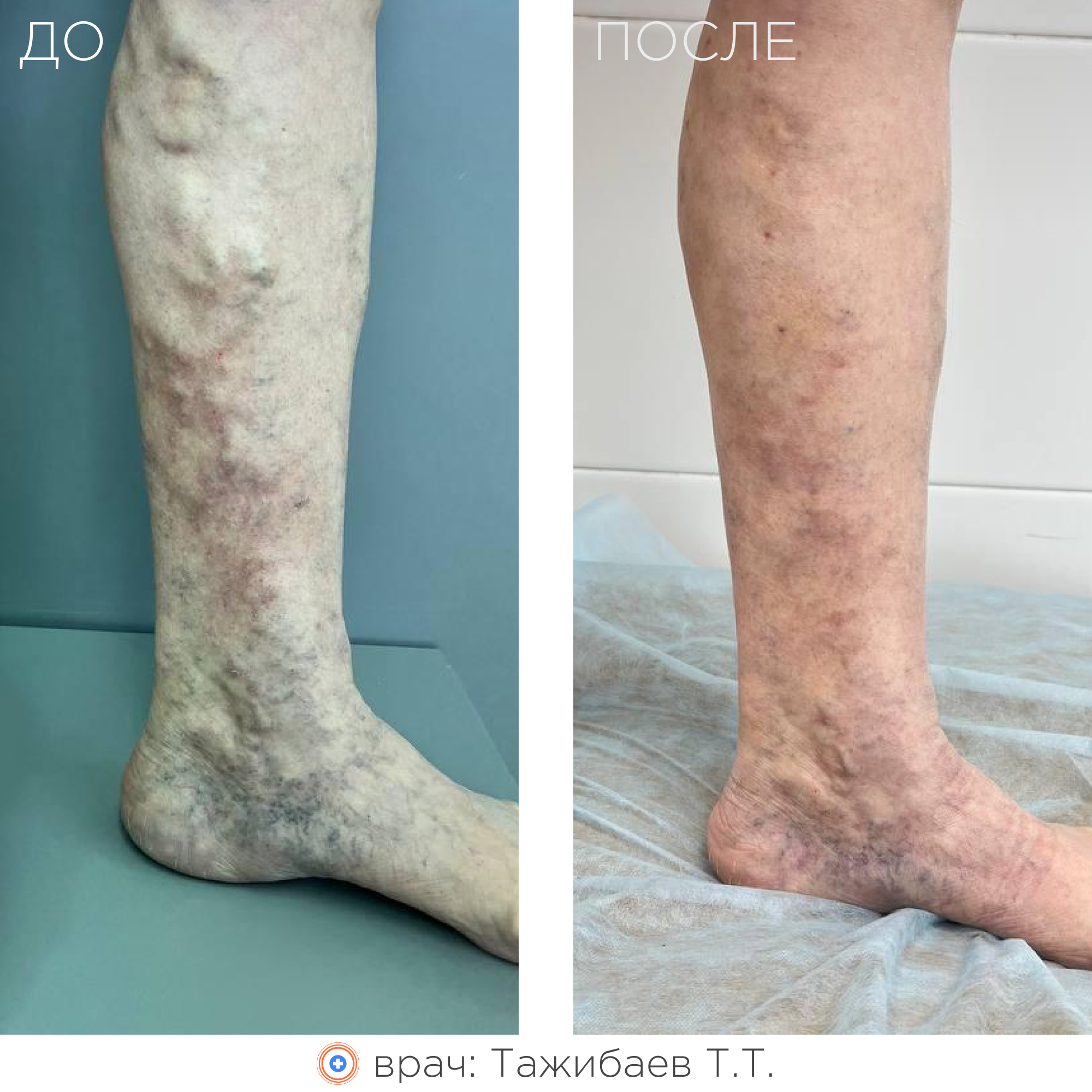
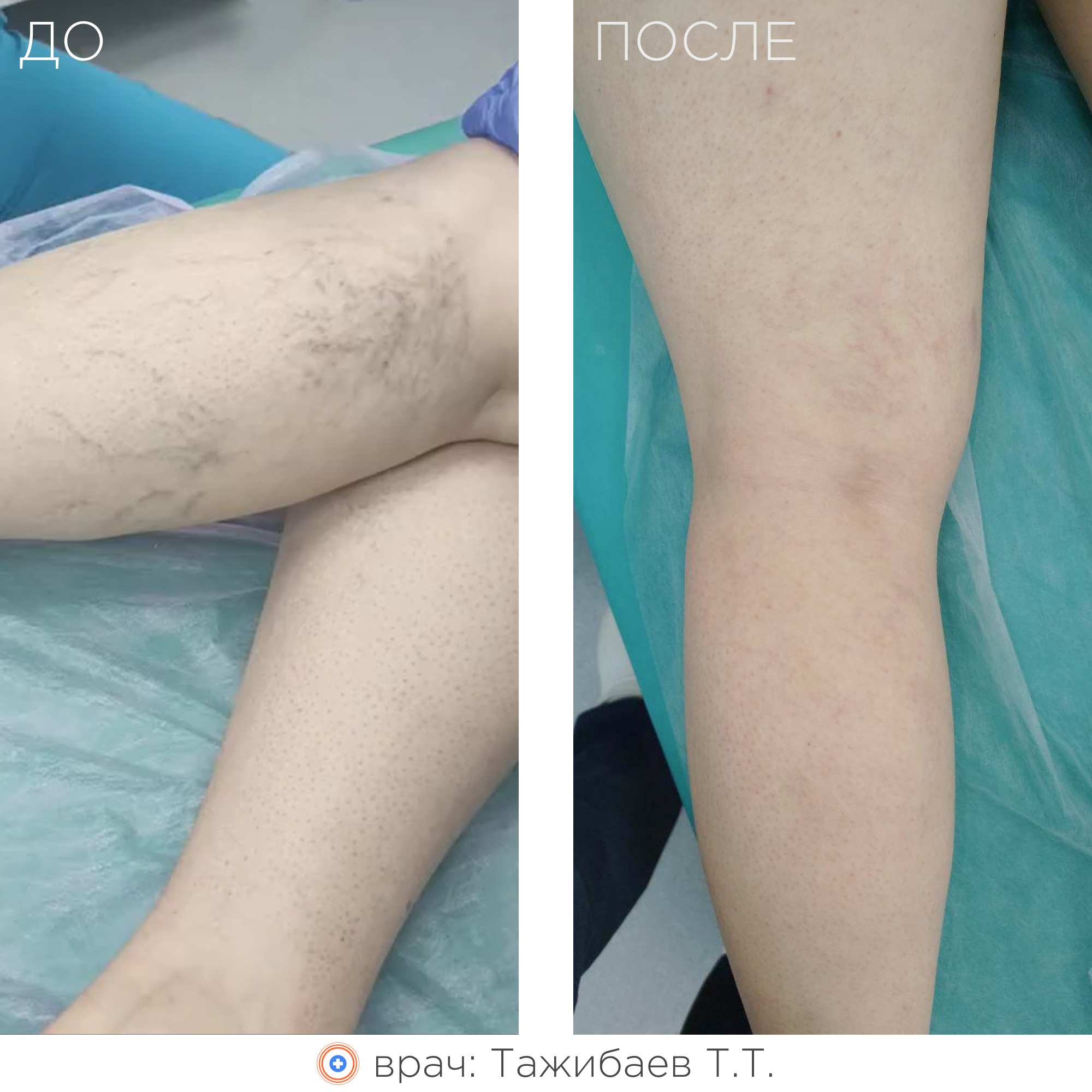
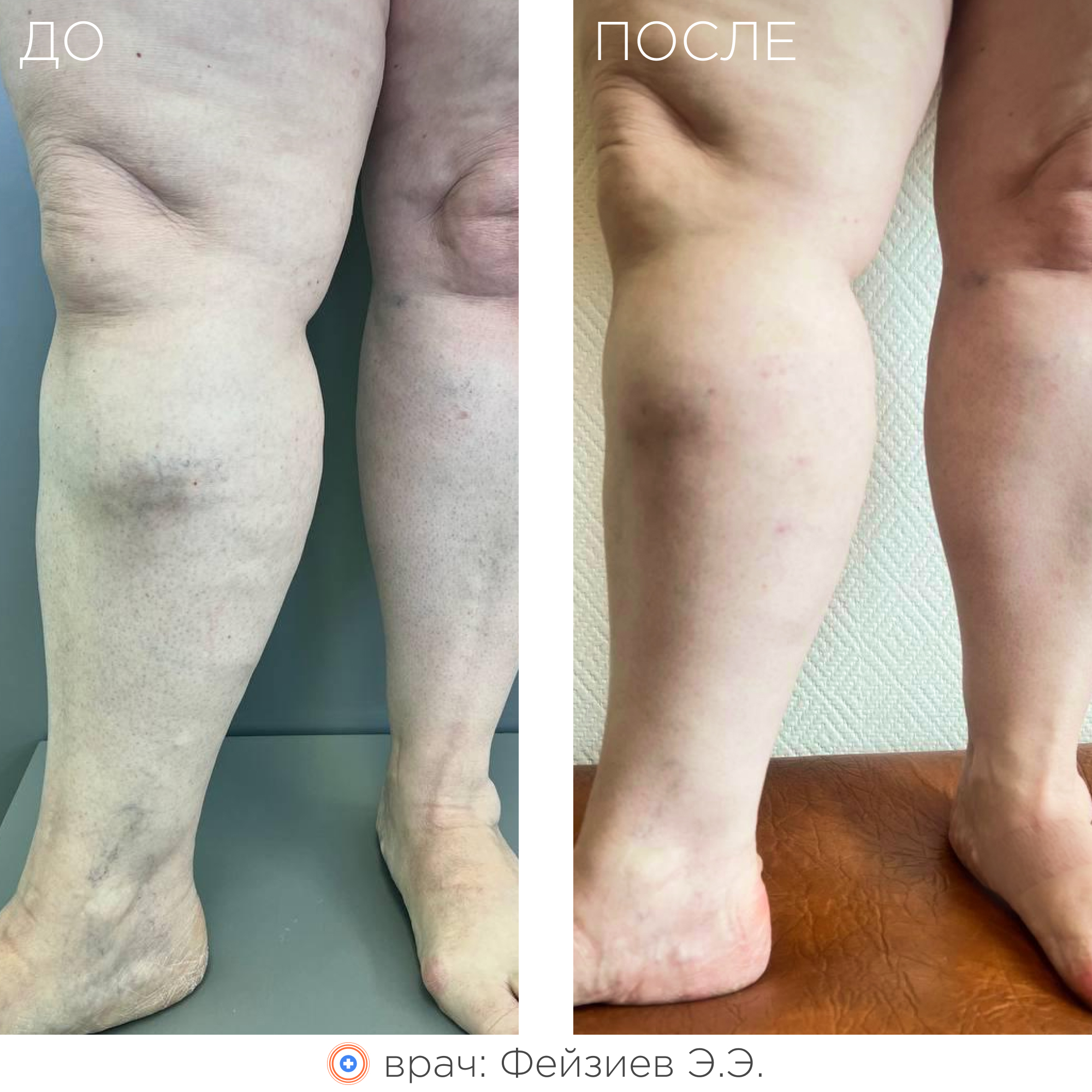
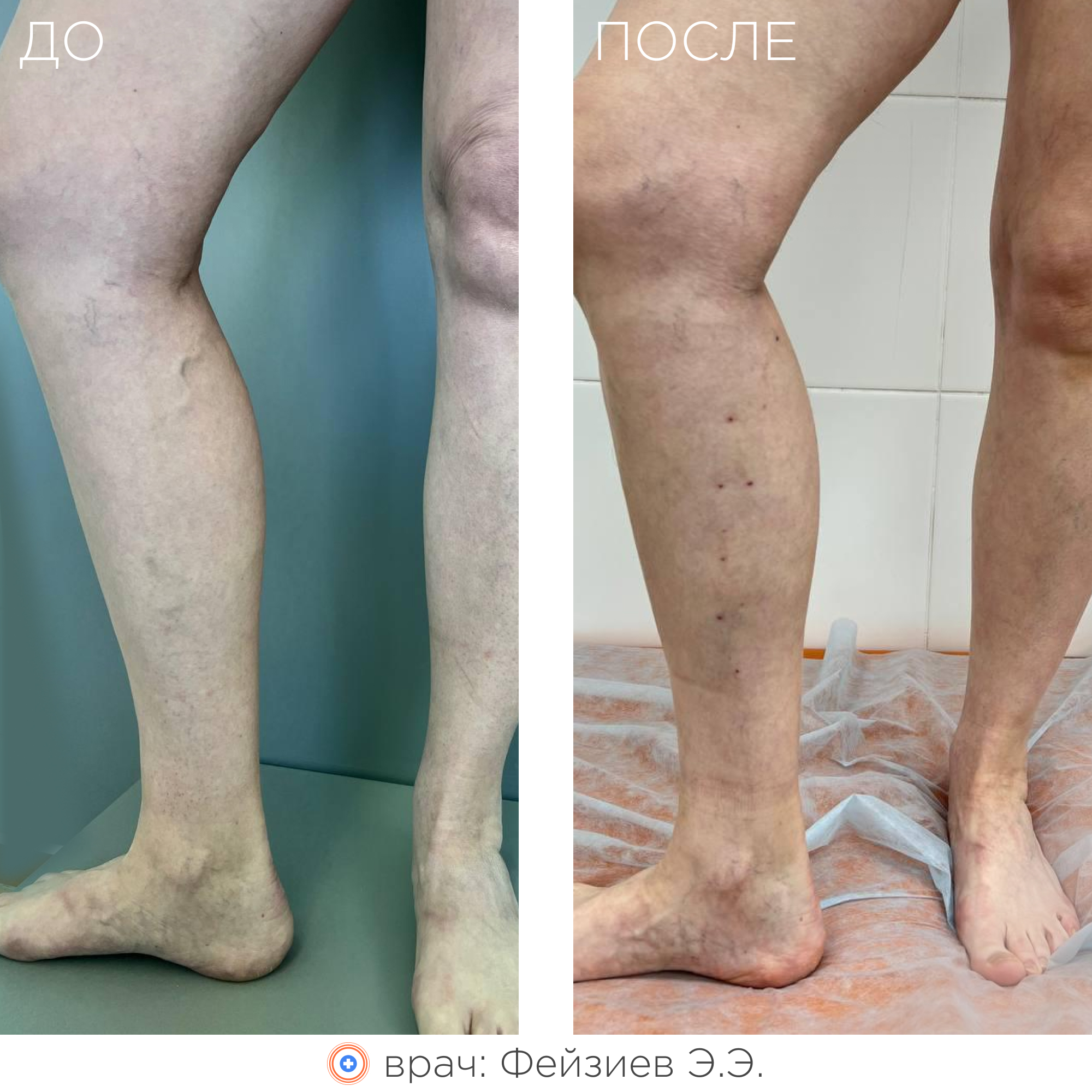
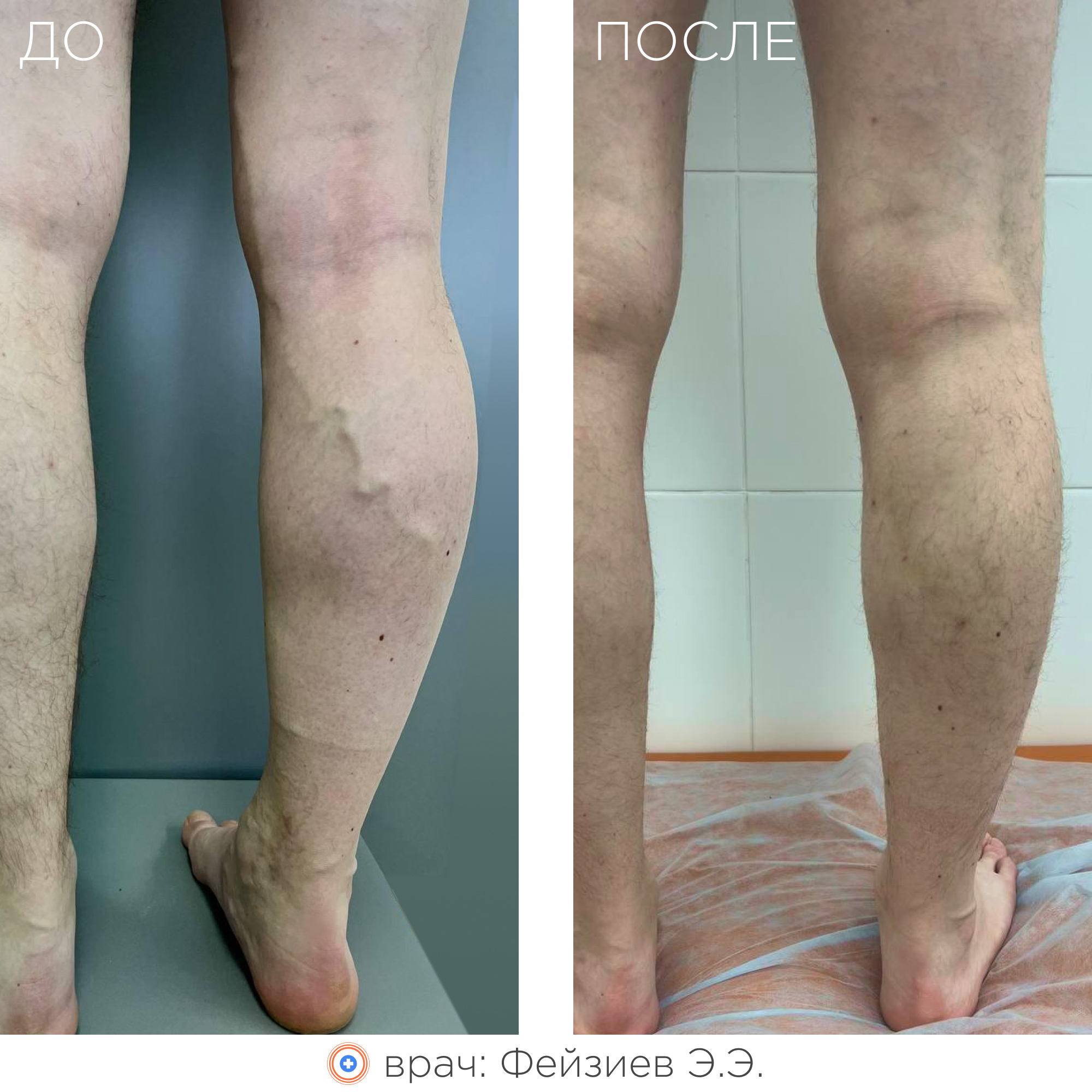
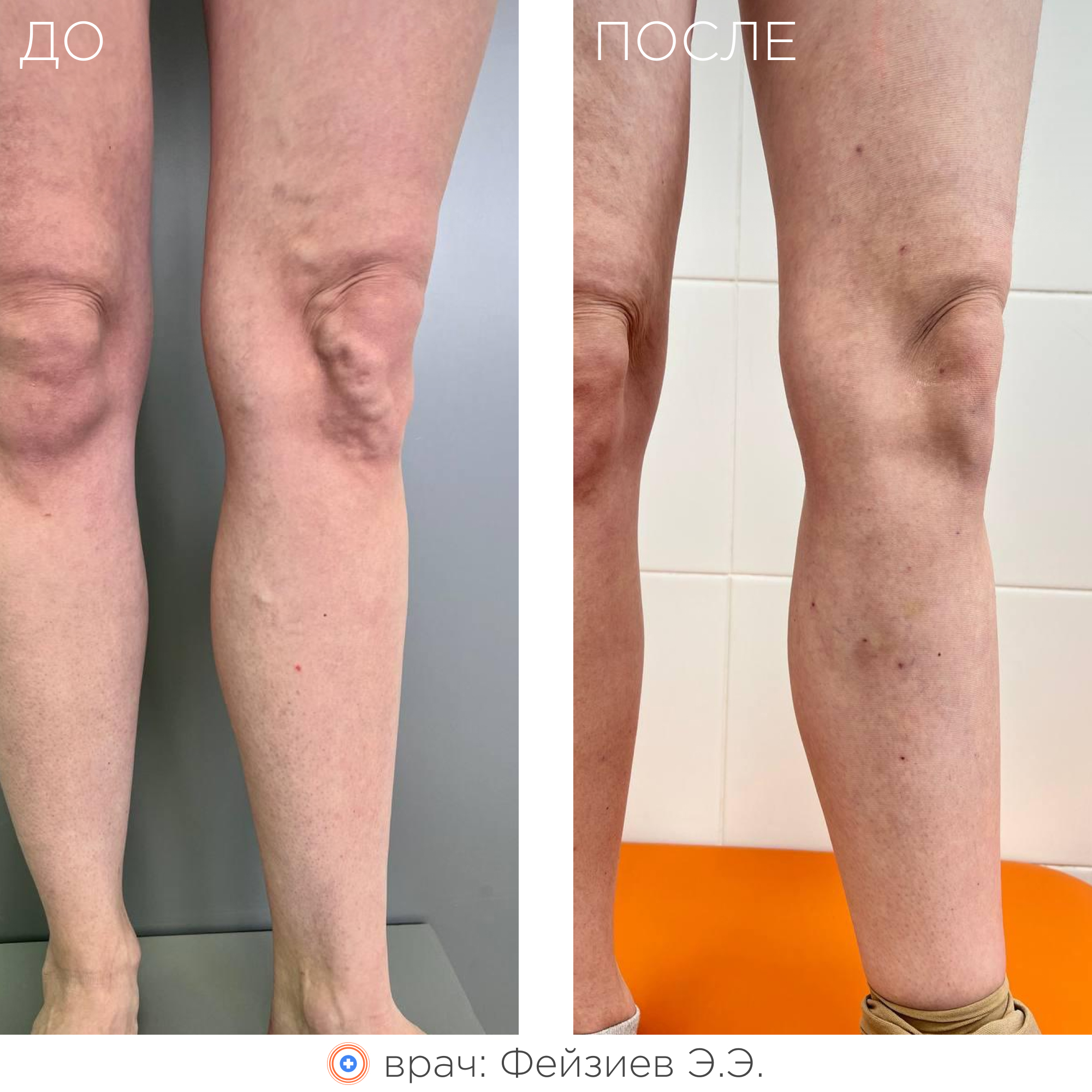
Суть метода заключается в термическом воздействии на внутреннюю стенку вены лазерным излучением, что приводит к «склеиванию» вены изнутри. В последующем такая вена замещается соединительной тканью и постепенно рассасывается.
Показания (согласно российским клиническим рекомендациям):
- магистральный варикоз с несостоятельностью клапанов в бассейнах большой и малой подкожных вен (вертикальный венозный рефлюкс);
- несостоятельность клапанов в перфорантных венах (горизонтальный венозный рефлюкс);
- удаление крупных притоков магистральных поверхностных вен.
В результате ликвидации патологического рефлюкса и венозного застоя крови:
- полностью исчезает или значительно уменьшается варикозная симптоматика (в том числе трофические расстройства кожи, включая трофические язвы);
- улучшается внешний вид ног;
- сводятся к минимуму риски развития осложнений варикоза (пигментация кожи, дерматит, экзема, тромбофлебит, липодерматосклероз, варикозная язва).
Преимущества лазерного лечения
- безопасность;
- высокая эффективность;
- не требует госпитализации;
- без общей и спинальной анестезии;
- малая травматичность без разрезов и швов;
- минимальный риск инфекционных осложнений;
- комфорт пациента во время манипуляции;
- быстрое восстановление после процедуры без утраты трудоспособности;
- низкий риск развития рецидива.
Противопоказания к лазерной облитерации вен
- тромбоз глубоких вен, острый тромбоз магистральных подкожных вен;
- беременность и период лактации;
- выраженные атеросклеротические изменения артерий нижних конечностей;
- инфекция кожи и мягких тканей в области проведения вмешательства;
- тяжёлые коагулопатии (тромбофилия, нарушения свертывающей системы крови);
- малая мобильность пациента (в этом случае предпочтительны классические хирургические методы лечения).
Лазерная коагуляция вен цена
Предоперационная подготовка
Процедура назначается после консультации врача-флеболога, проведения ультразвукового дуплексного сканирования венозной системы и ряда лабораторных и инструментальных методов исследования. Необходимо заранее проинформировать своего лечащего врача о лекарствах, которые вы принимаете, а также о возможных аллергических реакциях на какие-либо препараты. В день проведения процедуры пациенту следует прийти в свободной обуви и просторной одежде.
Как проходит лазерная коагуляция вен
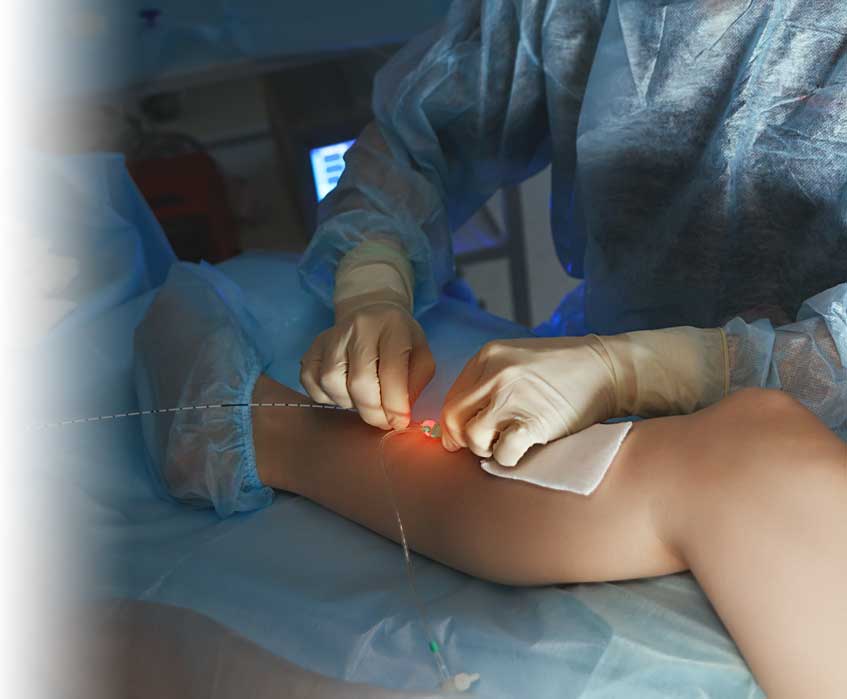
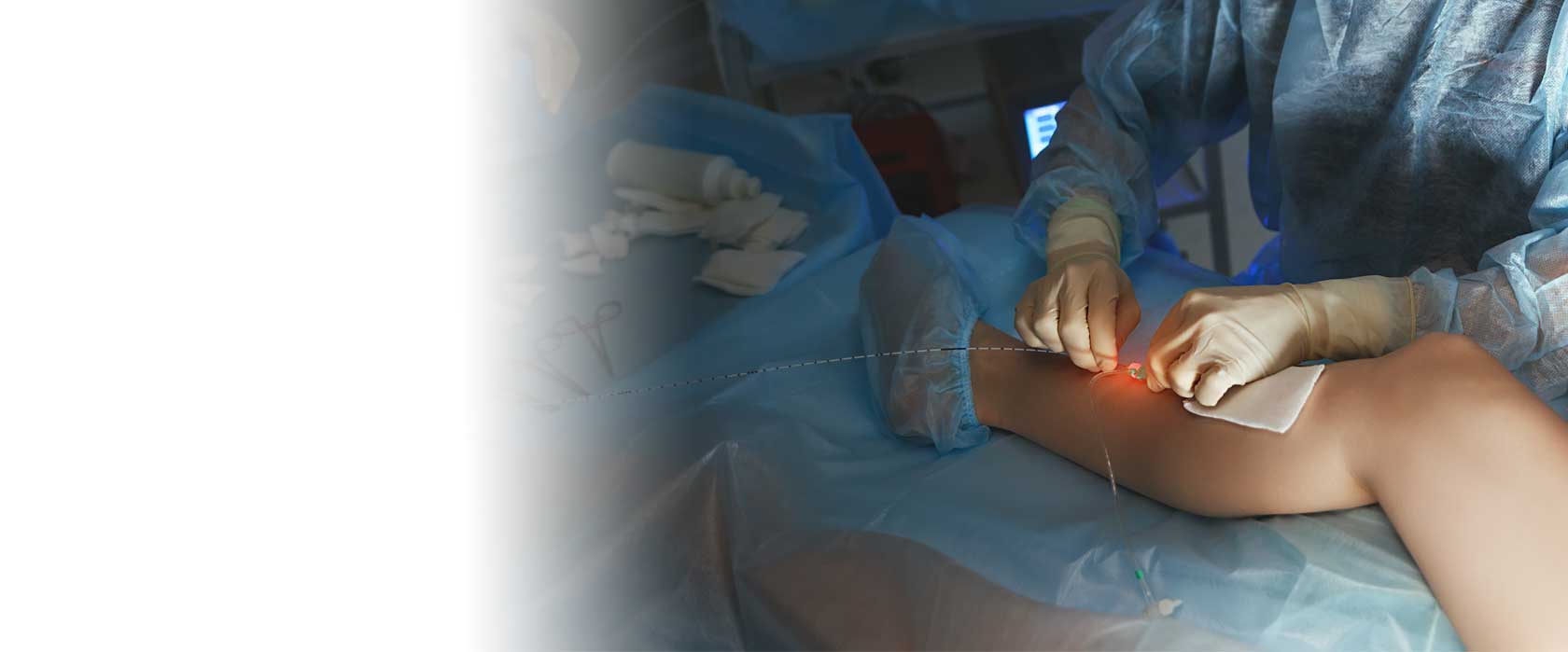
Все манипуляции проводятся в амбулаторных условиях в современной операционной. Предварительно под ультразвуковым контролем производится специальная разметка вен, чтобы хирургу было удобнее ориентироваться при выполнении вмешательства. Далее кожа обрабатывается антисептическим раствором и через прокол в начале измененной вены вводится гибкий лазерный световод до места впадения в глубокую венозную сеть. Выполняется тумесцентная анестезия, заключающаяся в формировании вокруг вены футляра из специального обезболивающего раствора. Затем на кончик световода подаётся лазерное излучение, которое начинает равномерно воздействовать на внутреннюю оболочку вены, при этом не доставляя пациенту никаких болезненных ощущений. В некоторых случаях лазерная операция может дополняться минифлебэктомией и склеротерапией. Продолжительность процедуры обычно составляет 30-90 минут, в зависимости от объёма вмешательства. Сразу после процедуры на ноги надеваются компрессионные чулки и пациент после непродолжительного наблюдения может покинуть клинику.
Реабилитационный период
У большинства пациентов послеоперационный период протекает без нарушения привычного образа жизни и не требует пребывания на больничном. В некоторых случаях могут возникать тянущие ощущения в области облитерированной вены, которые достаточно быстро проходят при соблюдении рекомендаций врача. Для скорейшей реабилитации необходимо следовать простым рекомендациям, которые предотвратят осложнения и приведут скорейшему восстановлению:
- ношение компрессионного трикотажа (сроки определяются индивидуально);
- ежедневная ходьба не менее часа;
- ограничение интенсивных физических нагрузок на 2-3 недели;
- отказ от горячих ванн, посещения бани, сауны, хаммама на месяц.
Также важно помнить о регулярном прохождении контрольных осмотров, график которых составляется хирургом.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.



























![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











