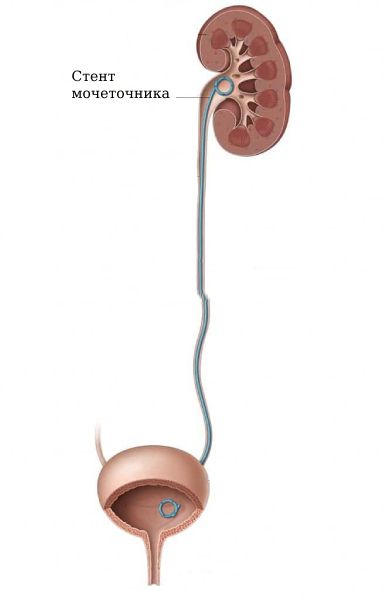
К стентированию мочеточника прибегают, когда отток мочи из почки затруднён. Во внутренний просвет мочеточника на всю его длину устанавливается тонкая полая трубка (стент). Верхний конец трубки располагается в лоханке почки, нижний выходит в полость мочевого пузыря. Введение стента позволяет восстановить нормальный отток мочи.
Иногда пациенты называют эту манипуляцию «стентирование почки». Однако существует другое вмешательство, которое часто обозначают этим же термином — стентирование почечной артерии (крупного сосуда почки). Не следует путать: это две отдельные операции, преследующие разные цели.
Показания к установке стента мочеточника
Процедура проводится, если нарушена проходимость мочеточника. Причиной такого состояния могут быть:
- сужение (стриктура) мочеточника различной природы — после инфекционного заболевания, после операции, из-за лучевой терапии;
- мочекаменная болезнь, камень в просвете мочеточника;
- сдавление мочеточника опухолью;
- болезнь Ормонда — изменения в клетчатке забрюшинного пространства, когда на фоне воспаления происходит разрастание соединительной ткани.
Что такое стент
Стент, предназначенный для установки в мочеточник — это тонкая полая трубка. Чаще всего она изготавливается из силикона, полиуретана или термопластичных полимеров. Металлические стенты применяются реже. Трубка может быть армированной, иметь гидрофильное покрытие.
Мочеточниковые стенты бывают разных размеров и диаметра. Средняя длина изделия для взрослых — 24–28 см. После обследования органов малого таза (УЗИ, рентгенодиагностика) врач подбирает подходящий для пациента вариант.
Концы трубки обычно загнуты в форме буквы «J» либо спиралью, в виде так называемого «свиного хвоста» (pig tail). Это необходимо для того, чтобы стент не менял своего положения после установки. Существует несколько видов:
- Двухпетлевой: оба конца трубки загнуты. Верхний завиток располагается в просвете почечной лоханки, нижний выводится в мочевой пузырь.
- Однопетлевой: завитком снабжён только верхний конец стента. Снизу в таком случае оставляют запас длины трубки. Подобная конструкция чаще всего применяется у беременных, это предотвращает смещение стента по мере роста плода.
По типу концевого отдела различают открытые и закрытые мочеточниковые стенты. Эта характеристика влияет только на технику установки. Чаще используется открытый тип.
Применяются и специальные виды стентов:
- противоопухолевый — отличается устойчивостью к сдавливанию;
- пиелостент — имеет утолщение на прямой части, применяется при пластике мочеточника, лоханочно-мочеточникового сегмента;
- стеностент — с усиленной прямой частью без отверстий.
- Рекомендации по выбору вида и типа мочеточникового стента даёт лечащий врач.
Противопоказания для стентирования
Стентирование мочеточника не проводится:
- на фоне острого воспалительного процесса в любом из органов малого таза;
- при наличии травмы уретры, которая сопровождается кровотечением из мочеиспускательного канала, задержкой мочи, гематомой.
Противопоказания относительные. После лечения воспаления или устранения последствий травмы операцию можно будет выполнить.
Как проходит стентирование мочеточника
Есть два пути установки стента в мочеточник:
- антеградный — по направлению тока мочи: сверху вниз, от почки к мочевому пузырю;
- ретроградный — в направлении, обратном движению мочи: снизу вверх, от мочевого пузыря к почке.
Антеградный способ применяют реже. К нему прибегают, когда доступ снизу по какой-либо причине затруднён. Метод более травматичен, чем ретроградный. Для антеградного введения выполняют прокол кожи в поясничной области. Формируется отверстие, ведущее в почечную лоханку. Через него в мочеточник со стороны лоханки вводится стент. Операцию выполняют в стационаре, под общим наркозом.
Ретроградный способ при доступе через уретру — малоинвазивный. Применяется чаще всего, поскольку наименее травматичный. Манипуляция длится около получаса. Вмешательство может выполняться амбулаторно. В некоторых случаях врачи предпочитают госпитализировать пациента. Используется либо местная анестезия, либо наркоз. Не требуется никаких проколов или разрезов. В уретру вводится цистоскоп, оснащённый подсветкой и видеокамерой. Под контролем оптики стент вслед за проводником внедряется через уретру в мочевой пузырь, затем проталкивается в мочеточник. Верхний конец трубки размещается в лоханке почки, нижний остается в мочевом пузыре. Затем цистоскоп извлекается. Для дополнительного контроля положения трубки используют рентген.
В медицинской литературе описаны примеры ретроградной установки стента через надлобковый прокол мочевого пузыря. Однако этот метод более травматичен, чем введение через уретру, и менее удобен, чем антеградное введение.
Подготовка к стентированию
Врач принимает решение об операции на основе обследования. Перед вмешательством выполняются:
- УЗИ почки и органов малого таза;
- КТ;
- урография, в том числе с контрастированием — рентгеновское исследование почек и мочевыводящих путей;
- цистоскопия;
- анализы мочи, крови (общий и биохимический);
- стандартные предоперационные исследования и анализы (флюорография, крови на сифилис и гепатиты, определение группы и резус-фактора, коагулограмма, ЭКГ).
Если в области малого таза диагностированы воспаление и инфекция, болезнь следует вылечить до стентирования. Для этого может понадобиться курс антибиотиков. За несколько дней до вмешательства отменяются препараты, влияющие на свёртываемость крови.
Стентирование мочеточника у мужчин и женщин
Мочеточниковый стент устанавливают и мужчинам, и женщинам. Независимо от пола, может применяться один из способов введения — ретроградный через уретру или антеградный.
У женщин необходимость в стентировании может возникать во время беременности. В этом случае устанавливают однопетлевой удлиненный стент. Он фиксируется только в почечной лоханке. Нижний край в мочевом пузыре оставляется свободным, с запасом длины. Стент контролируют при помощи УЗИ ежемесячно. Убирают трубку обычно через 30 дней после родов. Только у женщин применяется один из способов удаления стента с помощью стерильной петли.
Как удаляют стент
В большинстве случаев стент удаляют с помощью цистоскопа. Процедура выполняется обычно в амбулаторных условиях, под местным обезболиванием.
Иногда манипуляцию проводят другими методами:
- посредством нити, присоединённой к нижнему концу трубки;
- магнитом — в случае металлического стента (применяется редко);
- при помощи особой стерильной петли — только у женщин.
Возможны ли осложнения?
Обычно пациенты хорошо переносят и никак не ощущают мочеточниковый стент. Иногда сразу после процедуры больного может беспокоить учащенное мочеиспускание, дискомфорт в области поясницы или внизу живота, резь в области уретры. При первом мочеиспускании могут быть заметны следы крови в моче. Чаще всего такие симптомы проходят за 2–3 дня.
Стоит немедленно обратиться за помощью к врачу, если примесь крови в моче увеличивается, моча становится мутной, появляются резкие боли, повышается температура тела.
Существует вероятность следующих осложнений:
- инфицирование;
- кровотечение;
- обструкция (закупорка) камнями;
- смещение, миграция стента.
Преимущества процедуры
Стентирование мочеточника эффективно решает проблему с нарушением оттока мочи из почки. Введение стента через уретру — малоинвазивная процедура, после которой не требуется долгого восстановительного периода. После стентирования мочеточника пациент может быстро вернуться к привычному образу жизни.
Диетические рекомендации включают увеличенное потребление жидкости (2-3 литра в день). Ограничений в пище нет. Можно заниматься спортом, исключив сильные нагрузки, прыжки и подъём тяжестей. Пациент может вести нормальную сексуальную жизнь.
Стоимость установки стента
Наши преимущества
ФНКЦ ФМБА России — это многопрофильный медицинский центр с собственной научной и технической базой. Современное оборудование, высокая квалификация и опыт наших врачей позволяют добиваться лучших результатов в лечении.
В Центре вы можете получить одновременную консультацию уролога и специалистов смежных направлений. Операции выполняют врачи с большим практическим опытом. Наших пациентов ожидают внимательный персонал, комфортабельный стационар, индивидуальные палаты со всеми удобствами.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.

























![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











