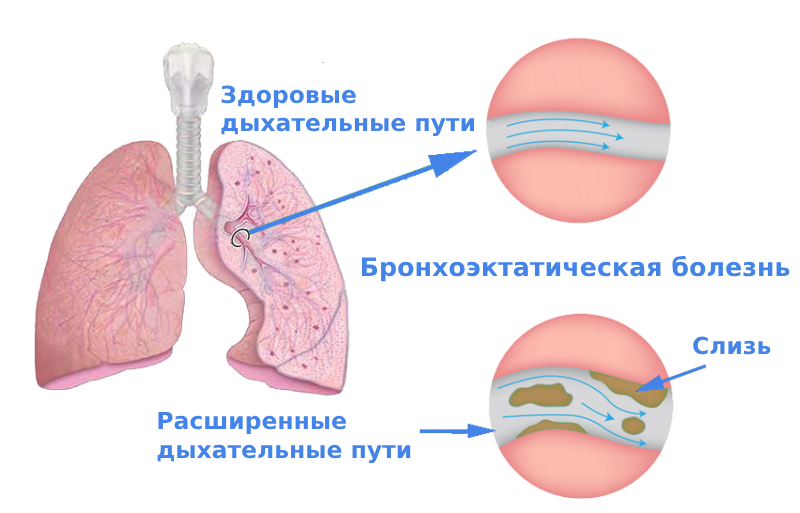
Бронхоэктатическая болезнь лёгких, или бронхоэктазия — это патологическое расширение отдельных участков бронхов, мелких или крупных. Состояние сопровождается хроническим воспалением, у больного нарушается отхождение слизистого секрета, и возникает застой мокроты.
Патология ухудшает работу лёгких, отражается на общем состоянии пациента и способна приводить к серьёзным осложнениям. Предотвратить обострения, стабилизировать дыхательную функцию и улучшить качество жизни помогает своевременное выявление и лечение болезни.
Причины патологии
Современная медицина рассматривает бронхоэктазию не как самостоятельное заболевание, а как устойчивый комплекс изменений, встречающийся при многих патологиях дыхательных путей. Основными причинами, вызывающими развитие бронхоэктазов, считают такие болезни:
- муковисцидоз — наследственное, врождённое заболевание, для которого характерно выделение избыточно вязкой мокроты;
- инфекции нижних отделов дыхательных путей, в том числе бактериальные, вирусные или грибковой природы;
- иммунодефицитные состояния;
- воспалительные процессы неинфекционной природы, например, саркоидоз;
- системные заболевания с поражением соединительной ткани — анкилозирующий спондилит, ревматоидный полиартрит и др.;
- аутоиммунные заболевания, например, системная красная волчанка;
- хроническая обструктивная болезнь лёгких;
- бронхиальная астма;
- компрессия бронхов в результате попадания инородных тел, сдавливания опухолью, доброкачественной либо злокачественной, или как следствие травмы;
- ряд наследственных патологий — первичная цилиарная дискинезия (нарушение работы ресничек выстилающего бронхи эпителия), синдром Марфана и др.;
- термические или лучевые ожоги дыхательных путей.
Главным условием для развития бронхоэктатической болезни исследователи называют сочетание нескольких факторов: воспалительного процесса в бронхе, нарушения оттока секрета и снижения естественной защиты дыхательных путей.
Факторы риска
Вероятность развития бронхоэктазии увеличивается, если на пациента воздействуют такие факторы:
- неблагоприятное влияние внешней среды — химическое, механическое или биологическое загрязнение воздуха;
- табакокурение, в том числе пассивное вдыхание дыма;
- образ жизни, приводящий к снижению иммунитета — плохое питание, гиподинамия, авитаминоз, вредные привычки;
- аллергические респираторные реакции, сезонная аллергия;
- рефлюксная болезнь пищевода;
- частые респираторные инфекции;
- патология органов полости рта или носоглотки, приводящая к нарушению дыхания;
- ожирение, ночной храп, ночное апноэ.
Дополнительный фактор риска — отказ от вакцинации против коклюша и кори, имеющих респираторную составляющую.
Патогенез бронхоэктазов
Бронхоэктатическая болезнь — хроническое состояние, при котором в дыхательных путях развивается процесс, получивший название «порочный круг». Воспаление, возникающее в стенке бронхов, повреждает клетки мерцательного эпителия, выстилающего просвет дыхательных путей. Из-за этого ослабляется естественное восходящее движение слизистого секрета. Мокрота застаивается, инфицируется. Создаются условия для рецидивов воспаления. Отправной точкой «порочного круга» может быть также застой слизи из-за нарушения эластической тяги упругой бронхиальной стенки, сужения просвета бронха или врождённой недостаточности ресничек эпителия. Значительную роль играет снижение местного, клеточного, или общего иммунитета.
Застойные явления создают препятствие в просвете дыхательных путей, и под давлением воздуха участок бронха расширяется. На фоне воспалительных изменений нарушается структура бронхиальной стенки — она истончается, теряет эластичность. Деформация бронха приобретает необратимый характер.
Воспаление может распространяться на близлежащие ткани лёгкого, провоцировать фиброзные изменения в паренхиме органа.
Классификация
Клиницисты разделяют все случаи бронхоэктатической болезни на две основные группы:
- возникшие в результате муковисцидоза;
- не связанные с муковисцидозом.
Применяют классификацию патологии по форме деформации бронхов:
- цилиндрические бронхоэктазы;
- веретенообразные образования;
- мешотчатые расширения;
- кистозные деформации стенки.
В соответствии с механизмом образования расширений описывают такие виды бронхоэктазов:
- гипертрофические — с увеличением толщины стенок бронхов;
- атрофические — с истончением стенок бронхов;
- диспластические — возникают у детей при неполном развитии хрящевой ткани;
- тракционные — развиваются вследствие фиброзного процесса;
- ретенционные — связаны с избыточным выделением секрета;
- ателектатические — проявляются в зоне образования ателектазов (спадения, уплотнения паренхимы лёгких);
- постстенотические — развиваются на фоне сужения бронха.
Бронхоэктатическая болезнь может иметь врождённый или приобретённый характер. Патологию классифицируют также по местоположению изменённых участков бронхов: например, «бронхоэктазия средней доли правого лёгкого».
Распространённость и статистика
Исследования, проведённые Институтом здоровья в США, выявили в стране более 500 тысяч человек, у которых была обнаружена бронхоэктатическая болезнь. Показательно, что процент заболевших растёт с возрастом. Среди молодых пациентов изменения в бронхах были найдены у 4 человек на 100 тысяч населения. У пациентов среднего и старшего возраста доля больных увеличилась до 272 на 100 тысяч человек. Обнаружено, что у женщин бронхоэктазы встречаются несколько чаще, чем у мужчин.
В России по данным 2023 года распространённость бронхоэктазии составила 19,7 человек на 100 тысяч населения. С 2021 по 2023 год отмечен рост числа пациентов, находящихся на диспансерном наблюдении с этой патологией. Заболеваемость за этот период выросла на 5,60%.
Симптомы
Ведущий симптом, позволяющий заподозрить бронхоэктазию — это хронический, регулярный кашель с отхождением мокроты. Слизистый секрет выделяется ежедневно, чаще утром, иногда — после каждого приступа кашля.
Помимо продуктивного кашля, могут наблюдаться такие признаки:
- одышка при незначительной физической нагрузке;
- появление крови в мокроте;
- гнойная мокрота;
- боль в груди;
- слабость, утомляемость, потливость;
- снижение массы тела без видимой причины;
- стойкое или рецидивирующее повышение температуры до субфебрильных (менее 38,0°C) значений;
- рецидивирующие пневмонии;
- дыхательная недостаточность.
В некоторых случаях заболеванию может сопутствовать воспаление придаточных пазух носа — гайморит, фронтит.
Осложнения
Прогрессирующее заболевание может привести к таким осложнениям:
- закупорка просвета бронха слизистой пробкой;
- бронхопневмония;
- ателектаз — состояние, при котором часть лёгочной ткани уплотняется, спадается, переставая участвовать в дыхании;
- фиброз лёгкого — это патологический процесс, при котором нормальная структура лёгочной паренхимы замещается рубцовой тканью;
- эмфизема — это хроническое заболевание, при котором в лёгких накапливается избыточное количество воздуха, нарушающее их анатомическую структуру;
- амилоидоз — это группа патологических состояний, характеризующихся отложением в тканях организма аномальных белков (амилоидов);
- нагноительные процессы: абсцессы в лёгких, эмпиема плевры;
- лёгочное кровотечение;
- дыхательная недостаточность;
- сердечная недостаточность.
Системное лечение — основной фактор, позволяющий предупредить развитие осложнений.
Диагностика
Для диагностики патологии применяют лабораторные методы, исследование функциональных параметров дыхательной системы и инструментальные методы.
В лабораторных условиях проводится:
- анализ крови общий и биохимический — позволяет выявить признаки воспалительного процесса, анемии;
- общий анализ мокроты — по результатам также выявляются признаки воспаления;
- бактериологический анализ — определяет присутствие патогенной микрофлоры в мокроте;
- тест на чувствительность к антибиотикам.
Программа оценки работы дыхательной системы включает спирометрию — измерение функциональной ёмкости лёгких, объёма выдоха, парциального давления кислорода и углекислого газа.
Для визуализации изменений назначается КТ лёгких, а также бронхоскопия.
Расширенный спектр анализов и исследований, консультации врачей смежных профилей могут понадобиться для выявления основного заболевания или причины, приведшей к формированию бронхоэктазов.
Лечение
Лечение заболевания направлено прежде всего на купирование обострений, улучшение функционального состояния лёгких, снижение симптоматики. Изменение формы бронхов считается необратимым, но предотвращение воспалительных процессов позволяет значительно улучшить качество жизни и добиться стойкой ремиссии.
Терапия ведётся по таким направлениям:
- антибактериальное лечение;
- улучшение эвакуации мокроты из лёгких и бронхов;
- бронхолитическая терапия;
- противовоспалительное лечение.
Различают кратковременную терапию, востребованную в период обострения, и долговременную, применяемую на протяжении ремиссии.
Среди медикаментозных методов лечения важное место отводится ингаляционному пути введения препаратов. Таким образом непосредственно к очагу воспаления доставляются противовоспалительные, муколитические, бронхолитические средства. Метод позволяет достигать высоких концентраций препаратов в поражённых тканях, снижая побочные эффекты.
Для усиления дренажной функции дыхательных путей широко применяются немедикаментозные методы. При обострении больному рекомендуют занимать положение тела, облегчающее отхождение слизи. После снятия остроты процесса назначается лёгочная реабилитация, включающая специальный комплекс упражнений, а также физиотерапевтические методы.
В некоторых случаях, например, для купирования лёгочного кровотечения — может быть показано хирургическое лечение.
Прогноз и профилактика
Для определения тяжести течения болезни применяются специальные опросники: индекс тяжести ИТБ и FACED. Оценка проводится с учётом возраста больного, сохранности основных функциональных показателей лёгких, общего состояния, рентгенологических особенностей. Эти данные помогают врачу выбрать правильную тактику лечения. В период ремиссии пациенты с бронхоэктатической болезнью находятся на диспансерном наблюдении. Системный подход к терапии, выполнение рекомендаций пульмонолога позволяет достичь стойкой ремиссии.
Для профилактики обострений пациенту рекомендуется отказаться от курения, минимизировать вредные воздействия, придерживаться здорового образа жизни. Проводится поддерживающая терапия витамином D. Отмечен положительный эффект вакцинации от респираторных инфекций.
Преимущество лечения в ФНКЦ
ФНКЦ ФМБА — это крупнейший в России многопрофильный медицинский центр.
На базе медицинского учреждения действует пульмонологический центр, который является лидером по диагностике и лечению заболеваний органов дыхания в нашей стране: распространённых и редких. В отделении пульмонологии приём ведут врачи с большим опытом клинической практики.
Клиника предлагает пациентам детальную и качественную диагностику на высокоточном оборудовании последнего поколения. Тактика лечения подбирается индивидуально с учётом актуальных клинических рекомендаций. Лечение заболеваний дыхательной системы проводится амбулаторно и в условиях современного стационара. В отделении пульмонологии активно применяются реабилитационные программы с использованием широкого спектра физиотерапевтических методик.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.

















![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











