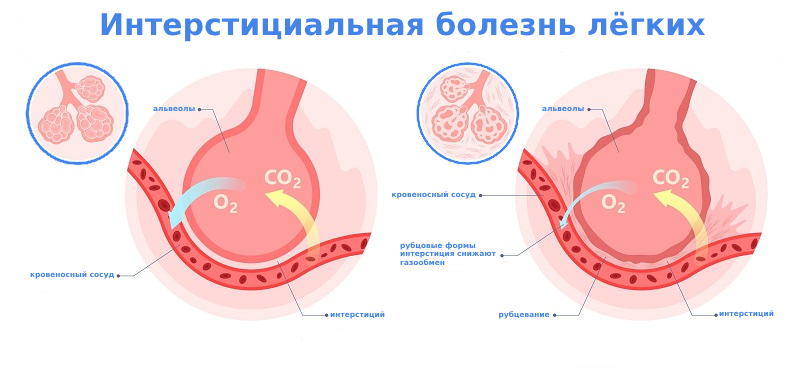
Интерстициальная болезнь лёгких (ИБЛ) — собирательное название для группы хронических заболеваний, при которых происходит поражение соединительной ткани лёгких или интерстиция — каркаса, поддерживающего альвеолы и сосуды. Для этого состояния характерна воспалительная инфильтрация альвеол, мелких бронхов (бронхиол), лёгочных капилляров с переходом в фиброз в тяжёлых случаях.
Нормальная структура лёгочной ткани при фиброзе замещается рубцовой. Это приводит к прогрессирующему снижению объёма лёгких, снижению их эластичности и необратимому нарушению основной функции органа — газообмена. В результате их способность обеспечивать организм кислородом снижается. Если фиброз не лечить, у пациента может развиться дыхательная и сердечная недостаточность, другие осложнения, которые ухудшают качество жизни пациента, повышают риск летального ухода.
Для интерстициальных заболеваний лёгких характерно хроническое течение с медленным, но устойчивым прогрессированием симптомов. Интерстициальные болезни лёгких требуют раннего выявления и специализированного лечения, направленного на замедление развития фиброза и сохранение функции дыхания.
Диагноз ИБЛ подтверждается по данным рентгенографии и компьютерной томографии, функциональных лёгочных тестов, биопсии лёгкого. В качестве лечения назначаются кортикостероиды, иммунодепрессанты, кислородотерапия.
Классификация интерстициальных заболеваний
Интерстициальные болезни лёгких представляют собой разнородную группу патологий, которые отличаются по причинам возникновения, клиническому течению и ответу на терапию. Их принято классифицировать в зависимости от этиологического, то есть причинного фактора.
Идиопатические формы
К этой категории относятся заболевания с неустановленной этиологией. Наиболее известной формой является идиопатический фиброз — агрессивное заболевание, которое сопровождается необратимой перестройкой лёгочной ткани. Также к идиопатическим формам относят неспецифическую интерстициальную пневмонию, респираторный бронхиолит, криптогенную организующуюся пневмонию, другие редкие варианты.
Вторичные формы
Заболевания развиваются на фоне других патологических состояний или в определённых условиях. Повреждение ткани лёгких может быть следствием системных нарушений, воздействий внешней среды или лекарственной терапии. Самым значимым фактором риска ИБЛ является курение, особенно в случае большого стажа курения. Для постановки диагноза важно выявить первичное состояние, ставшее триггером фиброзирующего процесса.
Заболевания соединительной ткани и аутоиммунные болезни
Интерстициальное поражение лёгких часто сопровождает такие ревматологические заболевания, как системная склеродермия, ревматоидный артрит, полимиозит, дерматомиозит, системная красная волчанка, синдром Шегрена. В этих случаях оно может развиваться постепенно или быть первым проявлением основного заболевания.
Пневмокониозы
Это группа профессиональных заболеваний, возникающих при длительном вдыхании вредной производственной пыли: угольной, кремниевой, асбестовой, другой. На фоне хронического пылевого раздражения развиваются воспаление и прогрессирующий фиброз, которые значительно снижают жизненную ёмкость лёгких (ЖЕЛ).
Лекарственно-индуцированные заболевания
Ряд медикаментов обладает способностью вызывать токсическое поражение интерстициальной ткани лёгких. К ним относятся некоторые цитостатики, противоаритмические средства, антибиотики, а также препараты, применяемые для лечения ревматических заболеваний и онкологии. Возникновение симптомов может быть отсроченным и требует дифференциальной диагностики.
Инфекционные заболевания
Некоторые инфекции способны провоцировать воспаление соединительной ткани лёгких. Это касается как острых вирусных поражений (например, вызванных коронавирусами), так и хронических бактериальных и грибковых инфекций. При этом интерстициальный компонент может быть основным проявлением или осложнением.
Заболевания, связанные с онкологией
Интерстициальные изменения в лёгких у пациентов с онкологией развиваются как результат паранеопластического воспаления, метастатического поражения. Иногда поражение соединительной ткани лёгких становится первым проявлением скрытой злокачественной опухоли. Также ИБЛ могут возникать в виде осложнений на фоне лучевой терапии или приёма химиопрепаратов.
Симптомы интерстициальных заболеваний
Клинические проявления интерстициальных болезней лёгких формируются постепенно и на ранних этапах могут оставаться малозаметными.
К наиболее типичным симптомам относятся:
- Одышка. Сначала она возникает только при физической нагрузке — быстрой ходьбе, подъёме по лестнице, работе по дому. По мере прогрессирования болезни одышка усиливается, появляется при минимальных усилиях, а в тяжёлых случаях беспокоит в состоянии покоя.
- Сухой, изнуряющий кашель. Непродуктивный кашель (без выделения мокроты) может усиливаться в положении лёжа, при разговоре или смехе и плохо поддаётся лечению противокашлевыми средствами.
- Усталость и снижение толерантности к нагрузке. Из-за нарушения газообмена организм испытывает нехватку кислорода, что приводит к быстрой утомляемости даже при обычной активности.
- Боль или дискомфорт в грудной клетке. Некоторые пациенты отмечают тупую или колющую боль в области грудной клетки, усиливающуюся при глубоком вдохе. Это связано с вовлечением плевры или напряжением дыхательной мускулатуры.
- Цианоз. Посинение губ, ногтевых пластин или кожи свидетельствует о выраженной гипоксемии — снижении уровня кислорода в крови.
- Пальцы в форме барабанных палочек. Утолщение концевых фаланг пальцев и выпуклость ногтевых пластин встречаются при хронических формах ИБЛ и служат признаком длительного кислородного голодания.
Пациент также может жаловаться на потерю аппетита и снижение веса. Для некоторых ИБЛ, например, острой интерстициальной пневмонии, характерно повышение температуры.
Первые признаки нередко списываются пациентами на возраст, переутомление или сопутствующие заболевания, что затрудняет своевременную диагностику.
Методы диагностики
Первичная диагностика начинается с подробного опроса пациента и физикального осмотра. Врач уточняет жалобы, продолжительность симптомов, наличие факторов риска (курение, контакт с производственной пылью, приём лекарств, аутоиммунные заболевания). При аускультации часто выслушиваются крепитирующие хрипы в базальных (нижних) отделах лёгких. Также обращается внимание на признаки гипоксии — посинение губ, утомляемость, изменения формы пальцев.
Для уточнения диагноза применяются следующие методы:
- Рентгенография грудной клетки — позволяет выявить изменение лёгочного рисунка и начальные признаки фиброза.
- КТ высокого разрешения — наиболее информативный метод визуализации. На томограммах определяются изменения, характерные для фиброза лёгких: ретикулярные изменения (ажурная сеть из тонких пересекающихся линий), «сотовая» трансформация (образование мелких кист), зоны «матового стекла» (участки уплотнений).
- Спирометрия — определяется снижение лёгочного объёма, характерное для рестриктивных изменений, то есть нарушений вентиляции, связанных с утратой лёгочной тканью эластичности.
- Измерение диффузионной способности лёгких (DLCO) — оценивается способность кислорода проникать через альвеолярно-капиллярную мембрану.
- Анализ газов артериальной крови — помогает установить степень дыхательной недостаточности.
- Общий и биохимический анализ крови — позволяют выявить воспаление, гипоксемию.
- Иммунологические тесты — используются при подозрении на аутоиммунные процессы: ревматоидный артрит, склеродермию, другие.
- Бронхоальвеолярный лаваж — проводится в рамках бронхоскопии для получения клеточного материала, исключения инфекционного процесса.
При неясной клинической картине и для определения морфологического типа поражения назначается биопсия лёгкого.
Лечение
Терапию ИЗЛ важно начинать как можно раньше, чтобы замедлить развитие фиброза и сохранить функцию дыхания.
Основные направления лечения включают:
- исключение провоцирующего фактора (пыль, медикаменты, токсические вещества);
- применение противовоспалительных и иммунодепрессивных препаратов (глюкокортикостероиды, азатиоприн, микофенолат, циклоспорин — по показаниям);
- антифибротическая терапия (пирфенидон, нинтеданиб) — замедляет снижение лёгочной функции при фиброзе, уменьшает частоту обострений;
- кислородотерапия — показана при снижении сатурации (насыщения артериальной крови кислородом), особенно в покое или при физической нагрузке;
- лечение сопутствующих заболеваний и осложнений, включая бактериальные инфекции, лёгочную гипертензию и сердечную недостаточность.
В тяжёлых и необратимых случаях пациентам показана трансплантация лёгких.
Реабилитация лёгких
Реабилитационные мероприятия проводятся в составе комплексной пульмонологической помощи пациентам с различными интерстициальными поражениями лёгких, повышая её эффективность. Лёгочная реабилитация направлена на восстановление дыхательной функции, повышение толерантности к физической нагрузке и улучшение качества жизни. Она включает:
- регулярные занятия ЛФК под наблюдением специалиста;
- тренировки дыхательной мускулатуры;
- психоэмоциональную поддержку и обучение методам контроля дыхания при одышке;
- коррекцию рациона и режима питания с акцентом на белковую пищу и контроль массы тела;
- консультации по изменению образа жизни, включая отказ от курения и минимизацию контакта с раздражающими факторами.
Реабилитация особенно важна в период после обострения или госпитализации, а также при стабильном течении заболевания с выраженной одышкой.
Прогноз и осложнения
Течение интерстициальных заболеваний лёгких во многом зависит от их формы. При одних патологиях изменения полностью обратимы, и прогноз относительно благоприятен. Другие, такие как идиопатический лёгочный фиброз, без лечения неуклонно прогрессируют, а в тяжёлых случаях приводят к инвалидизации или даже летальным исходам.
Прогноз зависит также от того, насколько своевременно начато лечение, от ответа на терапию. У части пациентов удаётся добиться стабилизации состояния на фоне антифибротической и поддерживающей терапии.
К возможным осложнениям ИБЛ относятся:
- обострения, требующие интенсивной терапии;
- обширные повреждения лёгких — распространённый фиброз;
- дыхательная недостаточность;
- лёгочная гипертензия;
- сердечная недостаточность (хроническое лёгочное сердце);
- присоединение вторичной инфекции;
- тромбоэмболия лёгочной артерии (ТЭЛА);
- злокачественные новообразования (в редких случаях, в первую очередь при фиброзных изменениях).
Профилактика
Универсальных мер профилактики ИЗЛ не существует. Однако есть ряд рекомендаций, позволяющих снизить риск их развития:
- минимизация контакта с вредными пылевыми частицами (профессиональная пыль, пары химикатов, плесень, табачный дым);
- использование средств индивидуальной защиты (респираторы, маски) при работе в потенциально опасных условиях;
- регулярное прохождение профосмотров при работе на вредных производствах;
- отказ от курения, включая пассивное вдыхание табачного дыма;
- контроль приёма медикаментов, обладающих потенциальной лёгочной токсичностью (при длительной терапии — по согласованию с врачом);
- своевременное лечение вирусных и бактериальных инфекций органов дыхания;
- вакцинация от гриппа, пневмококковой инфекции;
- обращение за медицинской помощью при появлении длительного сухого кашля или одышки;
- для пациентов с аутоиммунными заболеваниями — нахождение под наблюдением ревматолога и регулярные обследования лёгких.
Вторичная профилактика — то есть меры по предупреждению прогрессирования уже существующей патологии — включает соблюдение режима лечения, регулярное наблюдение у пульмонолога и участие в программах дыхательной реабилитации.
Лечение интерстициальных заболеваний в ФНКЦентре
В Федеральном научно-клиническом центре оказывают специализированную помощь пациентам с различными формами интерстициальных болезней лёгких, включая редкие формы и тяжёлые случаи. Работа с такими пациентами требует участия мультидисциплинарной команды, включающей пульмонологов, ревматологов, реабилитологов.
Диагностика проводится на современном оборудовании. Пациентам доступны КТ высокого разрешения, функциональные дыхательные тесты, лабораторные и иммунологические исследования. При необходимости выполняется бронхоскопия и биопсия лёгочной ткани.
Специалисты центра подбирают схемы лечения, опираясь на клиническую картину, стадию заболевания, а также состояние пациента. Обязательно проводится контроль результата лечения и динамики состояния в рамках диспансерного наблюдения.
Пациентам доступна программа дыхательной реабилитации, включающая лечебную физкультуру, тренировку дыхательной мускулатуры и обучение методикам самоконтроля симптомов. Все мероприятия направлены на замедление прогрессирования болезни и повышение качества жизни пациентов.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.




























![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











