Гиперпигментация — одно из самых распространённых нарушений пигментации кожи. Обычно оно связано с избыточным накоплением меланина в отдельных областях дермы или эпидермиса. Состояние может быть самостоятельной эстетической проблемой или следствием различных патологий. К часто встречающимся формам гиперпигментации относятся мелазма, послевоспалительная гиперпигментация, солнечное лентиго.
Причины появления пигментных пятен
Основная причина появления пигментных пятен на коже — повышение концентрации пигмента меланина, который содержится в клетках эпидермиса. Производится этот пигмент отросчатыми клетками, меланоцитами, которые находятся на линии дермо-эпидермального соединения. По отросткам меланоцитов меланин проникает в соседние клетки эпидермиса, базальные кератиноциты.
Меланин придаёт коже определённый цвет: от телесного до тёмно-коричневого. Под действием солнечного излучения синтез меланина увеличивается, и появляется загар. Благодаря своей способности поглощать и отражать ультрафиолетовые лучи, пигмент обеспечивает защиту организма от их негативного воздействия (мутагенного, канцерогенного), а также от перегрева.
Механизм развития гиперпигментаций в настоящее время не изучен полностью. Однако известно, что повысить активность меланоцитов могут следующие факторы:
- фотоповреждение, вызванное избыточным ультрафиолетовым облучением, долгим пребыванием на солнце;
- недостаточное питание;
- гормональные нарушения — на фоне беременности, перименопаузы, патологий яичников у женщин, снижения уровня тестостерона у мужчин;
- эндокринные патологии, включая болезни щитовидной железы;
- метаболические нарушения;
- некоторые болезни печени и ЖКТ;
- кожные заболевания и повреждения кожи, включая порезы, ожоги;
- воспалительные процессы, интоксикация организма;
- наследственная предрасположенность, при которой повышается чувствительность меланоцитов к различным раздражителям.
Кроме того, риск пигментации могут увеличивать лекарственные препараты, повышающие чувствительность кожи к солнечным лучам. К ним относятся некоторые антибиотики, диуретики, антидепрессанты, гормональные средства, включая оральные контрацептивы, ретиноиды, другие.
В ряде случаев появление пятен на коже не связано с пигментом меланином. Разновидности немеланиновой пигментации:
- пигментация железом;
- охроноз или алкаптонурия — отложение пигмента алкаптона;
- аргирия — отложение серебра или его соединений.
Классификация пигментных пятен
Гиперпигментация кожи может быть врождённой (веснушки) или приобретённой (хлоазма, мелазма).
По распространённости выделяют 2 формы патологии:
- локализованную, когда поражаются отдельные участки кожного покрова;
- генерализованную, когда пигментные пятна распространяются на значительную часть кожи.
В зависимости от цвета кожных элементов различают меланодермию — пятна приобретают коричневый или чёрный оттенок, а также церулодермию — очаги окрашены в серый или синий.
Существует эпидермальная, дермальная и смешанная форма гиперпигментации. Считается, что меланодермия вызвана увеличением концентрации пигмента в эпидермисе. Церулодермия связана с патологическим присутствием клеток, синтезирующих меланин, в дерме.
Симптомы
Пятна могут появляться на любых участках тела, но к излюбленным областям относятся лицо, руки, ноги, грудь. Высыпания могут отличаться по размеру, количеству, форме и цвету, в зависимости от типа гиперпигментации. В некоторых случаях изменение кожной пигментации сопровождается дополнительными симптомами.
-
Веснушки. Это врождённая гиперпигментация, которая не относится к патологическим состояниям. Она характеризуется появлением множественных пигментных пятен на лице, руках, других открытых участках тела. Пятна расположены симметрично, имеют небольшие размеры и округлую форму, цвет варьирует от светло-жёлтого до насыщенного коричневого цвета. Веснушки появляются в детском или подростковом возрасте. Летом и весной они более выражены, в холодное время года становятся не так заметны или исчезают.
-
Соллечное лентиго. Это приобретённая пигментация, которая образуется с возрастом на открытых участках тела. Пятна могут быть единичными или множественными. Они имеют неправильную форму, цвет их обычно коричневый, может быть неоднородным. В отличие от веснушек, такие пигментные пятна не светлеют в зимнее время. Обычно солнечное лентиго возникает у светлокожих мужчин и женщин.
-
Мелазма (хлоазма). Это приобретённая разновидность пигментации, при которой на коже лица, реже других участках тела появляются симметричные пятна. Они могут иметь чёткие или размытые границы, отличаются склонностью к слиянию. Цвет высыпаний может быть разным: от насыщенного коричневого до светло-жёлтого и сероватого. Хлоазма возникает при гормональных нарушениях, заболеваниях мочеполовой сферы, при беременности, на фоне избытка ультрафиолетовых лучей. При устранении причины такие пигментные пятна бледнеют, но иногда гиперпигментация сохраняется.
-
Поствоспалительная гиперпигментация. Это приобретённое вторичное нарушение. К воспалительным процессам, которые могут закончиться пигментацией, могут привести различные патологии, повреждения кожного покрова. К ним относятся порезы, раны, ожоги, гнойнички и эрозии на коже, а также проведение пилингов, других агрессивных косметологических процедур.
-
Пойкилодермия. Для этой патологии характерно появление симметричных высыпаний красновато-коричневого цвета. Чаще всего поражаются открытые участки тела: лицо, шея, руки. К типичным симптомам пойкилодермии относятся очаги гиперпигментации и гипопигментации, атрофия кожи, появление многочисленных телеангиоэктазий. Патология может быть врождённой или приобретённой. Среди возможных причин её развития — аутоиммунные состояния, онкозаболевания, воздействие неблагоприятных физических или химических факторов, в т.ч. агрессивное воздействие ультрафиолета.
-
Токсическая меланодермия. Этот профессиональный дерматоз. Он возникает на фоне интоксикации углеводородами (горюче-смазочными материалами, смолами, минеральными маслами), которые повышают чувствительность кожи к солнцу. Поражение чаще начинается с тыла кистей и предплечий, а затем распространяется на лицо. Для заболевания характерно появление эритемы, которая со временем переходит в гиперпигментацию. Также на коже появляются расширенные капилляры, участки атрофии. Места поражения могут зудеть.
Диагностика
Диагноз ставится на основании клинической картины, анамнеза, результатов дополнительных исследований.
Врач визуально осматривает кожные покровы, пальпирует участки изменённой кожи. Уточняет, как долго существует образование, причиняет ли оно физический или психологический дискомфорт. Выясняется, какие факторы могли спровоцировать появление гиперпигментации: принимает ли пациент фотосенсибилизирующие препараты, какие имеются хронические заболевания, профессиональные вредности.
Для диагностики также используется дерматоскоп — увеличительный прибор, оснащённый мощным источником света и линзами. Дерматоскопия позволяет детально рассмотреть различные пятна на коже, изучить их структуру и другие особенности: цвет, форму, размер. По данным дерматоскопии удаётся заподозрить онкопроцесс. Исключить злокачественный процесс в этом случае позволяет биопсия с последующим патоморфологическим исследованием данного образца тканей.
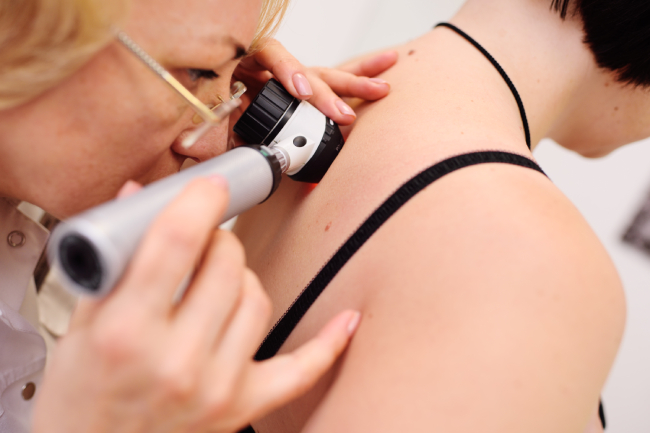
Осмотр с помощью люминесцентной лампы Вуда также проводится, чтобы уточнить характер пигментных пятен и исключить их грибковое происхождение. В ряде случаев, для уточнения диагноза, показана конфокальная лазерная сканирующая микроскопия (КЛСМ).
Могут быть назначены дополнительно консультации специалистов: гастроэнтеролога, эндокринолога, гинеколога, онколога, чтобы установить причины имеющейся патологии.
Лечение
Вторичная гиперпигментация может исчезнуть после лечения основного заболевания.
Для удаления стойких пятен рекомендуется обратиться к врачу дерматологу-косметологу. Лечение требует комплексного подхода. Специалисты используют следующие методы коррекции пигментации:
- Рекомендации по образу жизни. Чтобы лечебная программа была эффективна, всем пациентам рекомендовано ежедневное наружное применение солнцезащитных средств. Исключается активный загар, приём препаратов, которые повышают чувствительность кожи к солнечным лучам.
- Применение местных косметических и лечебных средств. Пациентам назначаются наружные средства (фармпрепараты, косметика), которые содержат вещества, снижающие синтез меланина, обладающие отбеливающим, антиоксидантным, противовоспалительным действием.
- Химические пилинги. В лечебных целях используются гликолевая, молочная, яблочная, миндальная и другие кислоты. Они механически удаляют пигмент, отшелушивая кожу, стимулируют обновление эпидермиса и дермы.
- Аппаратные методики. По показаниям для удаления пигмента быть назначен курс фототерапии, лазерной шлифовки и другие методики. Периодичность, число сеансов, параметры энергии на аппарате определяются в зависимости от клинической картины, глубины залегания пигмента, а также типа оборудования. Чтобы снизить риски рецидива, после аппаратного удаления пигментных пятен назначается поддерживающая наружная терапия.
- Инъекционные методики. В борьбе с пигментными пятнами активно применяются препараты для мезотерапии, биоревитализации, а также инъекции собственной плазмы, обогащённой тромбоцитами. Процедуры выполняются курсом. Лечение позволяет выровнять оттенок, рельеф кожи, сделать очаги пигментации светлее.
- Физиотерапия. Врач может назначить сеансы лекарственного ультрафонофореза или электрофореза с использованием препаратов, влияющих на меланогенез.
Программа лечения составляется персонально для каждого пациента. Врач-косметолог учитывает фототип, а также морфотип кожи, образ жизни, разновидность пигментации, причины образования высыпаний.
Профилактика
Чтобы пигментация не появилась снова после курса лечения, необходимо:
- исключить загар в солярии и под прямыми солнечными лучами;
- регулярно ухаживать за кожей, чтобы предотвратить появление пятен пигментации, вызванных сухостью и внешними повреждениями;
- защищать открытые участки тела с помощью солнцезащитных средств;
- пациентам с поствоспалительной пигментацией своевременно лечить основное заболевание;
- выполнять рекомендации врача до и после проведения агрессивных косметологических процедур.
Общие рекомендации включают полноценное сбалансированное питание, избегание стрессов, регулярную физическую активность.
Прогноз и возможные осложнения
При своевременном обращении к специалисту, комплексному подходу к лечению прогноз гиперпигментации благоприятный. Поверхностные, эпидермальные, очаги лучше поддаются лечению, чем глубоко залегающие дермальные.
Осложнения развиваются, если пациент не обращается к доктору или не соблюдает врачебные рекомендации.
Возможные осложнения:
- усиление и распространение пигментации;
- присоединение воспаления и раздражения;
- трансформация поверхностных пятен в более глубокие дермальные, и др.
Преимущества лечения пигментных пятен в нашей клинике
В ФНКЦ, крупнейшей многопрофильной клинике Москвы, действует современное отделение косметологии, имеющее медицинскую лицензию. Наши косметологи проводят все эффективные эстетические процедуры, включая удаление гиперпигментации на лице, руках и ногах. С этой целью применяются местные средства, инъекционные методы, а также аппаратные процедуры, включая лазерную терапию. В работе применяются сертифицированные препараты, профессиональное оборудование экспертного класса. Высокое качество оказания услуг, компетентность специалистов обеспечивают выраженный результат.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.





















![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











