Появление выпячивания и боли в области послеоперационного рубца могут быть признаками грыжи. У одних людей такая патология развивается вскоре после хирургического вмешательства, у других — спустя много времени. Ежегодно в России по поводу послеоперационных грыж проводится более 200 тысяч операций.
Что такое послеоперационная грыжа
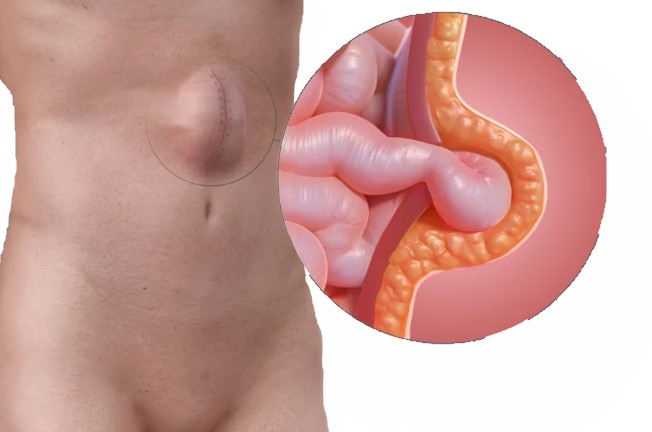
Послеоперационная вентральная грыжа (ПОВГ) формируется, когда на месте бывшего хирургического разреза, организованного для доступа к органам брюшной полости, образуется внутренний дефект. Мышечно-сухожильный слой брюшной стенки частично расходится, и в разрыв выпячивается часть содержимого брюшной полости: фрагмент сальника, петли кишечника, порой другие органы.
ПОВГ развивается в тех зонах, где в процессе вмешательства выполнялся операционный разрез. Частая локализация патологии — белая линия живота, которая рассекается при многих лапаротомических операциях. Возможно и другое расположение выпячивания. Например, в правом или левом подреберье, в подвздошной области, в боковой поясничной зоне, над лобком. Осложниться послеоперационной грыжей может любое хирургическое вмешательство на брюшной полости.
По данным исследований, формирование вентральной грыжи после планового хирургического лечения происходит в 4-18% случаев. При экстренных вмешательствах эта цифра увеличивается до 18-57,7%.
Классификация
Классифицировать ПОВГ нужно для выбора оптимальной тактики лечения. Существует несколько подходов, учитывающих разные критерии патологии. Например, по одной из классификаций на брюшной стенке условно выделяют девять областей по анатомическому признаку, и рассматривают такие виды грыжи:
- Малая — занимает небольшой сегмент области. Не изменяет форму живота.
- Средняя — распространяется на часть области. Зона грыжи заметно выпячивается.
- Обширная — захватывает одну область целиком. Изменяет форму живота.
- Гигантская — захватывает 2-3 области. Форма живота при этом сильно изменена.
Европейской организацией, Обществом Герниологии, предложена классификация ПОВГ по трём параметрам. Это место расположения выпячивания, размер грыжевых ворот и тот факт, появилась ли патология впервые или в результате рецидива.
По размещению на брюшной стенке выделяют грыжи:
- М — срединная (центральная), делится на 5 зон;
- L — боковая (латеральная), делится на 4 зоны.
По диаметру грыжевых ворот рассматривают:
- W 1 (малая) — менее 4 см;
- W 2 (средняя) — от 4 до 10 см;
- W 3 (большая) — от 10 см и более.
По наличию рецидивов патологию обозначают R 0 (нет рецидива), R 1 (первый рецидив), R 2 и так далее.
Симптомы
Ведущий признак послеоперационной грыжи — выпячивание в зоне бывшего хирургического разреза. В области рубца появляется опухолевидное образование. Оно мягкое на ощупь, эластичное, имеет округлую или овальную форму.
Размер выпячивания может отличаться в широких пределах — от малозаметного до занимающего значительную часть живота. На ранних стадиях заболевания припухлость обычно небольшая, но постепенно она увеличивается. Грыжевой мешок становится наиболее заметным в положении стоя или при натуживании. Когда пациент лежит на спине, выпячивание уменьшается.
Грыжа может полностью уходить в брюшную полость: самопроизвольно или после ручного вправления. Однако при напряжении живота или покашливании она появляется снова. На поздних этапах болезни грыжа становится невправимой.
Небольшая грыжа может не доставлять пациенту болезненных ощущений. Иногда боль появляется при физических усилиях, резких поворотах тела, при поднятии тяжестей. Если болезнь прогрессирует, то со временем боль в области рубца может стать постоянной. Ощущения могут распространяться на весь живот, отдавать в поясницу. При напряжении мышц боль становится резкой, иногда схваткообразной.
При увеличении грыжи присоединяются нарушения со стороны пищеварительного тракта. Пациент жалуется на тошноту, отрыжку, иногда рвоту. Могут возникать запоры, вздутие кишечника. При широких и истончённых рубцах в области выпячивания пальпируется (или даже бывает заметна визуально) перистальтика кишечника.
В случае ущемления грыжи боль быстро нарастает, приобретает острый, режущий характер. Выпячивание становится твёрдым, болезненным, иногда горячим на ощупь. Присоединяются признаки кишечной непроходимости — вздутие живота, отсутствие стула и отхождения газов, жажда, сухость во рту, тошнота и рвота. Такое состояние требует экстренной медицинской помощи.
Причины появления
ПОВГ появляется как послеоперационное осложнение после вмешательств, при которых хирург рассекает брюшную стенку. По ряду причин мышечно-сухожильный слой не приобретает достаточной прочности после заживления. Под действием внутрибрюшного давления происходит образование грыжевых ворот и выпячивание через них грыжевого мешка.
В качестве причин патологии рассматривают раневую инфекцию, недостатки хирургической техники. Риск повышается, если происходит нагноение или расхождение швов, образуются гематомы. Неблагоприятным фактором считают длительное дренирование брюшной полости. Большое значение имеет, была ли возможность полноценно подготовить желудочно-кишечный тракт больного к операции. Вероятность развития грыжи при экстренных вмешательствах значительно выше, чем при плановых.
Среди факторов, ухудшающих заживление и способствующих возникновению патологии, называют:
- избыточный вес;
- пожилой возраст;
- гормональные нарушения;
- сахарный диабет;
- онкология;
- заболевания соединительной ткани;
- обменные нарушения;
- приём гормональных препаратов;
- сниженный иммунитет;
- инфицирование раневой поверхности;
- нарушение техники наложения швов;
- повторные лапаротомии.
Непосредственное влияние на появление грыжи оказывает повышение внутрибрюшного давления. Причинами этого могут быть:
- чрезмерная или слишком ранняя физическая активность в послеоперационном периоде;
- резкие физические усилия, поднятие тяжестей;
- затруднённая работа кишечника после операции;
- нарушения функций ЖКТ, метеоризм, запоры, рвота;
- послеоперационная дыхательная недостаточность;
- заболевания, вызывающие сильный или регулярный кашель — пневмония, бронхиты, ХОБЛ;
- курение;
- асцит.
Чаще всего причинами патологии становятся несколько факторов. Болезнь возникает, когда происходит повышение внутрибрюшного давления на фоне недостаточной прочности послеоперационного рубца.
Диагностика
Клиническая картина ПОВГ обычно достаточно очевидна. Врач выставляет диагноз, исходя из анамнеза, жалоб больного и результатов физического обследования. Хирург осматривает и прощупывает брюшную стенку пациента в вертикальном положении, затем в положении лёжа. Обычно больному предлагают покашлять или напрячь живот: выпячивание при этом увеличивается, становится более твёрдым. Уложив пациента горизонтально, врач может попробовать вправить грыжевое образование. При вправляемой грыже возможно прощупать дефект мышечной стенки.
Инструментальные исследования назначаются для определения состояния содержимого мешка, окружающих тканей, органов. Пациентам проводятся:
- УЗИ брюшной стенки и полости;
- компьютерная томография.
Если принято решение о хирургическом лечении, назначается комплексное предоперационное обследование.
При подозрении на ущемление грыжи рекомендуется немедленная госпитализация пациента для экстренной медицинской помощи.
Лечение
Ведущий способ лечения ПОВГ — хирургический. Оперативное вмешательство позволяет полностью убрать грыжу, предотвратить развитие осложнений. На ранних этапах болезни нарушения выражены слабо. Оперативное лечение в этом случае будет менее травматичным и более действенным. Поэтому обнаружение ПОВГ — это показание для плановой хирургии.
К консервативным методам прибегают, если у пациента есть противопоказания к операции. Вмешательство нельзя проводить при тяжёлых формах заболеваний дыхательной системы, сердца, сосудов. Кроме того, плановую лапаротомию не делают раньше, чем через полгода после предыдущей.
При ущемлении грыжи выполняется экстренная операция.
Консервативное лечение
Консервативные методы применяются, когда операция пациенту противопоказана. В таких ситуациях назначается ношение ортопедического корсета, бандажа. Также специалисты принимают меры для нормализации функции ЖКТ, профилактики запоров. Ограничивается физическая нагрузка, проводится лечение сопутствующих заболеваний, провоцирующих кашель.
Все эти мероприятия уменьшают вероятность осложнений и улучшают состояние больного. Однако вылечить грыжу консервативными методами невозможно.
Хирургическое лечение
Пациентам с послеоперационной грыжей показано выполнение герниопластики. Операционное вмешательство предполагает устранение грыжевого выпячивания и выполнение пластики дефекта.
Хирургическое лечение ПОВГ может выполняться открытым способом или лапароскопически. В первом случае выполняется традиционный разрез. Такая операция обеспечивает удобный масштабный доступ к грыжевому мешку, воротам и окружающим тканям. Лапароскопический метод предполагает доступ через небольшие разрезы, через которые вводятся видеоэндоскопические инструменты. Восстановление после такой операции происходит быстрее, так как она менее травматична.
После удаления или вправления грыжевого мешка проводится пластика брюшной стенки. Закрытие дефекта может выполняться двумя способами:
- аутопластика (собственными тканями);
- установка сетчатого эндопротеза.
Герниопластика собственными тканями возможна только при минимальном диаметре грыжевых ворот (до 3 см). При больших размерах дефекта выполняется установка сетчатого имплантата, что уменьшает риск рецидива патологии. Врач подбирает эндопротез, размер которого больше диаметра отверстия минимум на 5 см с каждой стороны. Пластику дефекта при помощи эндопротеза проводят со сведением либо без сведения его краёв. В последнем случае имплантат устанавливается в зоне дефекта в качестве «моста».
Реабилитация после операции
Послеоперационный уход заключается в регулярной обработке швов и обезболивании. Для профилактики инфекционных осложнений назначаются антибиотики. Приём обезболивающих средств обычно ограничивается двумя-тремя сутками. Уже на вторые сутки после вмешательства человек может ходить.
В реабилитационном периоде пациенту назначается курс ЛФК для бережного восстановления мышц брюшной стенки. Занятия спортом и значительные физические усилия не рекомендуются в течение двух-трёх месяцев после вмешательства. Следует ограничить подъём тяжестей.
Профилактика
Профилактика возникновения и рецидива болезни включает несколько направлений. Среди них — укрепление мышечной стенки, избегание факторов, повышающих внутрибрюшное давление. В послеоперационном периоде следует тщательно выполнять рекомендации врача.
Уменьшить вероятность грыжи поможет:
- поддержание оптимальной массы тела;
- физическая активность по возрасту;
- отказ от курения, профилактика ХОБЛ и бронхитов;
- укрепление иммунитета, закаливание;
- отказ от поднятия тяжестей, чрезмерной физической нагрузки;
- своевременное лечение болезней желудочно-кишечного тракта, профилактика запоров;
- соблюдение врачебных рекомендаций в послеоперационном периоде.
При возникновении выпячивания в области шва, появлении жалоб не стоит откладывать визит к врачу. Избавиться от грыжи на ранних стадиях значительно легче.
Наши преимущества
Центр абдоминальной хирургии — одно из ведущих подразделений ФНКЦ ФМБА. Сильная команда хирургов проводит более 1500 операций на брюшной полости в год. Современное оснащение клиники, высокая квалификация специалистов, собственный научный центр позволяют применять наиболее современные методы лечения. На базе клиники выполняются любые виды герниопластики. Тактика вмешательства выбирается в соответствии с актуальными клиническими протоколами. Комплексный подход к лечению и реабилитации каждого пациента помогает добиваться хороших результатов даже в сложных случаях. К услугам наших пациентов — уютные комфортабельные палаты, ответственный и внимательный персонал.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.






















![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











