Об операции
В большинстве случаев ХСН связана с насосной функцией сердца. Левый желудочек выступает главной насосной камерой, когда он не может сокращаться с достаточной силой, нарушается кровообращение, сердце не может сокращаться нормально и выбрасывать кровь, чтобы обеспечить органы и ткани организма достаточным количеством полезных элементов. При этом оба желудочка могут сокращаться почти одновременно, либо сокращение левого желудочка или его части сильно запаздывает по отношению к правому. Для лечения заболевания используют специальные кардиостимуляторы.
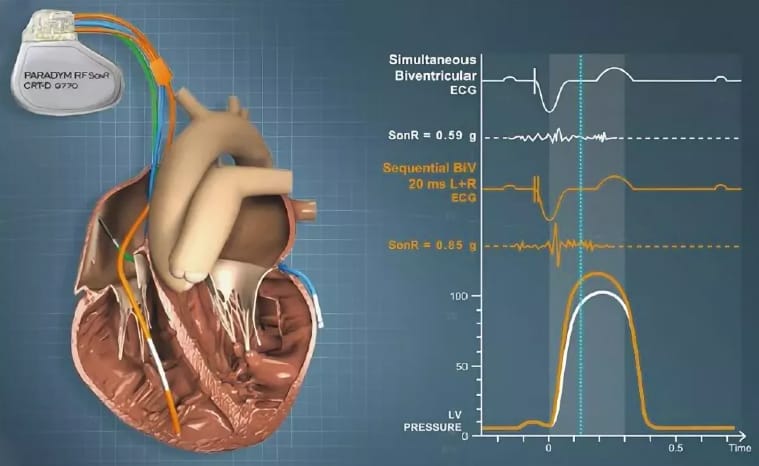
Ресинхронизирующая терапия или бивентрикулярная стимуляция проводится пациентам с выраженной сердечной недостаточностью с фракцией выброса левого желудочка менее 35%, не поддающейся лекарственной терапии. Цель операции – стимуляция желудочков сразу из нескольких точек для восстановления одновременного сокращения и улучшения насосной функции сердца.
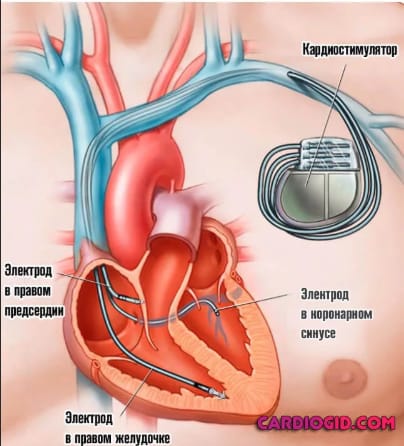
Ресинхронизирующее устройство – один из видов электрокардиостимулятора. Состоит из генератора и электродов, которые устанавливаются в правом предсердии, правом и левом желудочках. Когда желудочки сокращаются не синхронно, устройство посылает электрический импульс, восстанавливая их единовременный ритм. Все показатели направляются с кардиостимулирующего устройства на стационарный компьютер учреждения, где была проведена имплантация. Врач дистанционно отслеживает работу аппарата и самочувствие пациента. Аккумулятора устройства хватает до 8 лет непрерывной работы. Затем кардиостимулятор полностью заменяют.
- эндокардиальный – электроды устанавливаются в полость сердца через пункцию (прокол) подключичной или плечеголовной вены. Кардиостимулятор имплантируется под кожу в область груди;
- эпикардиальный – операция на открытом сердце. Проводится реже при анатомических особенностях или из-за других причин. Электроды крепятся к поверхности желудочков или на поверхности эндокарда (внутренняя оболочка сердца).
Преимущества имплантации бивентрикулярного кардиостимулятора
- возрастает производительность сердца;
- уменьшается выраженность хронической сердечной недостаточности;
- снижается риск внезапной сердечной смерти.
Большинство людей с сердечной недостаточностью с момента постановки диагноза в среднем живут около 5 лет. Излечить заболевание нельзя, но улучшить прогноз можно, поэтому важно своевременно начать лечение. Самое опасное последствие заболевания – внезапная сердечная смерть. Диагноз пугающий, но заболевание – не приговор. Поэтому лечение требует кардинального воздействия.
Показания к имплантации сердечного ресинхронизирующего устройства
Ресинхронизирующая терапия применяется при:
- хронической сердечной недостаточности, не поддающейся медикаментозному лечению;
- уменьшении сократительной способности сердца;
- нарушениях внутрижелудочковой проводимости;
- инфаркте миокарда;
- фибрилляции предсердий;
- ишемической болезни сердца;
- брадикардии;
- аритмии.
К сожалению, метод СРТ подходит не всем. К абсолютным противопоказаниям относятся:
- сердечная недостаточность, хорошо откликающаяся на лекарственную терапию;
- синхронная работа желудочков сердца;
Относительные противопоказания касаются ряда патологий, после лечения которых имплантация может быть осуществима:
- нарушения работы печени и почек;
- инфекционные и вирусные заболевания;
- плохая свёртываемость крови.
Решение об имплантации ресинхронизирующего устройства принимает лечащий врач. Если данный вид электрокардиостимулятора вам не подходит, кардиолог нашего Центра предложит другие, не менее эффективные варианты.
Подготовка к имплантации
Подготовительные процедуры к имплантации ресинхронизирующего устройства состоят из двух этапов – амбулаторного и госпитального. В нашем центре ФНКЦ ФМБА пациентам предлагают плановую госпитализацию, чтобы в короткий срок пройти тщательное предоперационное обследование.
-
лабораторные анализы:
- клинический и биохимический анализы крови: общий белок, креатинин, мочевина, общий билирубин, прямой билирубин, глюкоза, панкреатическая амилаза;
- общий анализ мочи;
- коагулограмма развёрнутая;
- АДФ агрегация тромбоцитов;
- группа крови и резус фактор;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис;
- Pro-BNP, СРБ, тропонин.
-
инструментальные исследования:
- рентген органов грудной клетки;
- ЭКГ и ЭхоКГ;
- ЧПЭхоКГ;
- ЭГДС (осмотр пищевода, желудка, двенадцатиперстной кишки);
- УЗДС (ультразвуковое дуплексное сканирование) брахиоцефальных артерий;
- УЗДС артерий нижних конечностей;
- УЗДС вен нижних конечностей;
- ФВД (исследование функций внешнего дыхания);
- УЗИ внутренних органов;
- коронарография.
Если у пациента обнаружены сопутствующие заболевания, назначают дополнительные исследования и консультацию узких специалистов (эндокринолог, офтальмолог и пр).
В структуру многофункционального центра ФНКЦ ФМБА входит своя клинико-диагностическая лаборатория с современным европейским оборудованием. Мы гарантируем точность результатов и высокую скорость их предоставления.
Госпитальный этап предполагает предварительную подготовку к операции и соблюдение нескольких правил:
- следовать рекомендациям врача по приёму препаратов: лекарства могут быть отменены за несколько дней до операции, либо назначены новые;
- за 8-12 часов до операции необходимо отказаться от употребления пищи и сократить приём жидкости;
- на ночь пациенту ставят очистительную клизму. Перед операцией нужно хорошо выспаться, поэтому рекомендуем лечь спать пораньше;
- с утра необходимо принять душ и подготовить операционное поле (сбрить волосы в области груди и подмышек);
Перед тем, как пациента отвозят в операционную, он подписывает информационное согласие на проведение хирургического вмешательства.
Проведение имплантации сердечного ресинхронизирующего устройства
В нашем кардиологическом Центре операция проводится в условиях современного оснащения с использованием профессионального высокоточного оборудования и европейских материалов.
Пациент поступает в операционную в сознании и находится в нём до конца операции. Анестезиолог внутривенно вводит пациенту лёгкое седативное средство, чтобы снять напряжение и волнение. Через несколько минут операционное поле пациента обезболивают и дезинфицируют.
Операция проводится под рентгеноскопическим контролем. Хирург приступает к операции:
- Скальпелем производится небольшой разрез грудной клетки под ключицей с левой или правой стороны.
- Врач находит подключичную или плечеголовную вену и прокалывает иглой.
- Через иглу вводят проводник в полость сердца, иглу извлекают.
- По проводнику вводят интрадьюсер, проводник удаляется.
- По интрадьюсеру через вену вводят два электрода. Один фиксируется в верхней части правого желудочка, ближе к межжелудочковой перегородке и верхушке сердца. Второй электрод устанавливается в области ушка правого предсердия, если параметры стимуляции ушка неудовлетворительные, электрод закрепляют в области межпредсердной перегородки.
- Третий электрод вводят через коронарную венозную систему в левый желудочек и устанавливают в переднелатеральной, латеральной или заднелатеральной вене. Установка электрода в левый желудочек может проводиться как в начале операции, так и после установки электродов в правые желудочек и предсердие. Большинство врачей отдают предпочтение установке электрода в левый желудочек в начале операции. Это позволяет исключить повреждение коронарного синуса и случайные манипуляции в нём правожелудочковым электродом.
- После установки электродов проводят тестирование параметров стимуляции и удаление интрадьюсера.
- Электроды подключают к генератору кардиостимулятора.
- Ресинхронизирующее устройство имплантируется в заранее подготовленный карман под ключицей за большой грудной мышцей или над ней.
- Рана зашивается, накладывается асептическая повязка.
- Пациента перевозят из операционного кабинета в палату.
После операции
После имплантации ресинхронизирующего устройства необходимо лежать на спине несколько часов, нельзя поворачиваться на бок и вставать. На следующий день пациента посещает лечащий врач, осматривает швы, узнаёт о самочувствии, назначает ряд исследований (ЭКГ, Эхо-КГ). Через неделю пациенту снимают швы и выписывают. Перед выпиской выдают паспорт электрокардиостимулятора, который необходимо всегда носить с собой и памятку о дальнейшей жизни с вживлённым кардиостимулятором.
Первые несколько дней пациента может беспокоить лёгкий дискомфорт в месте вживления устройства. Может слегка подниматься температура, проявляться незначительные болевые ощущения. Устройство полностью приживается через месяц после имплантации. Отторжение минимально, т.к. корпус кардиостимулятора состоит из титанового покрытия. В течение этого месяца необходимо:
- не поднимать тяжести;
- спать на спине, либо на противоположном боку от установленного кардиостимулятора;
- отказаться от интенсивных физических тренировок и контактных видов спорта;
- следовать рекомендациям врача по приёму лекарственных препаратов;
- временно отказаться от вождения транспортного средства.
Через месяц пациент возвращается к обычной жизни, но соблюдает рекомендации:
- своевременное посещение врача;
- приём лекарственных препаратов в соответствии с назначениями кардиолога;
- отказ от пагубных привычек;
- умеренная физическая активность;
- соблюдение кардиологической диеты.
Пациенты с вживлённым электрокардиостимулятором должны пожизненно избегать контактов с сильнодействующими магнитными полями, в том числе металлоискателями в магазинах и аэропортах. В таком случае необходимо показать паспорт устройства, осмотр должен проводиться ручным металлоискателем.
Стоимость
Окончательная стоимость проведения операции зависит от сложности и дополнительных хирургических манипуляций. Все расценки обсуждаются с пациентом заранее.
Обращаясь в клинику ФНКЦ ФМБА, вы можете быть уверены в наших специалистах. Многолетний опыт и высокая квалификация позволяют рентгенохирургам проводить операции с минимальными рисками для пациентов. Широкий спектр предоставляемых услуг позволяет выполнять хирургические манипуляции различных видов. Операции проводятся по международным стандартам с использованием последних технологий и качественных европейских материалов.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.























![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











