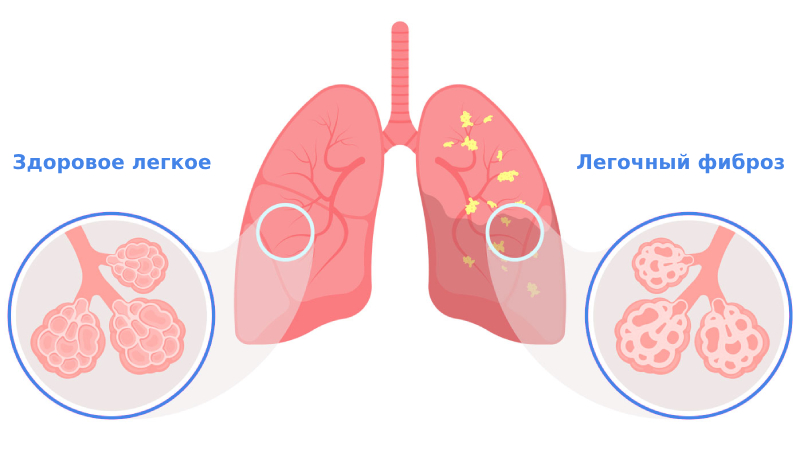
Фиброз лёгких — это патологический процесс, при котором нормальная структура лёгочной ткани замещается соединительнотканными элементами: рубцовой тканью. Это приводит к снижению эластичности лёгких и необратимому нарушению основной функции органа — газообмена.
Фиброз может быть очаговым, когда область поражения небольшая, ограниченная, а также диффузным, когда поражается значительная площадь лёгочной ткани.
Безусловно, фиброз лёгких может оказывать инвалидизирующее влияние на жизнь человека. Однако этот процесс можно контролировать своевременным лечением основного заболевания и при помощи рациональной антифибротической терапии.
Причины
Фиброз лёгких представляет собой морфологический синдром, развивающийся на фоне различных заболеваний и повреждающих факторов.
Наиболее значимыми причинным факторам развития болезни считаются:
- длительное курение;
- воздействие неорганической пыли, включая каменную, металлическую, асбестовую;
- ингаляция пыли растительного или животного происхождения в сельском хозяйстве, птицеводстве, быту;
- приём препаратов с фиброзирующим потенциалом: блеомицин, метотрексат, амиодарон, нитрофурантоин и др.;
- радиационное повреждение лёгких при проведении лучевой терапии;
- хронические вирусные и бактериальные инфекции, способные вызывать стойкое воспаление, изменение соединительной ткани лёгкого (интерстиция);
- системные, аутоиммунные заболевания (ревматоидный артрит, системная склеродермия, дерматомиозит, системная красная волчанка);
- гастроэзофагеальный рефлюкс, приводящий к микроаспирации и повреждению альвеолярного эпителия;
- наследственная предрасположенность — у части пациентов выявляются определённые генетические мутации;
- хронические болезни лёгких (ХОБЛ, профессиональные патологии), хирургические вмешательства на органах дыхания.
Когда причина остаётся неустановленной, несмотря на полное обследование, заболевание классифицируется как идиопатический лёгочный фиброз. Это особая форма хронической фиброзирующей интерстициальной пневмонии неизвестного происхождения, которая чаще всего поражает людей среднего и старшего возраста.
Симптомы
Клинические проявления фиброза лёгких зависят от его причины, стадии и темпов прогрессирования. На ранних этапах болезнь может протекать незаметно для пациента или с минимальными жалобами. По мере нарастания фиброзных изменений симптомы становятся более выраженными и стойкими.
К характерным признакам болезни относятся:
- прогрессирующая одышка при физической нагрузке, позже — и в покое;
- сухой, надсадный кашель без выделения мокроты;
- быстрая утомляемость, снижение переносимости физической активности;
- ощущение стеснения или тяжести в грудной клетке;
- общая слабость, снижение массы тела и аппетита.
Лихорадка и кровохарканье для неосложнённого фиброза лёгких не характерны.
При объективном осмотре нередко выявляются:
- двусторонние мелкопузырчатые хрипы в нижних отделах лёгких, особенно в конце вдоха (хруст, крепитация) определяются у пациентов с ИЛФ;
- изменение формы пальцев по типу «барабанных палочек» и ногтевых пластин по типу «часовых стекол», возникающие на фоне хронической гипоксии;
- признаки гипоксемии, то есть снижения уровня кислорода в артериальной крови, (бледность, акроцианоз), особенно на фоне физической нагрузки.
В отсутствие лечения фиброз обычно постепенно прогрессирует, приводя к формированию хронической дыхательной недостаточности. У части пациентов могут наблюдаться эпизоды обострения с резким нарастанием одышки, усилением кашля.
Диагностика
Диагностика фиброза лёгких включает комплекс мероприятий, направленных на подтверждение заболевания, уточнение его природы и исключение других патологий.
Основными методами диагностики являются:
- Сбор анамнеза с выяснением профессиональных и бытовых ингаляционных воздействий, принимаемых лекарств, симптомов системных заболеваний и семейных случаев фиброза.
- Физикальное обследование с аускультацией лёгких (дыхательные хрипы на вдохе), оценка формы пальцев рук (деформация ногтей и пальцев).
- Пульсоксиметрия в покое и при физической нагрузке для оценки сатурации кислородом. Определяется SpO2<88% при нагрузке или в покое на поздних стадиях.
- Высокоразрешающая КТ органов грудной клетки — основной метод визуализации, позволяющий выявить изменения, характерные для фиброза легких (паттерн обычной интерстициальной пневмонии):
- ретикулярные изменения — определяющий признак фиброза лёгких в виде ажурной сети из тонких пересекающихся линий;
- образование мелких кист — «сотовое лёгкое»;
- образование тракционных бронхоэктазов на фоне уменьшения объема прилежащей легочной ткани с растяжением мелких бронхов;
- участки уплотнения лёгочной ткани — «матовое стекло».
- Спирометрия и DLCO (оценка эффективности транспорта кислорода из альвеол в кровоток) для определения нарушений вентиляции и газообменной функции. При фиброзе DLCO снижается, так как лёгкие хуже пропускают кислород и углекислый газ.
- Тест с 6-минутной ходьбой. Определяется максимальное расстояние, которое испытуемый может пройти в течение 6 минут. Проводится для оценки необходимости в кислородной терапии, прогноза.
- Хирургическая биопсия лёгкого при неубедительной КТ-картине или отсутствии типичных признаков заболевания.
- Цитоанализ биоматериала, полученного из лёгких и бронхов методом бронхоальвеолярного лаважа, для дифференциальной диагностики с другими формами интерстициальных заболеваний.
- Лабораторные анализы для исключения аутоиммунных, системных заболеваний соединительной ткани: СОЭ, С-реактивный белок, антинуклеарные антитела, ревматоидный фактор, анти-ССР и др.
Окончательный диагноз рекомендуется устанавливать в рамках обсуждения с участием пульмонолога, рентгенолога и патоморфолога.
Лечение
Если причина болезни установлена, то проводится терапия основного заболевания или исключение провоцирующего фактора. У пациентов с идиопатическим лёгочным фиброзом, лечение направлено на замедление прогрессирования болезни и улучшение качества жизни.
В медикаментозной терапии применяются следующие подходы:
- назначение антифибротических препаратов (пирфенидон или нинтеданиб) — оба препарата замедляют снижение лёгочной функции, снижают риск обострений и продлевают выживаемость;
- лечение гастроэзофагеального рефлюкса — показано при наличии симптомов ГЭР; используются ингибиторы протонной помпы, а при тяжёлом течении — хирургическая фундопликация;
- симптоматическая терапия хронического кашля — при тяжёлом кашле, устойчивом к стандартным методам лечения, возможно назначение опиоидных анальгетиков в рамках паллиативной помощи;
- отказ от назначения неэффективных или потенциально вредных средств — не рекомендуется применять системные глюкокортикостероиды, цитостатики, антикоагулянты (варфарин), а также препараты для лечения лёгочной гипертензии при отсутствии показаний.
Также для лечения лёгочного фиброза применяются немедикаментозные методы.
Кислородотерапия проводится при наличии гипоксемии в покое или при физической нагрузке (сатурация ниже 88%), с целью уменьшения одышки и профилактики осложнений.
Всем пациентам с ИЛФ рекомендовано проведение лёгочной реабилитации. Она включает аэробные тренировки, дыхательные упражнения, нутритивную поддержку. Лёгочная реабилитация способствует улучшению переносимости нагрузок, повышению качества жизни.
У пациентов с тяжёлым прогрессирующим течением заболевания и сохранным общим состоянием при отсутствии противопоказаний рассматривается вопрос о трансплантации лёгких.
Осложнения и последствия фиброза лёгких
Если фиброз лёгких не лечить, могут развиваться осложнения, которые ухудшают качество жизни пациента, повышают риск летального исхода и требуют специализированной медицинской помощи. К ним относятся:
- Хроническая дыхательная недостаточность. Наиболее частое и тяжёлое последствие фиброза. Оно возникает на фоне нарушения работы лёгких и ограниченного поступления кислорода в кровь. Проявляется выраженной одышкой, слабостью, посинением кожных покровов.
- Лёгочная гипертензия (ЛГ). Это тяжёлое состояние возникает из-за повышения давления в системе лёгочных артерий (малом кругу кровообращения). На фоне ЛГ ухудшается переносимость физических нагрузок, усугубляется одышка и кашель.
- Сердечная недостаточность (лёгочное сердце). Осложнение возникает как следствие постоянной нехватки кислорода. Проявляется отёками, одышкой даже в покое, чувством тяжести в груди.
- Обострение фиброза. Характеризуется внезапным нарастанием одышки, появлением новых инфильтратов в лёгких, быстро прогрессирующим ухудшением газообмена.
- Интеркуррентные инфекции. Из-за нарушения сниженного местного иммунитета пациенты подвержены развитию бактериальных и вирусных пневмоний.
- Рак лёгкого. По данным исследований, у 12-14% пациентов с фиброзом развивается первичный рак, преимущественно плоскоклеточный или аденокарцинома;
- Тромбоэмболия лёгочной артерии (ТЭЛА). Представляет собой острое нарушение кровообращения в лёгких, вызванное закупоркой просвета сосуда кровяным сгустком. При ТЭЛА состояние пациента ухудшается, повышается риск смерти.
Прогрессирующая одышка, слабость и невозможность выполнять повседневные действия могут приводить депрессивным состояниям, даже к социальной изоляции.
Прогноз и профилактика
Прогноз при фиброзе лёгких зависит от формы заболевания, возраста, скорости прогрессирования и наличия осложнений. Наиболее тяжёлое течение характерно для идиопатического фиброза. Благоприятным будет прогноз у пациентов со стабильной дыхательной функцией, ранним началом терапии и отсутствием лёгочной гипертензии.
Профилактика фиброза включает меры, направленные на снижение риска развития заболевания:
- полный отказ от курения;
- использование средств защиты при работе с промышленной или органической пылью;
- своевременное лечение респираторных инфекций;
- контроль приёма потенциально токсичных для лёгких лекарств;
- регулярное наблюдение пациентов из групп риска (курильщики, работники вредных производств, пациенты с системными, аутоиммунными патологиями).
Соблюдение этих рекомендаций позволяет снизить вероятность развития заболевания, а при уже установленном диагнозе — замедлить его прогрессирование.
Лечение фиброза лёгких в ФНКЦентре
Специалисты ФНКЦ проводят полное обследование и лечение пациентов с фиброзом лёгких в соответствии с актуальными клиническими рекомендациями. Используются высокоточные методы диагностики: КТ высокого разрешения, спирометрия, DLCO, лабораторные маркеры, а при необходимости — морфологическое подтверждение диагноза.
Для замедления прогрессирования заболевания применяются все современные подходы, включая назначение антифибротических препаратов (пирфенидон, нинтеданиб), кислородотерапию, лёгочную реабилитацию по персональной программе. Ведение пациентов осуществляется мультидисциплинарной командой. При наличии показаний возможно направление на трансплантацию лёгких.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.





























![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











