Ангиопластика артерий нижних конечностей — малоинвазивный метод хирургического лечения, направленный на восстановление проходимости артерий нижних конечностей внутрисосудистым путем, через прокол в артерии. Операцию проводят пациентам с выраженным атеросклеротическим поражением артерий и развитием кинических проявлений данного заболевания.
Чаще всего сосудистые хирурги используют в работе техники:
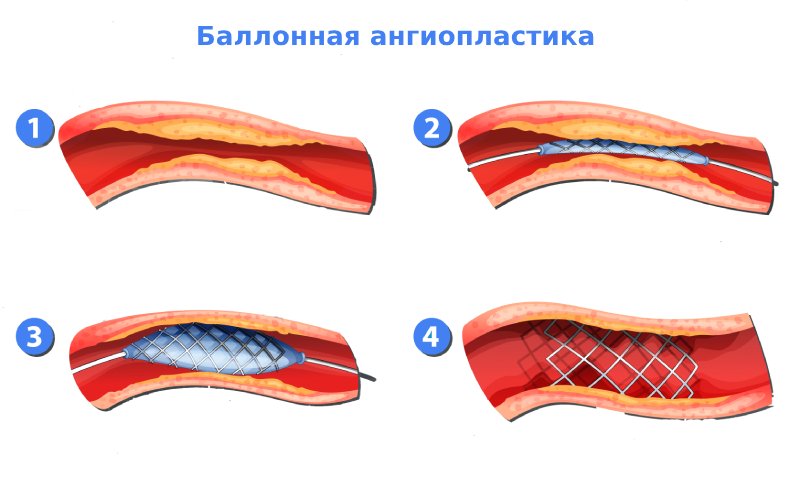
- Баллонная ангиопластика. В ходе лечения врачи расширяют просвет сосуда с помощью специального баллонного катетера. В некоторых случаях одной баллонной ангиопластики недостаточно для сохранения просвета сосуда, тогда данную методику дополняют – установкой стента (специальная металлическая конструкция) в сосуд.
Главные преимущества хирургического лечения ФНКЦ: индивидуальный подход к выбору операции, малотравматичность и малоинвазивность. Все манипуляции выполняются через небольшой прокол. Операция проводится под местным обезболиванием, так как внутри сосудов нет болевых рецепторов. Пациенты хорошо переносят лечение, восстановительный период протекает быстро, активизация происходит на следующие сутки после вмешательства.
После хирургического лечения кровообращение в ноге восстанавливается. В результате чего проходит боль, возникающая при ходьбе и в покое, отмечается заживление трофических язв, а самое главное, пациент остается с сохраненной конечностью.
Показания
Хирургическое лечение проводят пациентам, страдающим атеросклерозом артерий нижних конечностей. При этом заболевании в просвете артерий нижних конечностей образуются атеросклеротические бляшки, которые постепенно перекрывают просвет сосуда. При значимом сужении сосуда, более 70-80%, или полном перекрытии сосуда развиваются клинические проявления атеросклероза. Ткани недополучают кислород и питательные вещества, что называется “ишемия”. Из-за неё у пациента возникают сильные боли во время ходьбы (перемежающаяся хромота), а затем и в покое, зябкость, похолодание стоп. Если вовремя не обратится за помощью, могут появиться незаживающие раны (трофические язвы), вплоть до гангрены конечности, что увеличивает риски ампутации (потери) ноги. Все эти нарушения — показание для консультации сосудистым хирургом и решения вопроса об оперативном лечении. Чем раньше пациент обратится за помощью, тем больше шансов на малоинвазивное, эндоваскулярное лечение артерий нижних конечностей.
Особая группа пациентов – пациенты, страдающие сахарным диабетом. Чем раньше начнется лечение, тем выше шансы на спасение конечности. При вышеуказанном заболевании атеросклеротическое поражение артерий нижних конечностей развивается наиболее агрессивно, а заживление трофических расстройств происходит крайне медленно.
Противопоказания
К ограничивающим факторам проведения ангиопластики артерий нижних конечностей относятся:
- декомпенсация сахарного диабета 2 типа;
- декомпенсация хронических патологий сердечно-сосудистой системы;
- тяжелая почечная недостаточность;
- аллергия на йод (как контрастное вещество);
- беременность;
Подготовка
Любое хирургическое вмешательство начинается с подготовительного этапа –обследования пациента.
Он включает следующий набор диагностических мероприятий:
- Лабораторная диагностика;
- запись электрокардиограммы (ЭКГ);
- рентгенография органов грудной клетки;
- ЭхоКГ(УЗИ сердца);
- КТ-ангиография артерий нижних конечностей2
- Дуплексное сканирование брахиоцефальных артерий
- Эзофагогастродуоденоскопия
- Консультация профильными специалистами, при выявлении сопутствующей патологии
Как проходит ангиопластика сосудов нижних конечностей
Хирургическое лечение в среднем длится 1-1.5 часа. В более тяжелых и запущенных случаях оно может увеличиваться до 3-5 часов.
Все эндоваскулярные вмешательства проводятся в специальной рентген-операционной. Врач обезболивает область вмешательства. Затем выполняется пункция (прокол) бедренной артерии или плечевой артерии. В просвет артерии устанавливается специальный порт, через который осуществляется вся операция. В некоторых случаях устанавливаются дополнительные порты в артериях на голени. С помощью специфического инструментария выполняется реканализация «пробуравление» атеросклеротической бляшки. Через проводниковую систему к суженной артерии подводят специальный баллон, выполняя баллонную ангиопластику зоны поражения, тем самым расширяя сосуд.
Если есть необходимость или эффекта баллонной ангиопластики недостаточно, в зону поражения устанавливается стент. Его задача — укрепить сосудистую стенку, удержать эффект от баллонной ангиопластики.
В некоторых случаях, при выраженном кальцинозе артерий нижних конечностей возможно выполнение альтернативного метода эндоваскулярного лечения – ротационной атерэктомии.
Для укрепления сосудов используют устройства разных типов:
- Баллонные катетеры с лекарственным покрытием. Используются, как дополнение к обычной ангиопластике. Они обеспечивают проникновение лекартсвенного вещества в стенку сосуда, обеспечивая, таким образом, более лучший эффект от операции, предотвращая повторное зарастание сосуда.
- Самораскрывающиеся металлические стенты. Они обладают памятью формы и самостоятельно занимают просвет после раскрытия. Устройства удобны и эффективны при объёмных поражениях, извитых сосудах. Их используют для стентирования бедренно-подколенной области.
- Баллонные расширяемые стенты. Стентирование баллон-расширяемым стентом проводится при поражении преимущественно подвздошно-бедренного сегмента..
- Стенты, покрытые лекарственными препаратами. Чаще всего они применяются для повторного стентирования. Лекарственный препарат снижает воспаление стенки сосуда, препятствует закрытию его просвета.
После баллонной ангиопластики или установки стента проводниковую систему выводят из сосуда. На область вмешательства накладывают тугую давящую повязку. Пациента переводят в отделение. После вмешательства строгий постельный режим в течение 24 часов.
Реабилитация
Пациент может вставать и ходить через сутки (24 ч) после операции. Госпитализация длится 2-3 дня. Чаще всего пациенты покидают клинику через день после вмешательства. Восстановление занимает 1-2 недели.
Сразу после операции начинается противотромботическая терапия. Медикаментозное послеоперационное лечение важно для профилактики ранних и отдаленных рецидивов заболевания.
Во время реабилитации следует соблюдать адекватный питьевой режим, придерживаться диеты с ограничением животных жиров и солей. Физическая нагрузка должна быть дозированной, поднимать тяжести свыше 5 кг запрещается в течение 1 мес.
Контрольное исследование, дуплексное сканирование зоны реконструкции выполняется на следующие сутки после вмешательства. Первый визит к врачу с контрольной целью проходит через 1 мес после операции. Далее через 3 месяца, а затем 1 раз в полгода пациенты проходят УЗИ. Задача исследований — оценка проходимости оперированной артерии.
Преимущества и результаты ангиопластики артерий нижних конечностей
Главные плюсы операции: отсутствие болевых ощущений, малая инвазивность, быстрое восстановление пациента и возвращение к привычной жизни.
Баллонный метод и/или стентирование артерий нижних конечностей помогает эффективно восстановить кровоток на фоне сужения или полного перекрытия сосуда. Малоинвазивная методика не уступает, а то и превосходит по эффективности классическому открытому вмешательству.
После ангиопластики артерий нижних конечностей кровообращение в ноге восстанавливается. В результате чего проходит боль, возникающая при ходьбе и в покое, отмечается заживление трофических язв, а самое главное, пациент остается со своей конечностью.
Цены
Преимущества ангиопластики нижних конечностей в ФНКЦ
В ФНКЦ работают ведущие сосудистые хирурги Москвы. Нашим пациентам доступны все инновационные малотравматичные техники эндоваскулярной хирургии. Обследование пациентов перед хирургическим вмешательством проводится по платным услугами, которые не превышают средние цены на медицинскую помощь по Москве. Однако возможно проведение оперативного лечения по программе Высокотехнологичной медицинской помощи (ВТПМ или ВМП), то есть за счет федерального бюджета.
Ежегодно в нашем Центре проводится более 1000 успешных операций на артериях нижних конечностей. Современные методы ангиопластики артерий позволяют пациентам быстро вернуться к полноценной жизни. Главный ключ к успеху — индивидуальный комплексный подход к каждому пациенту.
Врачи наблюдают пациента после вмешательства и контролируют результаты лечения. Таким образом максимально снижаются возможные риски осложнений при соблюдении предписанной терапии и режима.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.























![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











