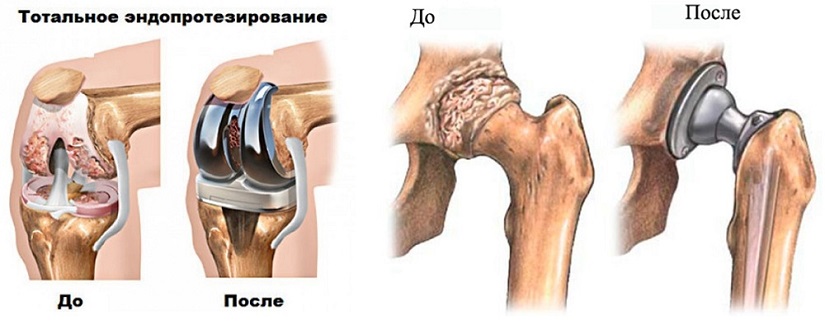
Эндопротезирование — высокотехнологичная операция, заключающаяся в имплантации устройства, которое имитирует функцию здорового сустава. Эндопротезирование выполняют в случае повреждения сустава в результате травмы или хронического дегенеративного заболевания.
Деформирующий артроз занимает первое место среди причин эндопротезирования. Эта форма артроза характеризуется терминальными изменениями и полной потерей функциональности.
Чаще всего операция выполняется на тазобедренном, коленном и плечевом суставах.
Современные эндопротезы изготавливают из металлического сплава, керамики, полиэтилена. Они отличаются высокой прочностью, низким риском развития иммунной реакции отторжения.
Преимущества эндопротезирования:
- восстановление двигательной активности;
- устранение болевого синдрома;
- повышение качества жизни.
Показания к операции
- прогрессирующее повреждение при неэффективности консервативных методов лечения (физиотерапия, противовоспалительные таблетированные и инъекционные препараты);
- нарастающий болевой синдром;
- тугоподвижность, невозможность осуществлять в прежнем объёме бытовую и профессиональную физическую активность.
Описанные симптомы являются результатом следующих состояний:
- остеоартроз;
- ревматоидный артрит;
- внутрисуставные переломы;
- асептический, аваскулярный некроз головки бедренной кости, вызванный недостаточным кровоснабжением костной ткани.
Решение о выполнении эндопротезирования принимается на основании следующих факторов:
- степень болевого синдрома (от умеренной до выраженной), ограничение подвижности;
- степень повреждения по результатам обследования (рентгенологическая диагностика, компьютерная томография, МРТ);
- степень ограничения повседневной деятельности, снижение качества жизни.
Предоперационная подготовка
На первичной консультации врач-травматолог знакомится с историей болезни, проводит опрос, тщательный осмотр, назначает обследование, определяет показания и противопоказания к оперативному лечению.
Перед операцией необходимо пройти исследования, сдать анализы, получить заключение:
- ЭКГ;
- флюорография;
- общий анализ мочи, биохимический анализ мочи, общий анализ крови;
- рентген-диагностика, КТ, МРТ;
- заключение терапевта, кардиолога.
На время выполнения операции отменяют прием кроверазжижающих препаратов, чтобы снизить риск развития кровотечения. Рекомендовано организовать комфортное жилое пространство дома, приобрести вспомогательные предметы: скамья, коврик, поручни для душа, насадку на унитаз.
Ход операции
Перед операцией выполняют спинальную или общую анестезию.
- Спинальная анестезия. Обезболивающий препарат вводится через иглу, помещённую между первым и вторым поясничным позвонком. Спинальное обезболивание приводит к онемению нижней половины тела, пациент находится в сознании.
- Общая анестезия. Чаще всего используется при эндопротезировании. В зависимости от продолжительности операции может быть рекомендована общая внутривенная анестезия, чтобы находиться без сознания во время процедуры.
Продолжительность операции по замене сустава зависит от того, какой из них подлежит протезированию, в среднем она длится два часа. Во время операции повреждённый хрящ и часть кости удаляются. Эндопротез имитирует форму и движение естественного сустава.
Эндопротезирование тазобедренного сустава бывает тотальным, когда меняются все суставные поверхности, и однополюсным, когда меняется только головка бедренной кости (чаще применяется для пожилых пациентов с низкой двигательной активностью). По методу фиксации различают цементное и бесцементное эндопротезирование, последнее фиксируется за счёт врастания в компоненты костной ткани.
Эндопротезирование коленного сустава бывает тотальным, когда повреждённый хрящ заменяется протезом полностью, одномыщелковым — когда меняется половина повреждённых структур и точечным — меняется непосредственно повреждённый участок хряща.
Протезирование плечевого сустава заключается в замене основных суставных структур: суставной впадины лопатки и головки плечевой кости. Далее выполняется проверка функции и ушивание операционного доступа. Пациента переводят в палату.
Послеоперационный период
Активизация пациента начинается почти сразу под строгим контролем врача травматолога-ортопеда.
После оперативного вмешательства требуется придерживаться рекомендаций:
- избегать интенсивные физические нагрузки, не оказывать давление на конечности, прикладывать лёд в течение 20 минут каждые два-три часа;
- придерживаться уровня и видов физической активности, рекомендованного лечащим врачом, с постепенным нарастанием интенсивности;
- для уменьшения отёка и болевого синдрома выбирать приподнятое положение руки и ноги;
- уход за послеоперационной областью: необходимо поддерживать сухость и чистоту в месте швов. Перевязки выполняются амбулаторно;
- приём противовоспалительных препаратов для уменьшения болей. Большинство пациентов испытывают после операции боли. Это связано с травматичностью операции по замене сустава, которая затрагивает кости связки мышцы , иногда сосуды. Боли постепенно стихают в течение двух-трех месяцев.
Противопоказания к эндопротезированию
- заболевания сердечно-сосудистой системы в стадии декомпенсации;
- обострение хронического инфекционного процесса;
- острая сосудистая патология (тромбофлебит, флеботромбоз);
- онкология;
- ожирение III степени;
- инфекционный воспалительный процесс в суставе за шесть месяцев до хирургического лечения.
Виды операций по замене суставов
- эндопротезирование коленного сустава;
- эндопротезирование тазобедренного сустава;
- эндопротезирование плечевого сустава;
- эндопротезирование локтевого сустава;
- эндопротезирование мелких суставов запястья и кисти;
- эндопротезирование суставов стопы.
В зависимости от степени повреждения замена бывает полной и частичной. Полное протезирование характеризуется заменой всех структур, в то время как частичное протезирование применяется для замены изолированно поврежденных анатомических структур.
Выделяют первичное эндопротезирование, которое заключается в первичной замене, и ревизионное протезирование, которое выполняют при изнашивании или повреждении уже установленного эндопротеза.
Цены
Реабилитация после операции
Сроки восстановления индивидуальны и зависят от факторов:
- уровень активности, образ жизни, возраст;
- вид операции;
- сопутствующие общие и ортопедические заболевания.
После операции по замене повреждённых суставных структур пациент может самостоятельно следовать индивидуальной программе реабилитации. Такая программа включает разработанный комплекс упражнений ЛФК, направленный на скорейшее восстановление движения и укрепление околосуставной зоны. При желании пациента возможно пребывание в реабилитационном отделении клиники, выполнение программы под контролем врача-реабилитолога, физиотерапевта.
Врачи травматологи-ортопеды ФНКЦ
Отделение травматологии Федерального научно-клинического центра оснащено необходимым современным оборудованием для оказания высокотехнологичной помощи, к которой относится эндопротезирование. Тщательная предоперационная подготовка, профессионализм врачей, персонализированный подход на этапе реабилитации – главные факторы, обеспечивающие гарантированный результат лечения.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.




































![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











