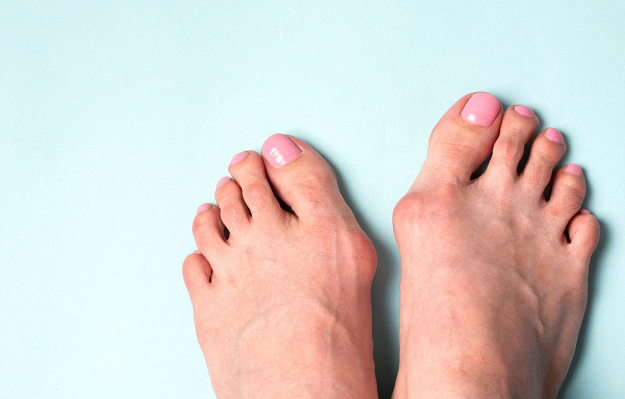
Вальгусная деформация стопы (hallux valgus) — это прогрессирующая патология первого пальца стопы, которая представляет собой формирование костной «шишки» по внутреннему краю стопы и отклонение первого пальца.
Hallux valgus формируется, когда костные структуры передней части стопы теряют стабильность и изменяют свое положение. Первый палец начинает отклоняться в сторону, изменяя позицию остальных пальцев. Сустав увеличивается в размерах и начинает выпирать, кожа в этой области обычно красная, припухшая. Возникает функциональный дефицит сустава. Женщины в большей степени подвержены вальгусной деформации.
Симптомы
- наличие выпирающей «шишки» у основания большого пальца;
- опухание, покраснение, болезненность при прикосновении к коже в области первого плюснефалангового сустава;
- постоянная или преходящая боль в области большого пальца, которая может усиливаться при ходьбе, ношении обуви;
- ограничение подвижности большого пальца;
- мозоли в месте трения между первым и вторым пальцем.
Причины вальгусной деформации
В формировании вальгусной деформации играют роль следующие факторы:
- наличие врождённой деформации стопы (плоскостопие);
- системные заболевания (ревматоидный артрит);
- большие нагрузки на стопу, которые могут быть связаны с профессиональной деятельностью или занятиями профессиональным спортом;
- генетическая предрасположенность (слабость связочного и мышечного аппарата);
- ношение узкой обуви.
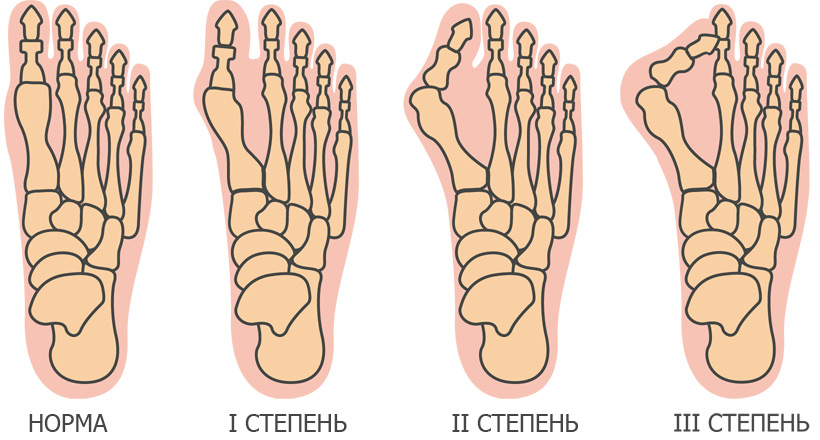
Классификация и степени развития вальгусной деформации стопы
Вальгусную деформацию классифицируют по степеням следующим образом:
- 1 степень – угол отклонения большого пальца составляет менее 20°;
- 2 степень – угол отклонения 25°-35°;
- 3 степень – угол отклонения более 35°.
По позиции пятки по отношению к оси голени:
- 1 степень – стопа расположена плоско, угол отклонения до 15°;
- 2 степень – угол наклона составляет 15°- 20°;
- 3 степень – угол наклона 20°-30°, поддается коррекции;
- 4 степень – стопа распластана, угол наклона более 30°.
Диагностика заболевания
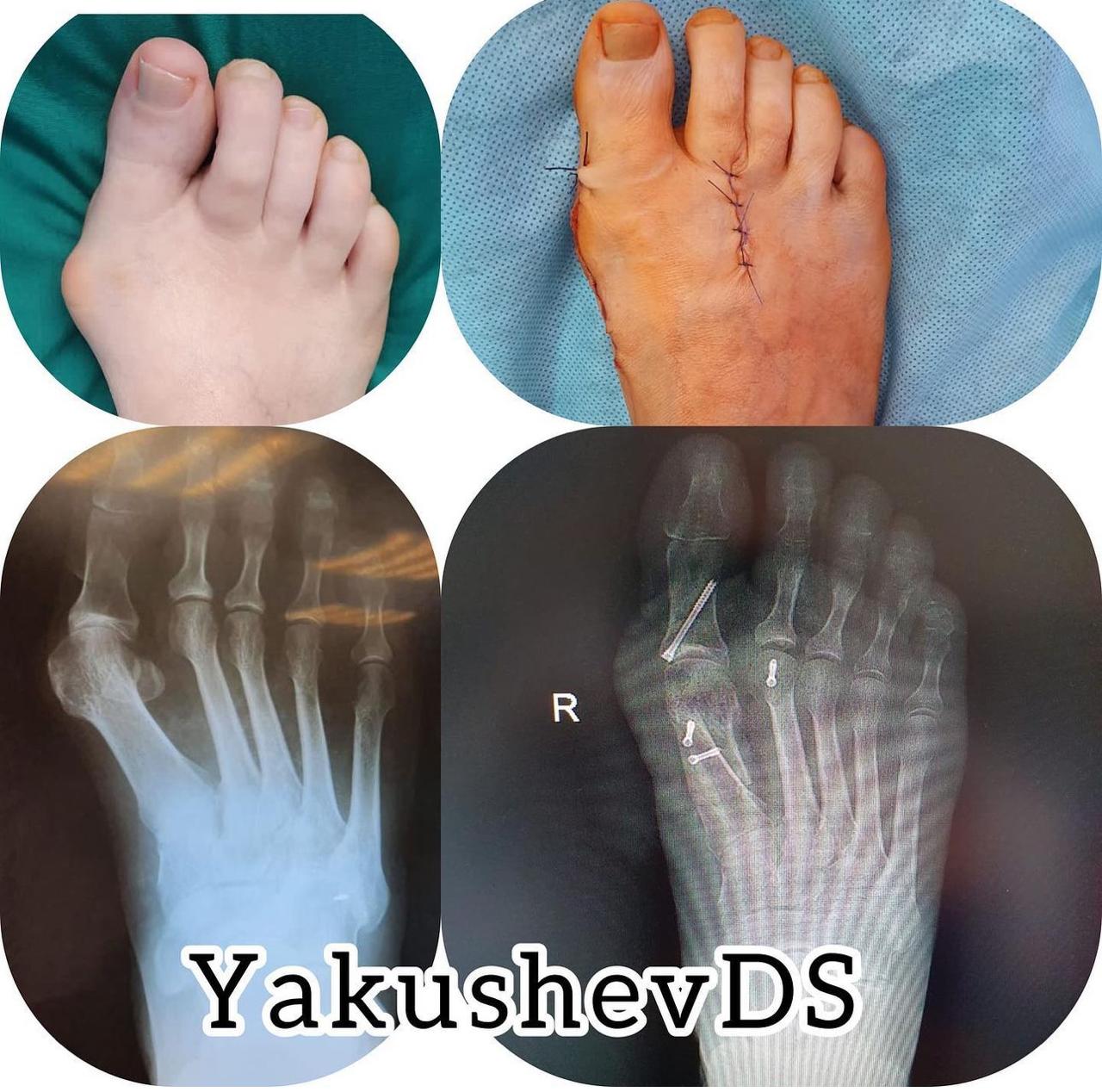
Диагноз ставится на консультации травматолога-ортопеда после осмотра и диагностики. Выполняется рентгенография стопы в двух проекциях для того, чтобы поставить точный диагноз, степень и стадию вальгусной деформации и определить тактику лечения. На рентген-снимках также оценивают наличие сопутствующей патологии (артроз, вывих и подвывих). Исследование может проводиться под нагрузкой, в положении стоя.
При необходимости для определения степени плоскостопия выполняют дополнительные исследования, такие как плантоскопия.
Лечение
Варианты лечения зависят от степени вальгусной деформации, интенсивности симптомов.
Консервативные методы включают следующее:
- подбор подходящей, комфортной, свободной обуви;
- использование ортопедических стелек, силиконовых прокладок для равномерного распределения нагрузки и давления при движении, уменьшения симптомов, предотвращения развития бурсита (воспалительного процесса в синовиальных сумках сустава);
- приём противовоспалительных препаратов для уменьшения болей и воспаления;
- прикладывание холода, холодных компрессов.
Хирургическое лечение выполняют при неэффективности консервативных методов в один этап или комбинированно, в зависимости от тяжести процесса:
- удаление воспалённой ткани вокруг большого пальца;
- выпрямление большого пальца путём удаления части костной структуры;
- изменение положения одной или нескольких костей, придание физиологичной позиции;
- внутрисуставное скрепление костей специальными ортопедическими устройствами.
Реабилитационной период может занимать от месяца до нескольких месяцев, в это время необходимо носить специальную мягкую ортопедическую обувь. Интенсивность физических нагрузок определяется лечащим врачом-ортопедом и врачом-реабилитологом.
Прогноз и профилактика
На фоне вальгусной деформации стопы у взрослых могут происходить следующие изменения:
- бурсит – воспаление синовиальных сумок в первом плюснефаланговом суставе;
- стойкий болевой синдром;
- сопутствующие вальгусной деформации стопы (по типу «молоткообразной»);
- артроз плюснефалангового сустава;
- нарушение походки.
Для профилактики формирования и прогрессирования вальгусной деформации следует придерживаться следующих рекомендаций:
- выбирать удобную обувь по размеру;
- использовать индивидуальные ортопедические стельки
- при наличии предрасположенности выполнять комплекс упражнений для укрепления связочного аппарата стопы;
- при развитии первых симптомов вальгусной патологии своевременно обратиться к специалисту.
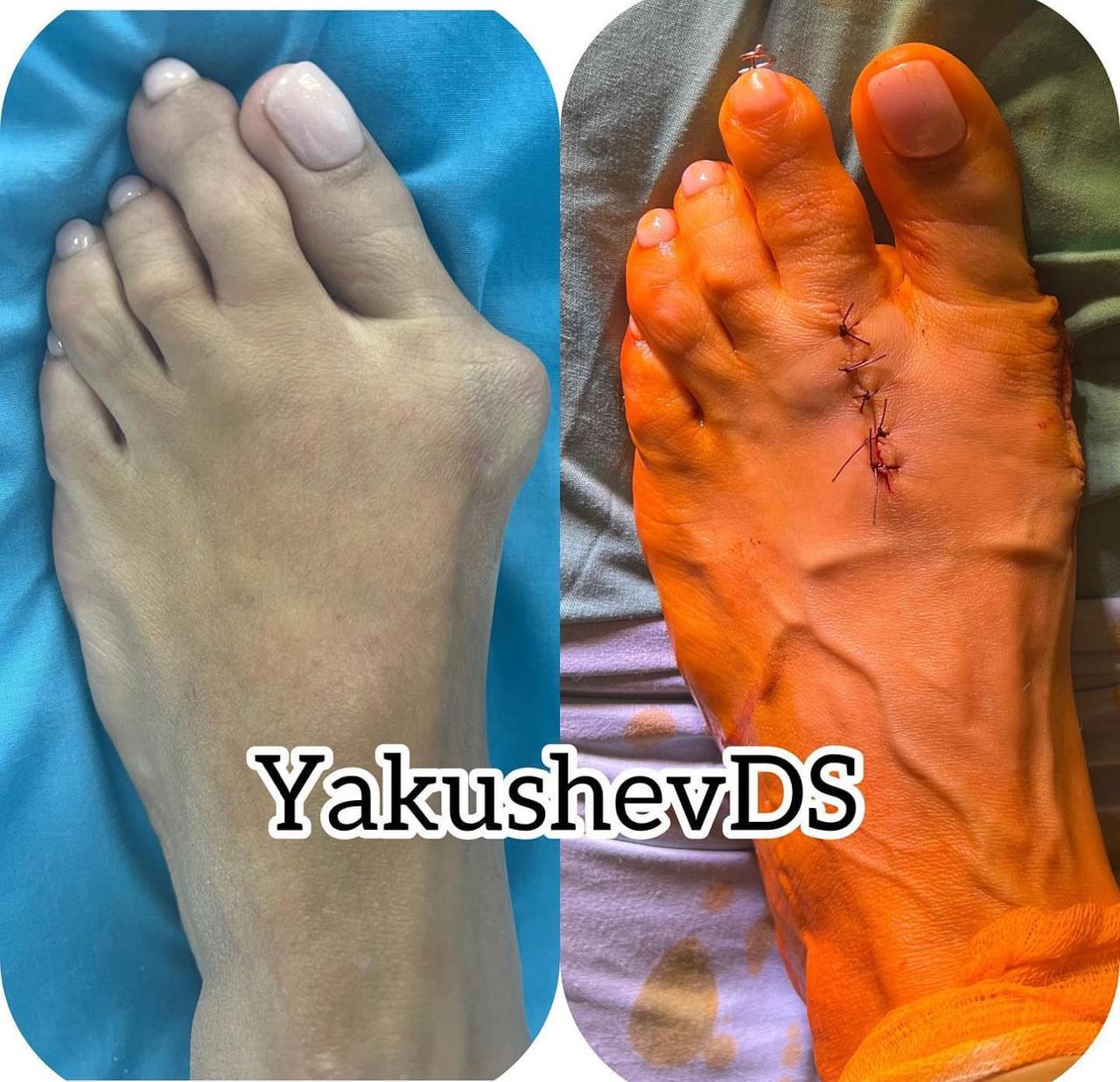
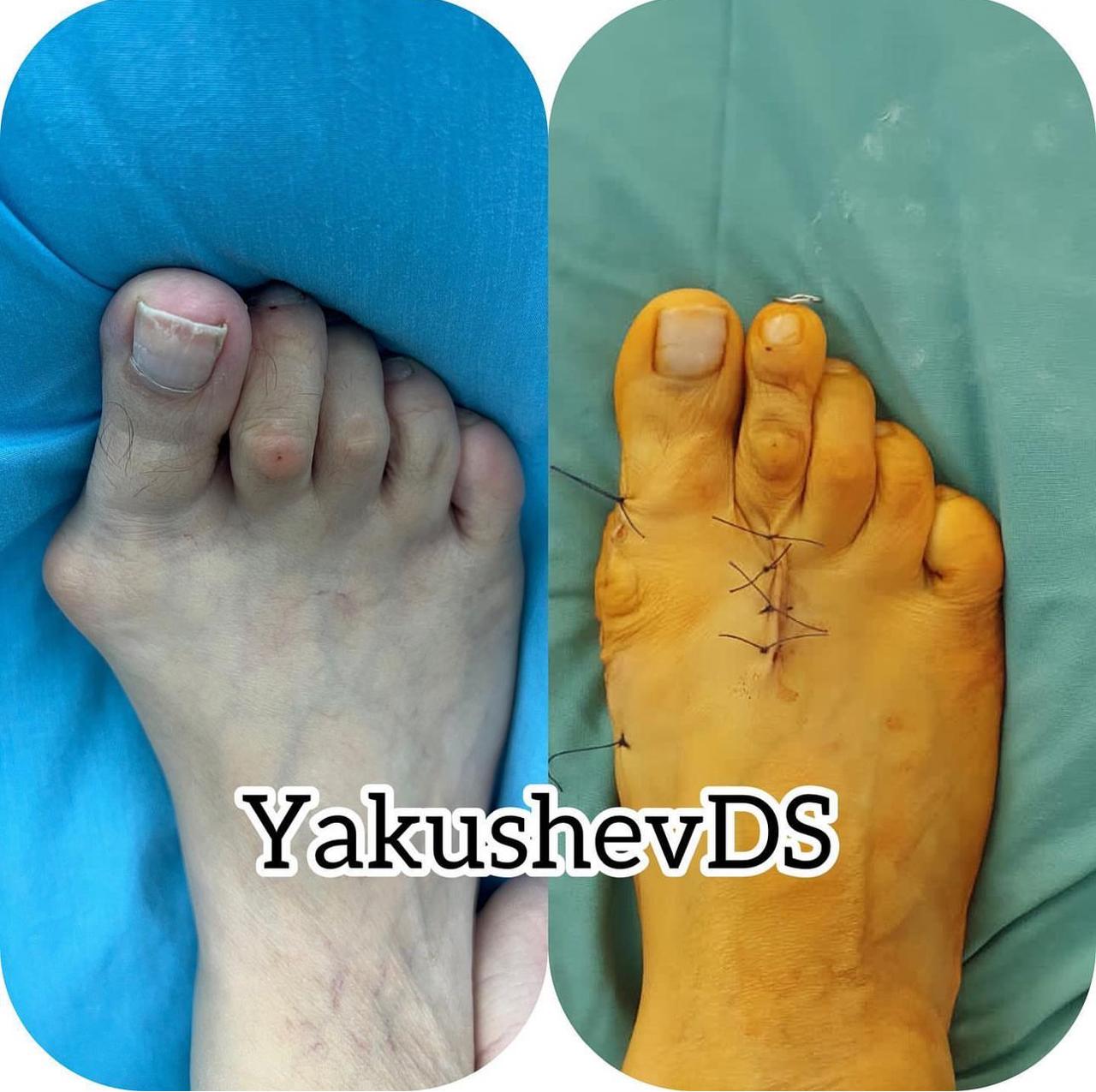
Примеры работ
Врачи-травматологи ФНКЦ ФМБА проводят операции по исправлению вальгусной деформации стопы:

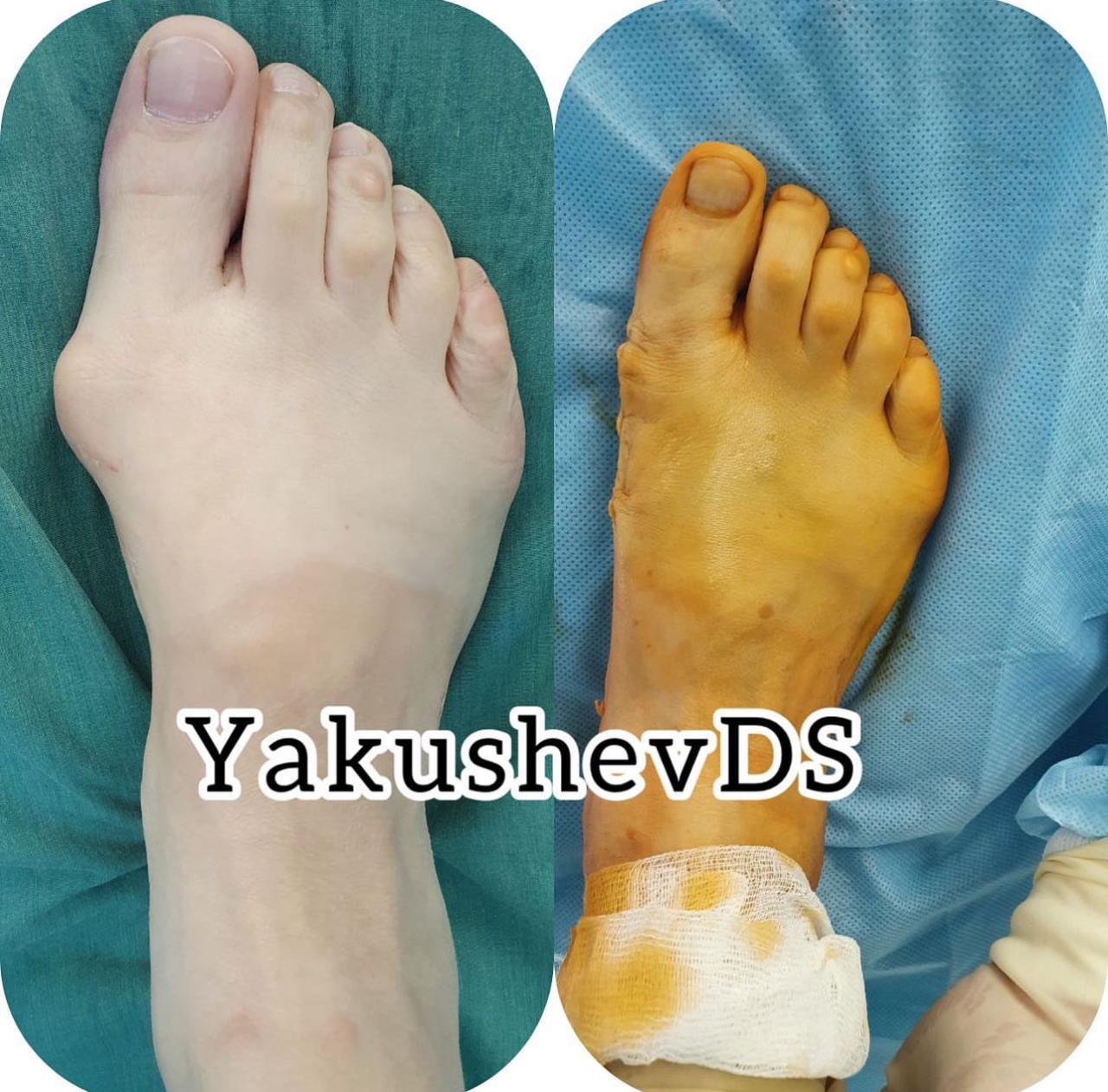
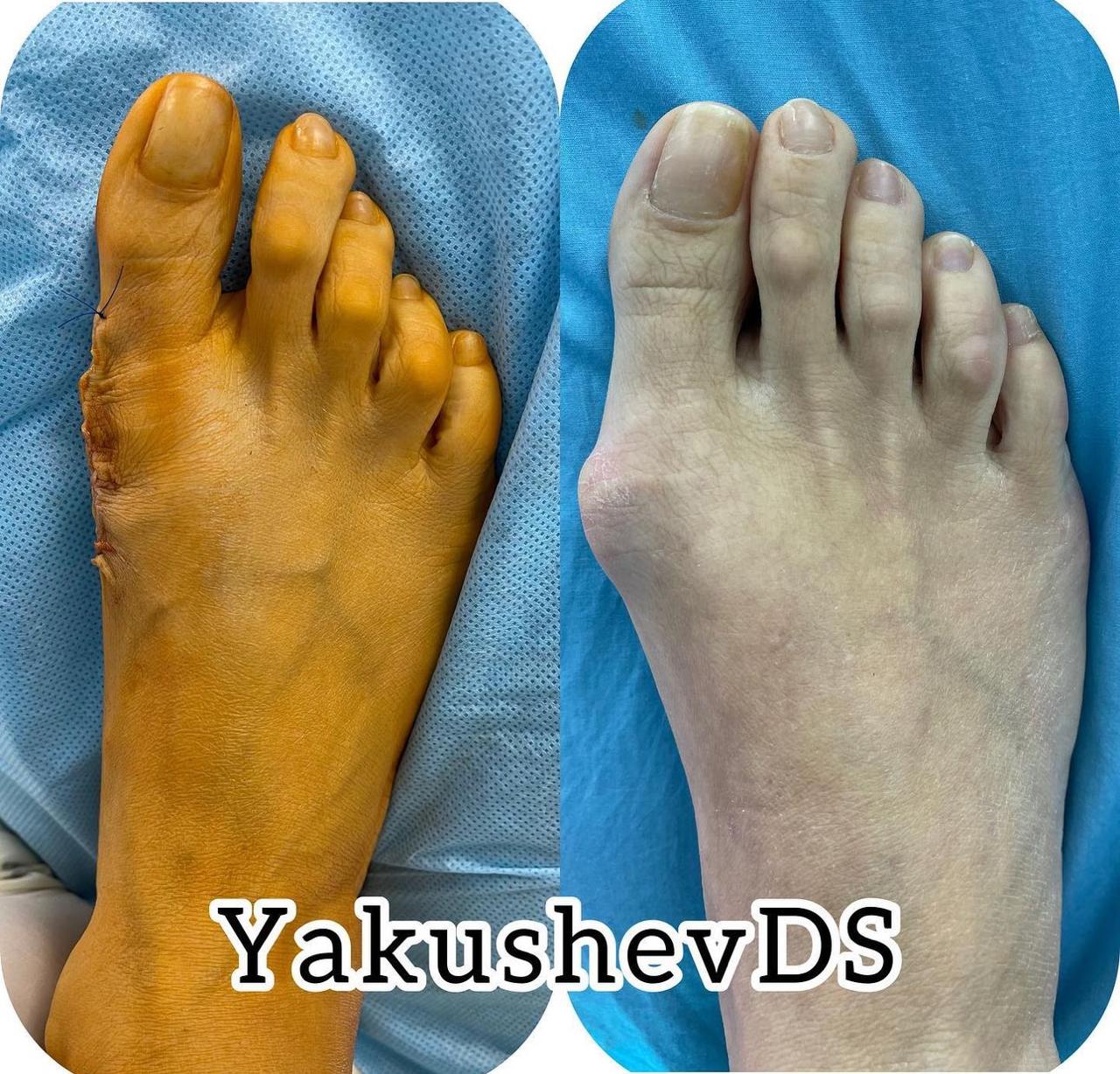


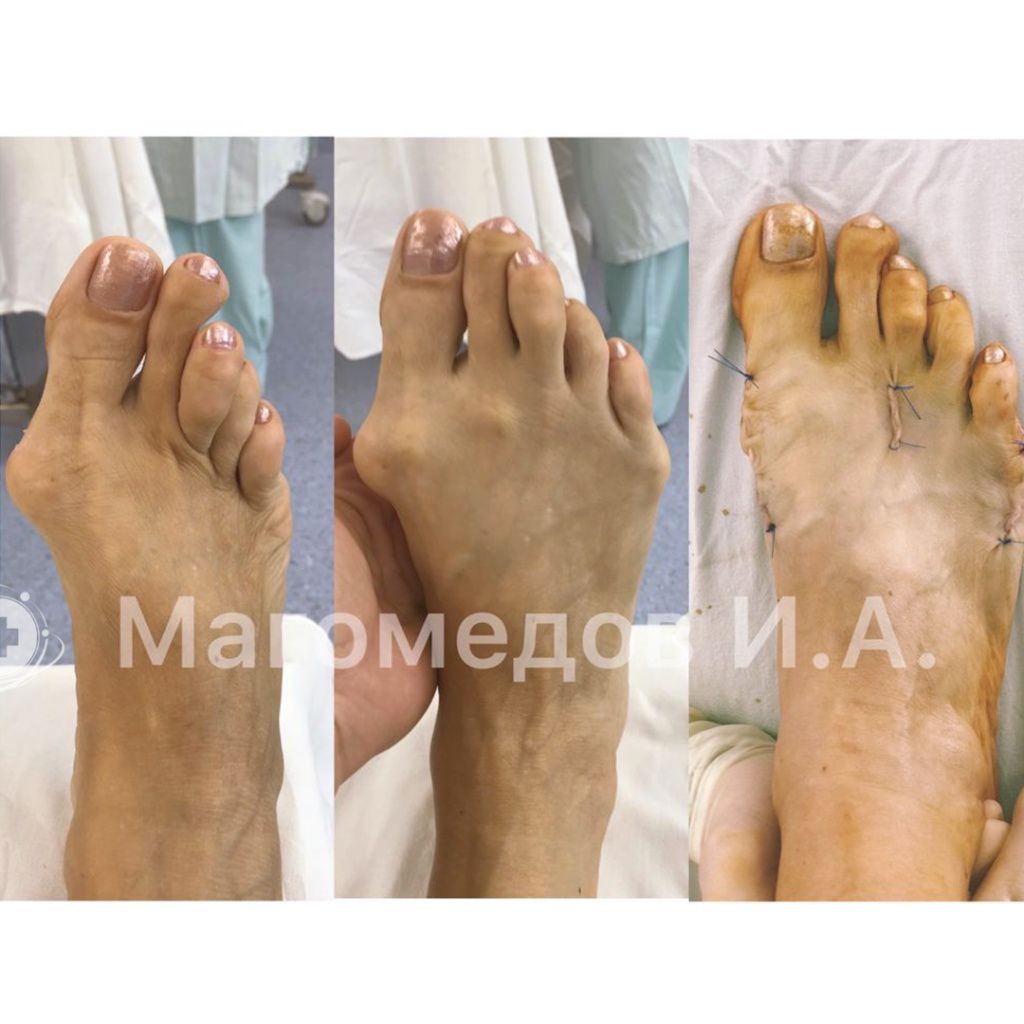
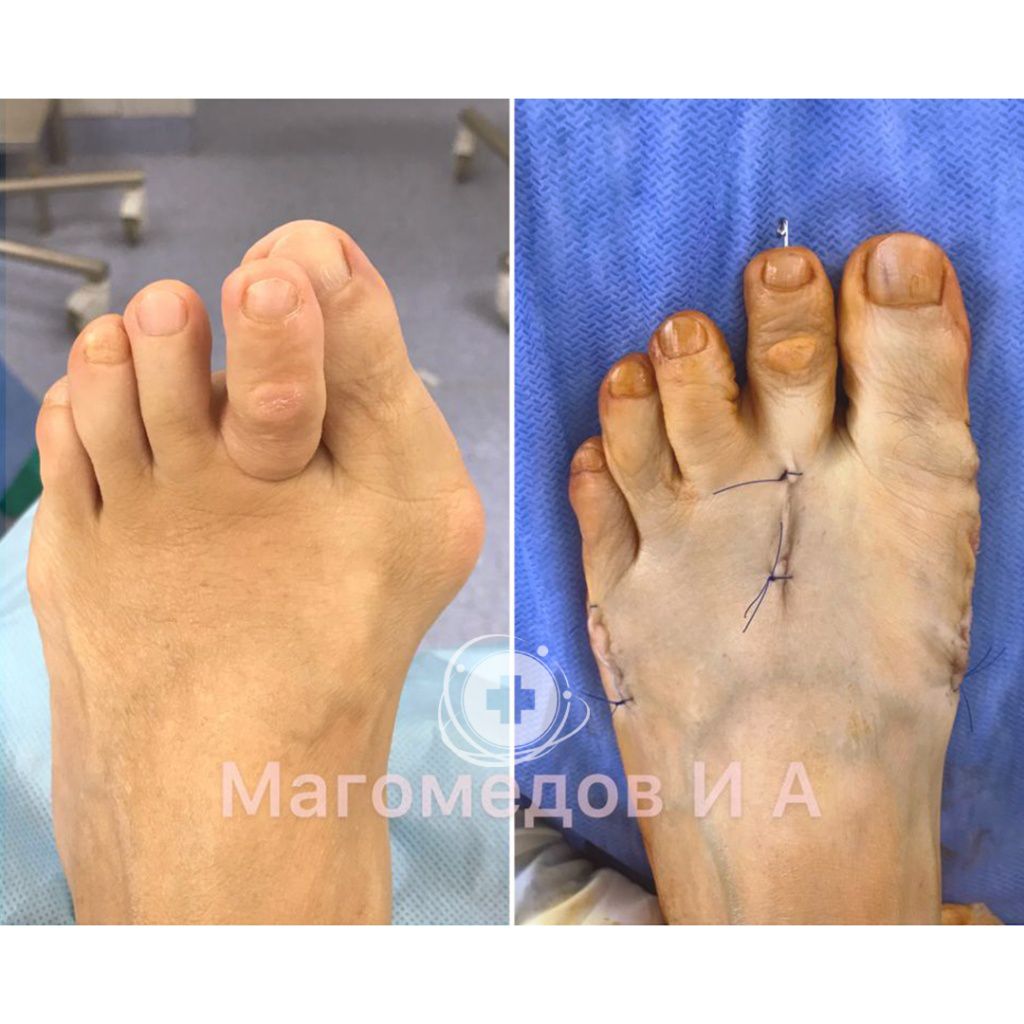
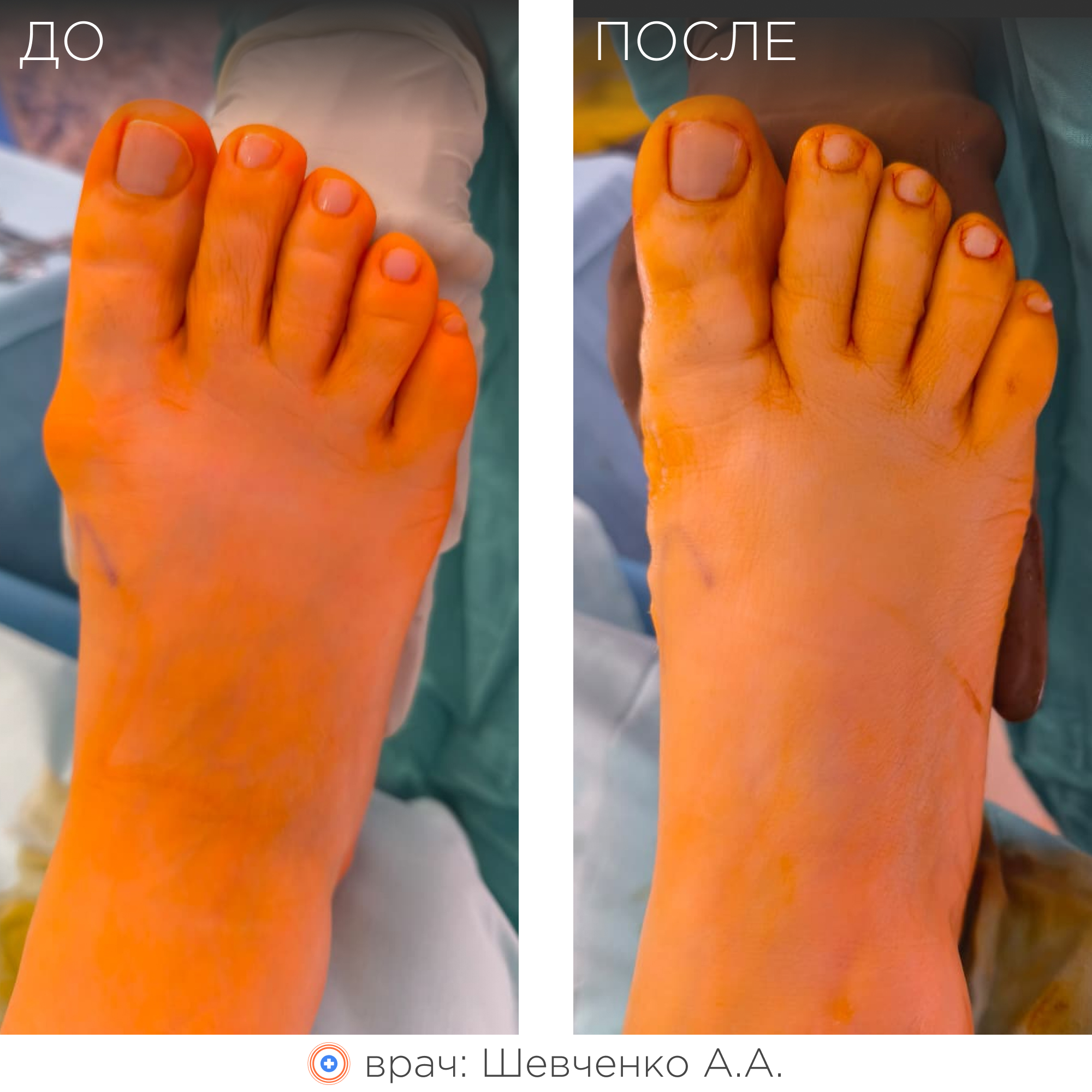
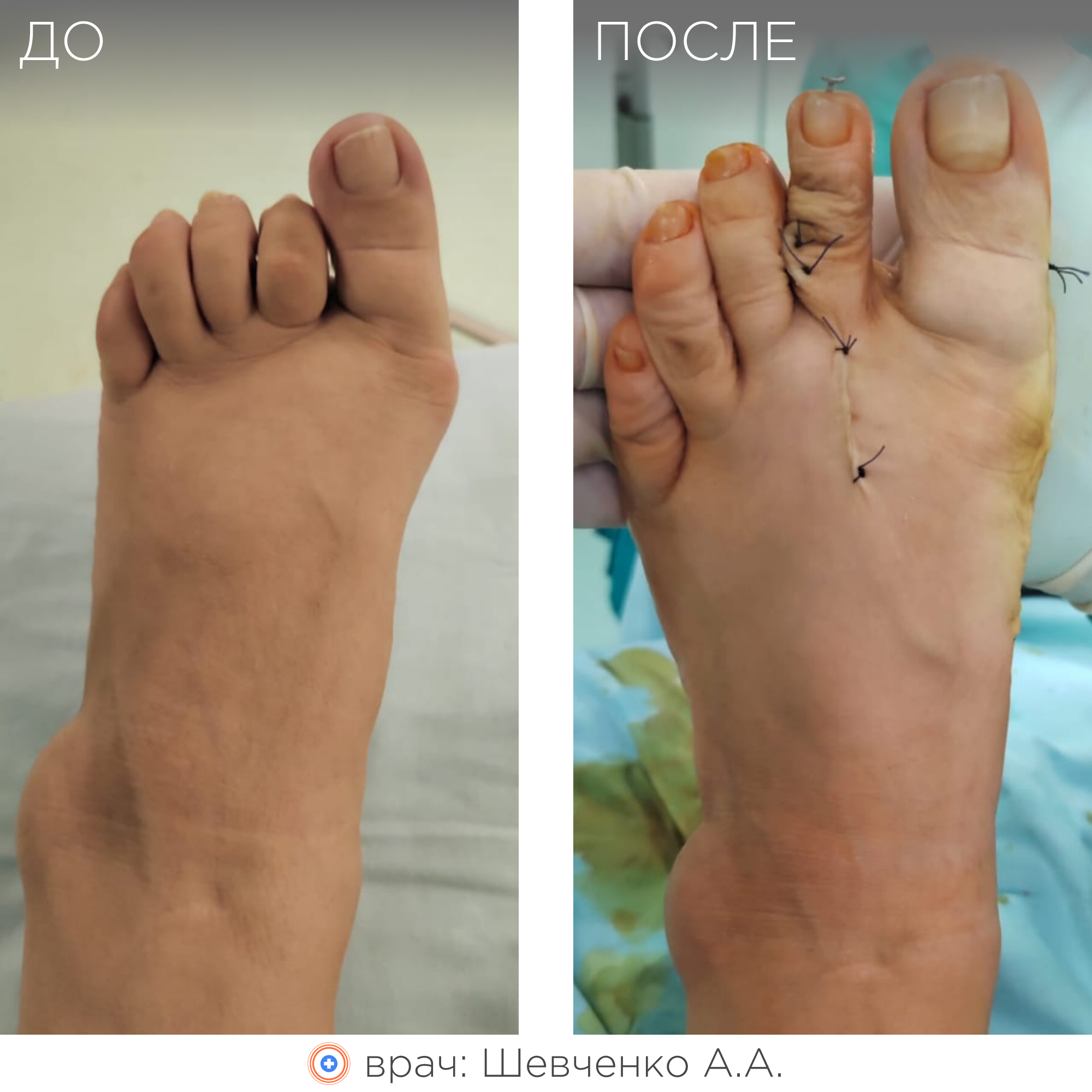
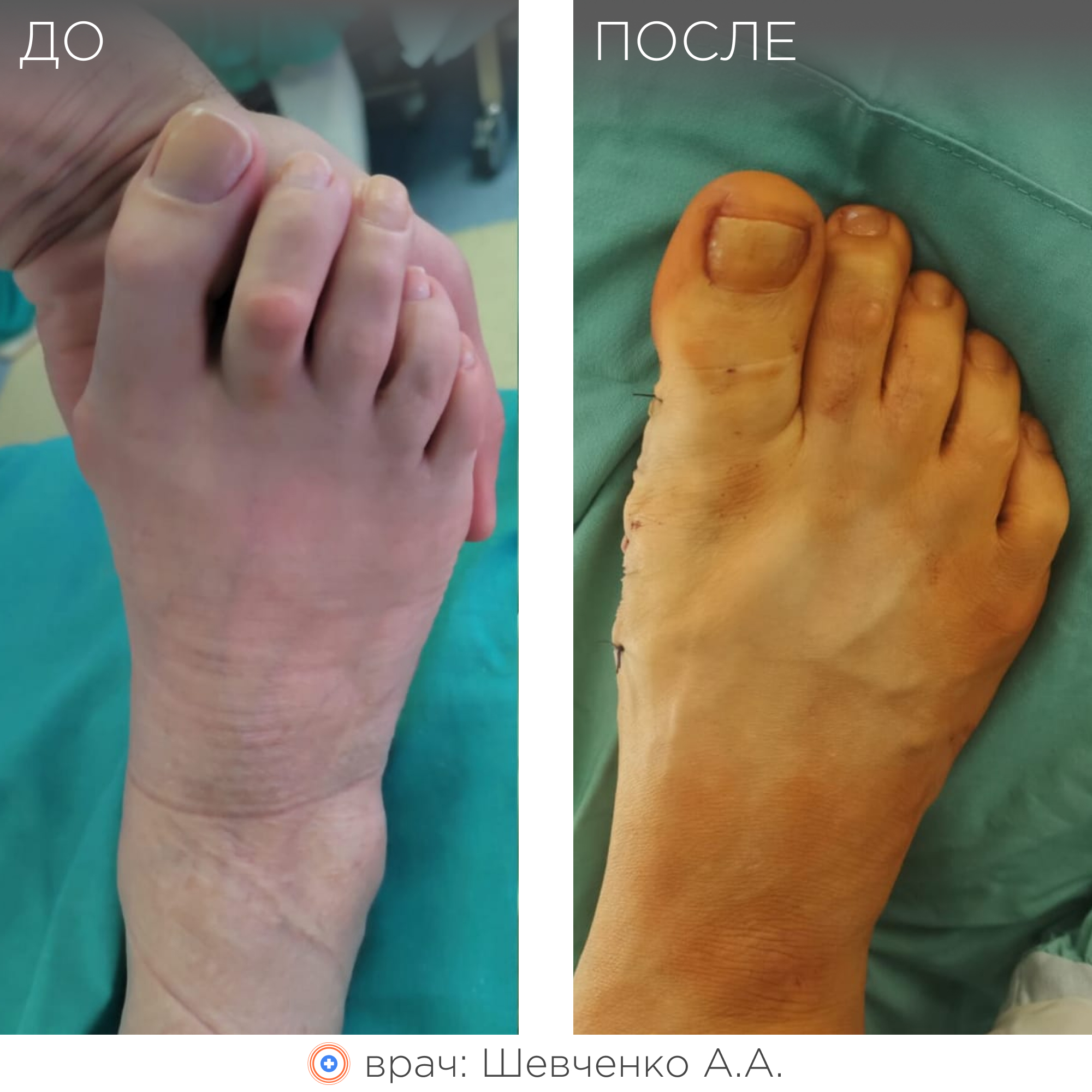
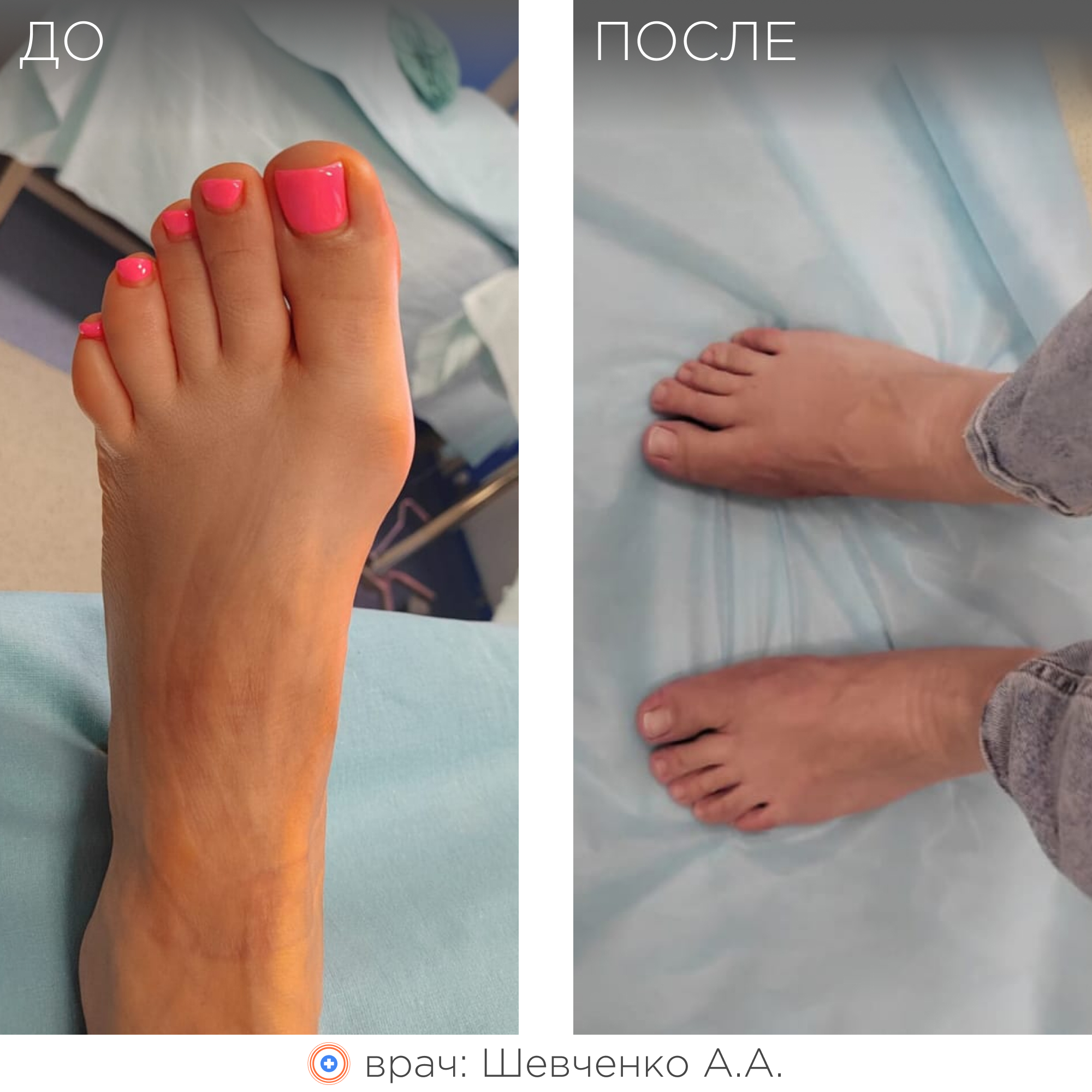
Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.





















![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











