Аневризма селезёночной артерии (АСА) — это выпячивание или патологическое расширение участка крупного сосуда, питающего селезёнку. Заболевание встречается достаточно редко, ему подвержены до 2 % населения. Это состояние является наиболее часто встречающимся типом аневризм висцеральных ветвей брюшного отдела аорты.
Точную распространенность определить трудно, так как патология чаще всего протекает бессимптомно. Иногда болезнь удается обнаружить во время планового обследования. Для пациентов с такой патологией очень важна ранняя диагностика. При АСА высок риск внезапного разрыва стенки сосуда и внутреннего кровотечения. Подробнее о заболевании, методах диагностики и лечения рассказываем в статье.
Общие сведения
Селезёнка — это небольшой губчатый орган, расположенный с левой стороны в подреберье, рядом с поджелудочной железой. Селезёнка принимает участие в работе иммунной системы, в процессе кроветворения. Крупный сосуд, снабжающий селезёнку кровью, называется селезёночной артерией. Артерия относится к висцеральным, то есть питающим внутренние органы.
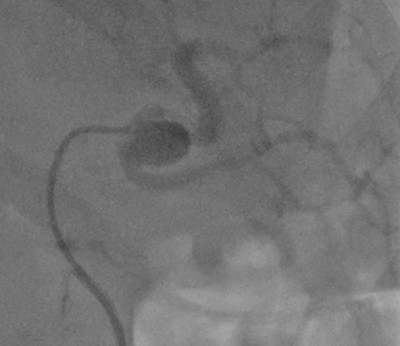
Если стенка селезёночной артерии подвергается микроповреждениям (надрывам), то она может деформироваться. В результате артерия становится менее эластичной, и со временем она растягивается в месте повреждения под давлением крови. Если диаметр расширения достигает 1 см и более, говорят об аневризме сосуда. Патология встречается у женщин в 4 раза чаще, чем у мужчин.
Выпячивания селезёночной артерии чаще всего имеют мешотчатый характер. Их средний размер, по результатам исследований, составляет 2-2,2 см. Крайне редко встречаются гигантские выпячивания (10 см и более). Около 80 % образований расположены в дальней трети артерии, в области, где сосуд входит в ворота селезёнки.
Причины заболевания
Формирование аневризмы связано с изменениями сосудистой стенки. Структура эластичного каркаса артерии меняется на фоне гормонального дисбаланса, обменных нарушений, воспалительных процессов. В результате снижается прочность стенки сосуда, уменьшается его упругость. Основными факторами, создающими предпосылки для образования селезёночной аневризмы, считают:
-
Панкреатит — воспаление поджелудочной железы. Вероятность развития сосудистых изменений при хронической форме заболевания выше, чем при острой.
-
Спленомегалия — увеличение селезёнки. Возникает на фоне заболеваний воспалительного или невоспалительного характера, обменных нарушений.
-
Повышение давления крови (гипертензия) в сосудах бассейна воротной вены. Встречается при ряде болезней печени, поджелудочной железы, при нарушениях кровообращения.
-
Гипертоническая болезнь. Болезнь влияет на состояние сосудов во всем организме, в том числе и селезеночной артерии.
-
Атеросклероз сосудов. Атеросклеротические дегенеративные изменения тканей приводят к уменьшению прочности сосудистой стенки.
-
Беременность. Патология связана с изменениями сосудистой стенки на фоне гормональной перестройки. Риск нарушений увеличивается при большом количестве беременностей.
-
Фиброзно-мышечная дисплазия — системная сосудистая патология, для которой характерен дефицит эластических волокон, в стенках сосудов.
-
Нейрофиброматоз, неспецифический артериит.
-
Травмы брюшной полости, селезёнки.
Среди дополнительных факторов риска развития аневризмы можно назвать курение, ожирение, эндокринные нарушения, аутоиммунные заболевания.
Классификация
По форме аневризмы могут быть мешотчатыми или веретенообразными. Среди патологий селезёночной артерии преобладают мешотчатые образования.
По механизму развития патологии выделяют истинные и ложные аневризмы. Первый тип формируется на основе первичных структурных изменений сосудистой стенки. Ложные аневризмы образуются в результате воздействия на сосуд извне. Например, при панкреатите это воздействие агрессивных ферментов поджелудочной железы. Ложная аневризма представляет собой полость, которая сообщается с сосудом.
По диметру выпячивания выделяют:
-
Малые — от 1 см до 2 см.
-
Средние — от 2 до 4 см.
-
Большие — более 4 см.
-
Гигантские — более 8 см.
По расположению рассматривают аневризмы:
-
дистального (дальнего, конечного) отдела;
-
среднего сегмента;
-
проксимального (ближнего, начального) сегмента.
По характеру клинического течения заболевания выделяют такие виды патологии:
-
бессимптомные — жалобы и признаки болезни отсутствуют, расширение выявлено случайно при инструментальном исследовании (УЗИ, КТ, МРТ);
-
симптомные — появляется болезненность подреберье слева, могут возникать боли в животе;
-
стадия осложнений — появляются признаки расслоения сосудистой стенки, разрыва, внутреннего кровотечения.
На основании рентгенологического исследования может быть выделен кальцинированный тип аневризмы. Признаки кальциноза появляются при избыточном накоплении солей кальция в измененной стенке сосуда.
Симптомы
Заболевание на ранних стадиях протекает бессимптомно. Как правило, образование диаметром до 3 см никак себя не проявляет. Возникновение жалоб связано обычно с большим размером выпячивания. На этом этапе могут появляться тупые боли слева под нижними рёбрами, иногда боль распространяется на живот, на спину в область левой лопатки. Неприятные ощущения могут быть постоянными или появляться периодически. Боли могут быть ошибочно приняты за признаки болезни поджелудочной железы, почки, мочеточника.
Осложненная аневризма даёт более выраженную симптоматику. При расслоении стенки и неполном разрыве сосуда возникает резкое усиление боли. Ощущения отдают в лопатку, могут носить опоясывающий характер. Аневризма на этом этапе может маскироваться под болезнь сердца, почечную колику. У беременных заболевание нередко принимают за острую акушерскую патологию.
При разрыве сосудистой стенки присоединяются симптомы острого внутреннего кровотечения. Нарастает бледность кожи, падает артериальное давление, пульс учащается, пациент может терять сознание. Это опасное для жизни состояние, при котором требуется неотложная медицинская помощь.
Возможные осложнения
Наиболее опасное для пациента осложнение — разрыв аневризмы с развитием внутреннего кровотечения и критической для жизни кровопотери.
Разрыв сосудистой стенки — быстро развивающееся состояние. Для его купирования необходимо экстренное хирургическое вмешательство. Если при разрыве селезёночной артерии образуется гематома, которая пережимает сосуд, то кровотечение временно прекращается. Состояние больного стабилизируется, однако кровотечение может возобновиться в любой момент.
Риск образования тромбов и тромбоэмболии — ещё одно серьёзное последствие аневризмы. При САС ток крови в сосуде нарушается, и в зоне выпячивания формируются мелкие тромбы. Иногда они могут отрываться и мигрировать с током крови. Если тромб закрывает просвет случайного сосуда, то в этом месте нарушается кровообращение.
Аневризма, достигшая больших и гигантских размеров, может давить на поджелудочную железу. В результате работа органа и образование ферментов нарушается, отчего страдает пищеварение.
Диагностика
Ведущими методами диагностики аневризмы считаются инструментальные исследования:
-
УЗИ и УЗДС (дуплексное сканирование) селезенки, ветвей брюшной аорты;
-
компьютерная томографическая ангиография (КТА) сосудов;
-
МСКТА — мультиспиральная компьютерная томография-ангиография;
-
МРТ;
-
КТ.
-
рентгенография (возможно обнаружение «кальцинированного кольца» в области сосуда).
При большом размере аневризмы врач может прощупать пульсирующее жидкостное образование под рёбрами слева.
Дополняется диагностика лабораторными методами исследования. Проводится общий и биохимический анализ крови, коагулограмма.
Лечение
При размере выпячивания до 2 см врач может выбрать тактику наблюдения. Контрольные исследования проводятся не реже раза в год. Также врач назначает лечение состояний, которые могут спровоцировать рост аневризмы — гипертонии, обменных, гормональных нарушений. Также индивидуально определяется тактика в отношении женщин фертильного возраста с учетом возможных беременности и родов, что значительно повышает риск разрыва аневризмы.
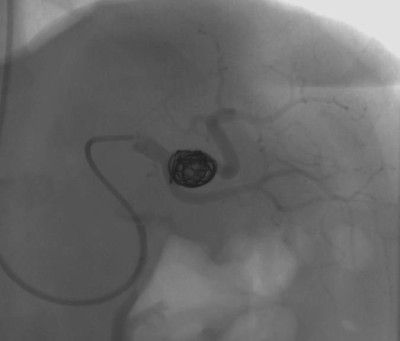
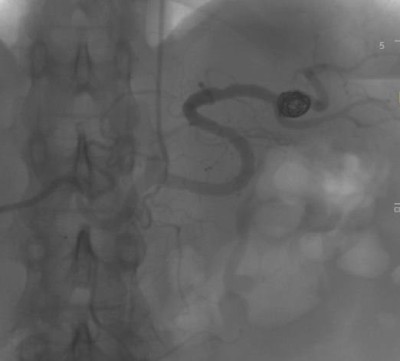
При большой или быстро растущей аневризме, при угрозе разрыва выбирается оперативное вмешательство. Предпочтение отдаётся малоинвазивным методам: эндоваскулярной (внутрисосудистой) хирургии: стентированию и эмболизации САС — закрытие полости выпячивания с помощью специальных материалов или препаратов. Вмешательства проводятся под рентген-контролем.
По показаниям может выполняться удаление селезёнки лапароскопическим (через проколы) или открытым способом.
При разрыве аневризмы показана экстренная хирургическая операция.
Прогноз и профилактика
Прогноз болезни зависит от размеров аневризмы, характеристик роста, а также своевременности диагностики и хирургического вмешательства. После плановых операций риск разрыва, как правило, полностью устраняется. Осложнения при малоинвазивных вмешательствах возникают редко.
Для профилактики патологии стоит снизить риск неблагоприятного воздействия на сосуды. Здоровый образ жизни, отказ от курения и алкоголя, физическая активность помогут поддерживать сосудистую систему в хорошем состоянии. Важно вовремя обнаружить и компенсировать гипертонию, обменные или гормональные сбои. Выявить изменения позволят регулярные профилактические осмотры.
Преимущества лечения в клинике ФНКЦ
ФНКЦ ФМБА — многофункциональный клинический центр с широкими диагностическими возможностями. Здесь возможно пройти полноценное обследование при АСА и других патологиях, получить консультации у специалистов разного профиля: сосудистых хирургов, терапевтов, кардиологов и др. В сложных и тяжёлых случаях врачи проводят междисциплинарные консилиумы.
Высокий уровень хирургической помощи обеспечен многолетним опытом оперирующих врачей. В клинике проводятся все виды операций, включая малоинвазивные рентгеноэндоваскулярные (эндопротезирование, эмболизация

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.


























![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











