Синдром Рейно представлен кратковременными эпизодами изменения цвета кожи пальцев кистей и стоп в ответ на низкую температуру окружающей среды, контакт с холодными предметами, стрессовые события. Сосудистая реакция может затрагивать область носа, губ и ушей. Описанные изменения происходят на фоне нарушения тонуса стенки кровеносных сосудов и называются атаками Рейно.
В зависимости от причины развития рассматривают первичный и вторичный синдром Рейно. Первичная форма чаще возникает у молодых женщин 20-30 лет, не имеет связи с другими заболеваниями. Вторичный синдром Рейно возникает на фоне уже существующей аутоиммунной патологии.
У мужчин старшего возраста, которые обращаются с характерными жалобами, можно заподозрить системное заболевание и вторичный синдром Рейно.
Для синдрома Рейно характерно хроническое течение. Терапия зависит от проявлений и связи с другими заболеваниями. Лечение и соблюдение рекомендаций позволяют контролировать течение болезни, сократить количество приступов. Как правило, синдром Рейно не приводит к стойким нарушениям, но может влиять на комфорт и качество жизни.
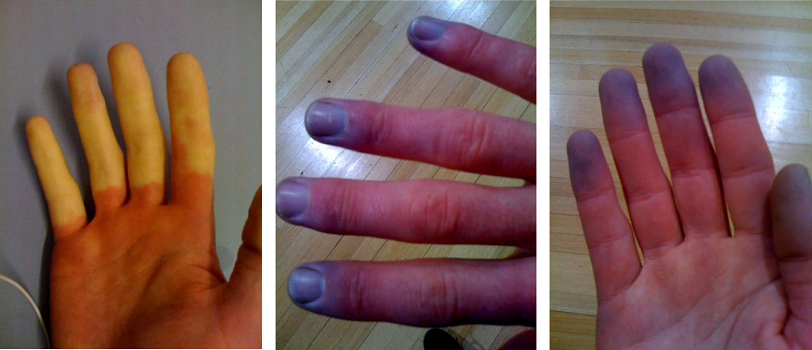
Симптомы синдрома Рейно
Симптомы могут возникать во время нахождения на улице в холодную погоду или в комнате с работающим кондиционером. Атака Рейно может быть спровоцирована прикосновением к холодным предметам. Ощущение тревоги, эмоциональный стресс также влияют за развитие приступа.
Атака Рейно чаще всего происходит в следующей последовательности:
- Бледность, похолодание кожи пальцев рук, ног, губ, носа и ушей. Кожа приобретает бледный оттенок в момент выраженного сужения сосудов в ответ на провоцирующий фактор;
- Посинение кожи. Изменение цвета связано с застойными явлениями, нарушением венозного оттока и питания тканей;
- Ярко-красная кожа. Атака Рейно завершается расширением сосудов, восстановлением кровоснабжения. Когда кровоток улучшается, кожа может опухать и пульсировать.
Сначала цвет кожи меняется на одном пальце, распространяется на оставшиеся пальцы кисти, затем изменения симметрично развиваются на пальцах обеих кистей.
На фоне недостаточного кровотока возникают ощущения «мурашек», онемения, покалывания, дискомфорта. Это связано с тем, что мелкие кровеносные сосуды спазмируются, что снижает кровоток к кончикам пальцев. После приступа в течение некоторого времени могут сохраняться трудности с движением пальцев кистей и стоп.
Продолжительность атаки обычно составляет от нескольких минут до нескольких часов, реакция каждого пациента индивидуальна. Даже у одного пациента интенсивность и продолжительность приступов могут отличаться. Зимой, как правило, атаки более выраженные и длительные.
Стоит отметить, что синдром Рейно классифицируют на два типа. Первичный синдром развивается у молодых женщин до 30 лет (обычно в подростковом возрасте), у которых нет другого системного заболевания. Первичный синдром не несет в себе опасности, несмотря на неприятные симптомы. Для этой формы не характерны стойкие структурные изменения.
Вторичная форма возникает у пациентов с установленным системным заболеванием. К распространенным состояниям, связанным с синдромом Рейно, относятся системная красная волчанка, ревматоидный артрит, склеродермия, васкулит. Начало вторичного синдрома приходится на более поздний возраст.
Вторичный синдром Рейно может осложняться повреждением кожного покрова, развитием язв. При появлении язвы рекомендовано незамедлительно обратиться к врачу.
Причины
Причины развития синдрома Рейно остаются неясными. Ученые предполагают, что состояние является мультифакторным. Считается, что причина избыточного сужения сосудов заключается в нарушении центральных и местных механизмов регулирования тонуса сосудистой стенки. В то же время причина развития вторичного синдрома заключается в изменениях, которые происходят во внутреннем слое сосудистой стенки и сопровождаются повышением вязкости крови.
Со временем стенка кровеносных сосудов утолщается и ещё больше ограничивает кровоток.
Установлено, что главными провоцирующими факторами выступают низкая температура окружающей среды, а также стрессовые события.
Причины развития вторичного синдрома Рейно:
- Заболевания соединительной ткани. Склеродермия – заболевание, которое сопровождается утолщением и рубцеванием кожи. У большинства пациентов развитие патологии связано со склеродермией;
- Вибрация на рабочем месте. Вибрация на производстве повышает риск заболевания, так как негативно влияет на кровеносные сосуды;
- Курение. Установлено, что курение приводит к сужению кровеносных сосудов, нарушению кровоснабжения и ухудшению течения патологии;
- Синдром запястного канала. Это состояние, при котором происходит сдавление периферических нервов, обеспечивающих подвижность пальцев рук. Давление вызывает онемение и неприятные ощущения в руке, а также чувствительность к холоду;
- Приём некоторых медикаментов. К ним относятся препараты для контроля сердечного ритма, противомигренозные, противоопухолевые лекарства.
Диагностика
Синдром Рейно часто диагностируется врачом-ревматологом. Врач-ревматолог — эксперт в вопросах диагностики и лечения системных аутоиммунных заболеваний, затрагивающих суставы, костную и мышечную системы. Именно ревматолог на основании опроса, осмотра, выполнения ряда исследований диагностирует заболевание, первичную или вторичную природу заболевания.
Лабораторная диагностика:
- Анализ крови на антинуклеарные антитела. Обнаружение антинуклеарных антител говорит о наличии аутоиммунного заболевания, с которым может быть ассоциирован синдром Рейно.
- Скорость оседания эритроцитов (СОЭ). Повышение показателя СОЭ сообщает о более высоком риске наличия воспалительной аутоиммунной патологии.
Инструментальная диагностика:
- Осмотр под микроскопом ногтевого ложа (капилляроскопия) на предмет изменённых сосудов.
Лечение в ФНКЦ
Коррекция образа жизни и привычек и назначение эффективных лекарственных препаратов — основные составляющие терапии синдрома Рейно. Проявления первичной формы успешно поддаются коррекции при соблюдении рекомендаций:
- поддержание тела в тепле, ношение в холодное время года термобелья, шапки, варежек, перчаток, носков, использование грелок;
- снижение уровня стресса, при необходимости обращение за медицинской помощью к психотерапевту;
- отказ от курения;
- регулярная физическая активность;
- ограничение напитков с кофеином.
Консервативное лечение показано, когда для стабилизации недостаточно лишь коррекции образа жизни. В терапии эффективны препараты, которые назначаются для лечения артериальной гипертонии. Механизм действия препаратов заключается в расширении сосудов и восстановлении кровоснабжения.
К ним относятся:
- блокаторы кальциевых каналов;
- блокаторы ангиотензиновых рецепторов.
Профилатика
Предотвратить очередной приступ поможет выполнение следующих рекомендаций:
- заранее прогревайте машину в холодный сезон;
- утепляйтесь в прохладную погоду, носите шапку, варежки или перчатки, носки, термобельё;
- регулируйте температуру кондиционера в помещении;
- надевайте перед сном носки, используйте электроодеяло и грелки;
- ежедневно занимайтесь спортом.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.

























![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











