Определение болезни
Патология заключается в поражении тройничного нерва. Болезнь проявляется острой приступообразной болью в области лба, висков, жевательных мышц, конъюнктивы, полости рта. Она носит простреливающий характер, многие сравнивают ее с ударом током. Обладает разной интенсивностью, может проявляться как периодически, так и быть практически постоянной.
При появлении этого явного симптома многие не спешат в больницу, поскольку думают, что это последствие сквозняка. Однако если ощущения не проходят несколько дней, скорее всего, речь идет о развитии воспаления.
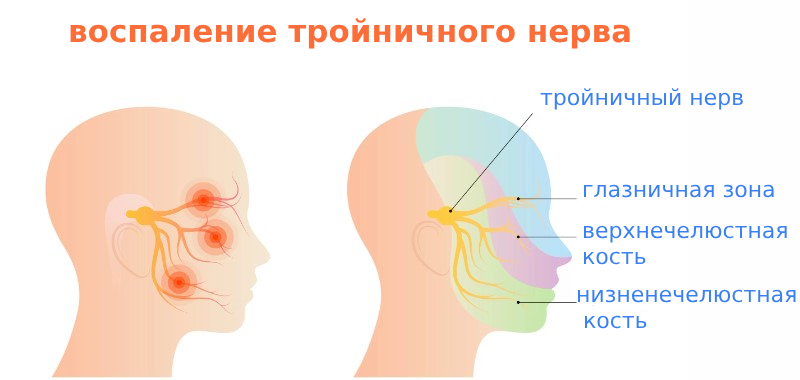
У человека два тройничных нерва — на каждой из сторон головы. Является 5 парой черепно-мозговых нервов. Он наиболее крупный среди имеющихся на черепе, огибает почти все лицо, относится к смешанному типу, имеет чувствительные волокна.
Заболевание подразделяют на первичное и вторичное. В первом случае оно проявляется как простудное осложнение. При этом происходит нарушение питания. Под вторичным подразумевают интенсивную интоксикацию ввиду воспалений, инфекций, опухолей.
Болезнь наиболее часто диагностируют у женского пола после пятидесяти лет. Люди в более молодом возрасте страдают от патологии реже. В крайне редких случаях может проявиться у дошкольников.
Тригеминальная невралгия не угрожает жизни, однако может вызвать развитие других патологий и дискомфортных состояний.
Причины воспаления тройничного нерва
Чаще всего происходит из-за сдавливания окружающими тканями. Это обусловлено тем, что он проходит сквозь узкое отверстие в черепе.
Часто встречающиеся причины развития болезни:
- Переохлаждение. Холодная температура может нарушить кровообращение. Это вызывает замедление обменных процессов, приводит к воспалению.
- Аневризма: расширенная артерия в черепной коробке вызывает сдавливание, приводя к ощущению дискомфорта.
- Атеросклероз (из-за того, что заболевание нарушает кровообращение в мозге).
- Нетипичное расположение сосудов мозга, которое приводит к сдавливанию.
- Повреждения, дефекты лицевых костей: травмы, переломы, нарушение строения черепа вызывает излишнее давление.
- Гнойные процессы в костных структурах черепа, в челюсти.
- Гайморит, кариес, периодонтит также могут приводить к развитию этой патологии.
- Опухоли.
Выполненные операции в лицевой области также могут стать причиной. Однако болевой синдром в таком случае может проявиться не сразу, с течением времени под воздействием совокупности разных факторов.
Нарушение обмена веществ (сахарный диабет 2-го типа, подагра и пр.) также может стать причиной.
Факторы риска
Заболевание могут вызвать следующие факторы:
- Ущемление из-за травм, патологий.
- Вирусы (герпес, полиомиелит, аденовирусы, др.).
- Хронический кариес, синусит, отиты.
- Воспалительные процессы, возникшие после лечения, удаления зубов, операций на лице, во рту.
- Психогенные факторы.
Симптомы тройничного нерва
При диагнозе невралгия тройничного нерва симптомы достаточно явные.
Ключевым проявлением считают боль в лицевой части. Болевые ощущения зависят от того, где локализуется иннервация ветви воспаленного пучка нервных волокон. Зачастую это щеки, нижняя челюсть, лоб, область вокруг глаз. Болевое ощущение возрастает до критических отметок при любых движениях лицевых мышц. Болеутоляющие препараты такие ощущения не снимают. Это отличительная особенность заболевания.
Характерные признаки патологии:
- Болевой синдром обычно приступообразный. Часто ее сравнивают с ударом электрическим током.
- Болезненность возрастает, если дотронуться до воспаленного участка. Обострение состояния вызывает громкие звуки, яркий свет, посторонние шумы.
- Дискомфорт обладает свойством утихать, поэтому пациент ошибочно начинает считать, что заболевание прошло самостоятельно.
- Кожа близ пораженного нервного пучка зачастую теряет чувствительность, может снизиться мигательный рефлекс, появляется нервный тик.
- Лицевую боль нередко сопровождает мигрень, человек начинает плохо спать. Возникает тревожность, раздражительность.
Если заболевание не лечить долгое время, оно может вызвать воспаление, атрофию мышц.
Патогенез
Болезнь считают довольно распространенным видом лицевой боли. Также ее относят к числу наиболее устойчивых болевых синдромов, поскольку тройничный нервный пучок имеет чувствительные волокна.
Название обусловлено тем, что он имеет три ветви: глазную, верхнечелюстную, нижнечелюстную.
Воспаление этого пучка нервных волокон чередуется ремиссиями и обострениями. Приступ характеризуется острым, «стреляющим» болевым ощущением.
Тригеминальная невралгия сложнее корректируется, чем ряд других видов хронического болевого синдрома. Нередко патология выводит пациента «из строя», мешая заниматься повседневными делами, нарушая режим труда и отдыха.
Классификация
Международная классификация головных болей подразделяет болезнь на следующие варианты:
- Классическая (первичная): вызвана сдавлением измененными сосудами. Признак неврологического дефицита при этом отсутствует.
- Симптоматическая (вторичная): появляется из-за повреждений нервных окончаний. Его может вызвать инфекция, опухоль и пр.
Происхождение может быть:
- Посттравматическим.
- Инфекционным.
- Механическим.
- Аллергическим, ответом иммунной системы.
- Одонтогенным.
- Риногенным.
Болезнь имеет разные локализации:
- Нижняя или верхняя челюсть.
- Лоб, область глаз.
Степень интенсивности:
- Лёгкая (не отвлекает от ежедневных дел.
- Умеренная (средняя, снижает продуктивность человека).
- Выраженная (пациент в период обострения не способен заниматься чем-либо).
По продолжительности ремиссии:
- Затяжная (болезнь проявляется только раз в несколько лет).
- Короткая.
- Ощущается постоянно.
Стадии развития
Развитие заболевания чаще всего вызывает сдавливание корешка сосудом или новообразованием. Постепенно это приводит к структурным нарушениям в миелиновой оболочке. В результате образуется острое возбуждение нейронов, человек при этом ощущает резкий, простреливающий болевой приступ приступообразного характера.
После этого этапа идет процесс торможения. Он означает окончание болевого приступа.
Также болезнь может проявляться нарушением чувствительности лица, мимики. Это связано с нарушением функций нервного пучка.
Возможные осложнения
Если возникшее воспаление не прошло за несколько суток, следует записаться к врачу. По всей видимости, патология серьезнее, чем состояние «застудило ветром».
Заболевание может прогрессировать, отличается рецидивирующим характером. На фоне заболевания могут проявиться уплотнения некоторых лицевых мышц, нарушения жевательной мускулатуры, пародонтоз, алопеция на участках головы, где проходит пораженный участок пучка.
Невралгия с течением времени может вызвать невропатические осложнения. Это нередко оборачивается развитием вторичного болевого синдрома в голове. Если болезнь приобретает хронический характер, то страдают лицевой и слуховой нервы. Если патологию не лечить, она способна вызвать и ряд других серьезных осложнений:
- Ослабление жевательных мышц.
- Потеря чувствительности пораженной зоны.
- Сбой в мышечных движениях лица, их произвольное сокращение.
- Постоянный конъюнктивит.
Также немаловажным осложнением является образование мимических морщин.
Помимо соматических проявлений, патология может коснуться и поведения пациента. Человек может начать бояться приступа, ожидать его. Поэтому может прекратить улыбаться, выходить на улицу в непогоду, жевать только на одной стороне зубов.
Диагностика
При первых подозрительных симптомах лучше обратиться к врачу. Особенно если дискомфорт не утихает несколько дней, есть подозрение на неврит (воспаление нервных волокон). Это позволит своевременно диагностировать заболевание, выбрать надежную тактику лечения.
На первичной консультации врач-невролог ознакомится с анамнезом пациента, соберет жалобы.
Патологию несложно диагностировать, поскольку она имеет острое начало, приступообразное течение. Также на болезнь указывает конкретная локализация боли, ее односторонность.
Также врач попробует установить причины, вызвавшие заболевание. Это могут быть операции на лице, диагностированные новообразования в этой зоне, повреждения нервных пучков, травмы, проблемы с зубами.
Прием предполагает физикальный осмотр. Обычно доктор пальпирует лицевые ткани больного, просит пациента подвигать теми или иными мышцами на лице для проверки мимики. Сбор информации позволяет врачу выдвинуть предварительное заключение. После этого больному нужно пройти инструментальные исследования.
МРТ, КТ: результаты дают возможность выявить новообразования, нарушенное кровообращение, разрушение, сдавливание, нервных волокон пр.
МР-ангиография сосудов мозга: проводят, чтобы получить данные о строении, функционировании сосудов. Он позволяет подвергнуть изучению даже мелкие сосуды. Исследование дает возможность выявить влияющие на невралгию аневризму, кровоизлияние, сосудистые патологии.
Нередко обращаются к иным методам исследования. Иногда необходимо сдать кровь, мочу, чтобы исключить инфекции. При стоматологических проблемах нередко обращаются к рентгенографии челюстей.
Рентгенография может проводиться для придаточных пазух носа. Также для определения локализации воспаления выполняют электронейромиографию.
Подготовка к посещению врача
Чтобы врач подобрал действенную терапию, подробно опишите на приеме беспокоящую симптоматику.
Перед визитом в клинику можно заранее вспомнить период появления болей, в какой степени они проявлялись, были ли какие-то заболевания, медицинские вмешательства перед развитием болезни. Подробная информация поможет доктору увидеть ситуацию полно. Также можно взять на первичную консультацию результаты обследований, заключения специалистов другого профиля.
Лечение тройничного нерва
При диагнозе невралгия тройничного нерва лечение подбирают в зависимости от того, как сильно выражены симптомы. Сначала назначается консервативная терапия, включающая назначение медикаментов. В случае ее низкой эффективности обращаются к хирургическим процедурам. Они направлены на ликвидацию причины невралгии (например, сдавливание сосудом). Операцию выполняют методом радиочастотной деструкции, микрососудистой декомпрессии.
Медикаментозная терапия может включать ряд препаратов:
- Антибиотики (при инфекционной природе заболевания).
- Глюкокортикостероиды (купируют воспаление).
- Нестероидные противовоспалительные препараты (также угнетают процесс воспаления).
- Обезболивающие, миорелаксанты (снижают болезненность).
Также больному могут назначить различные группы витаминов, чтобы улучшить обменные процессы в нервной ткани.
Острый болевой синдром снижают:
- Противосудорожными препаратами.
- Сокращением физической активности. Ведение постельного режима предпочтительно.
- Противовоспалительными гелями, мазями, компрессами локально.
Важно не использовать народные средства без согласования с врачом. Использование несогласованных средств нередко усугубляет ход болезни, вызывает аллергию, побочные эффекты.
Медикаментозное лечение
Лекарства способны устранить неприятные симптомы патологии и вызвавшие ее причины.
Среди наиболее часто назначаемых препаратов:
- Антиконвульсанты (купируют боль, снижают чувствительность).
- Спазмолитики (расслабляют мышцы, убирая вторичный болевой синдром).
- Нейропротекторы (защитная функция).
Физиотерапия
Лечение препаратами усиливает физиотерапевтическое воздействие.
Магнитотерапия: улучшает обменные процессы, кровоток, купирует повышенный мышечный тонус, снижает болевое ощущение.
Лазеротерапия: снижает спазмирование, воспаление, улучшает кровоток,запускает регенеративные процессы.
УВЧ: направлено на укрепление защитных свойств организма, воспаление после курса процедур уменьшается.
Диадинамический ток: стимулирует работу иммунитета, крово- и лимфоток в лице.
Хирургическое лечение
Этот метод дает возможность не только убрать неприятные ощущения, но и нивелировать конфликт между корешком черепного нерва и примыкающим к нему сосудом. Это разомкнет цепь импульсации, вызывающую болевой синдром.
Если болезнь вызывает именно это, врач порекомендует хирургическую операцию сразу, без прохождения этапа с медикаментозным лечением.
Микроваскулярная декомпрессия корешка тройничного нерва позволяет сохранить его целостность. Операция предполагает установку защитной прокладки между сосудом и нервными пучками.
Операцию выполняют через небольшой разрез, что обеспечивает минимальную кровопотерю и быстрое восстановление.
Также врачи используют механическую деструкцию периферических ветвей, радиочастотную деструкцию, лазерную термокоагуляцию, глицериновую ризотомию.
Минус этих манипуляций — целостность нерва не сохраняется. Поэтому к ним обращаются, только если микроваскулярная декомпрессия корешка невозможна. Причиной может стоять тяжелое соматическое состояние, возраст, другие заболевания.
Ряд этих операций может вызвать нарушения чувствительности, дистрофию роговицы, ишемический инфаркт ствола мозга, парез мышц лица и пр.
Ту или иную методику выбирают в зависимости от органических особенностей больного.
Блокада тройничного нерва
Процедура предполагает доставку лекарства напрямую в очаг боли для снижения проводимости импульсов к периферии. Эффективность манипуляции зависит от точности. При верном проведении процедуры дискомфортное ощущение стихает почти сразу.
Блокаду могут ставить в разные области: это зависит от того, какая ветвь доставляет боль.
К процедуре обращаются, если таблетированная терапия не помогает, а операция по каким-то причинам невозможна.
Блокады не только снимают болевые симптомы, но и уменьшают отечность и воспаление.
Манипуляцию проводят после поверхностной анестезии, предварительной подготовки она не требует. При наличии аллергии у пациента врач проводит пробу.
Внутрикостный вариант блокады предполагает введение лекарства в губчатую ткань надкостницы. Это позволяет уменьшить отек, впоследствии снижается давление в костном канале. Дискомфорт исчезает.
Центральную блокаду ветвей проводят под УЗ-контролем.
Манипуляцию не проводят, если:
- Есть аллергия на анестетик, другие группы лекарств.
- Склонность к развитию кровотечений.
- Инфекции в местах введения препарата.
- Возраст до 12 лет.
- Вынашивание ребенка, период лактации.
- Психические расстройства.
Прогноз и профилактика
Современное лечение позволяет вернуть прежнее качество жизни. Своевременно проведенная терапия может полностью убрать или заметно снизить боль.
Если пациент не обратится вовремя за медицинской помощью, болезнь может стремительно ухудшить качество жизни. Поскольку главный симптом весьма мучительный.
На благоприятный прогноз можно рассчитывать после хирургической операции. Это обеспечивает низкий процент рецидивов лицевой боли. Особо продолжительную ремиссию обеспечивают лазерная деструкция, микроваскулярная декомпрессия.
Также на хороший прогноз влияет последующий после лечения образ жизни пациентов. Следует следить за гигиеной полости рта, посещать врачей при простудах, стоматологических заболеваниях.
Для усиления лечебного эффекта рекомендуется вести здоровый образ жизни. Это подразумевает полноценный рацион, обильный питьевой режим, качественный сон.
Дискомфорт может ощущаться сильней при повышенной тревожности, психологических расстройствах. В таких ситуациях будет действенной работа с психологом.
Также важно снизить влияние триггеров. Зачастую это ветер, солнце, долгое физическое воздействие на болезненную зону (подпирание рукой головы, сон в определенной позе).
Избегайте сквозняков, защищайте лицо от ветра шарфами и капюшонами.
Если боль вызывает горячая или холодная еда, следите за тем, чтобы она была комнатной температуры или чуть теплая. Если триггером является процесс пережевывания, выбирайте мягкую еду, либо измельчайте ее блендером до пюрированного состояния.
Предотвратить развитие патологии невозможно. Можно только минимизировать факторы риска. Не допускайте переохлаждений, как зимой, так и летом под кондиционерами.
Лучше приучить организм к закаливанию, снизить стрессовые факторы, следить за течением других хронических заболеваний.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.






















![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











