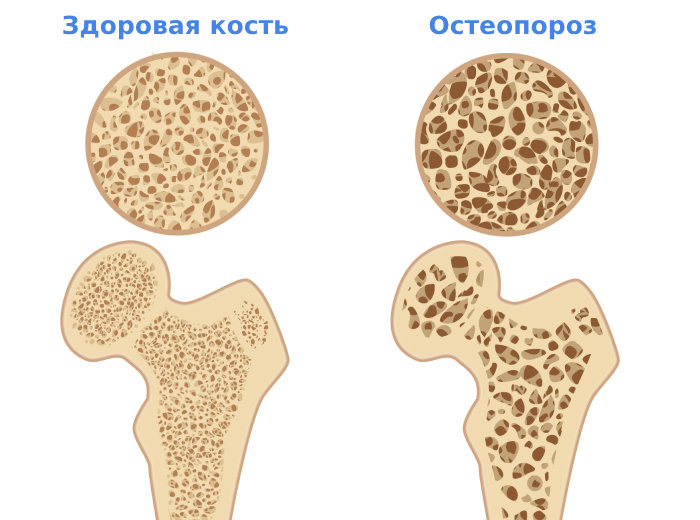
Остеопороз — это системное заболевание, при котором уменьшается плотность всей костной ткани в теле человека. Прочность костей скелета из-за патологии заметно снижается. Поэтому у пациента могут возникать переломы без серьёзной причины — например, при незначительном ударе, падении на ровной поверхности с высоты собственного роста, или даже на фоне сильного чихания, кашля.
Для остеопороза характерны повреждения крупных костей: шейки бедра, компрессионные переломы тел позвонков, повреждения костей конечностей, таза, грудной клетки. Заболевание нередко протекает бессимптомно и диагностируется только после перелома, возникшего из-за незначительной травмы.
Эксперты ВОЗ относят остеопороз к наиболее распространённым патологиям, зачастую приводящим к инвалидности, а иногда — и к летальному исходу. Из-за отсутствия симптомов на ранних этапах медики говорят о «скрытой эпидемии» болезни. В России в возрасте старше 50 лет патология обнаруживается у 34% женщин. Среди мужчин частота выявления немного меньше — 27%. Остеопения — состояние снижения минеральной плотности костной ткани, предваряющее остеопороз — выявляется у 43% женщин и у 44% мужчин. В РФ около 14 миллионов человек страдают от остеопороза, 20 миллионов — демонстрируют показатели плотности костей, свидетельствующие об остеопении. Сходные цифры распространённости проблемы наблюдаются в странах Западной Европы, Северной Америки.
Механизм возникновения, патогенез
Прочность костей в теле человека определяется несколькими факторами, количественными и качественными. Среди них — насыщенность костной ткани минералами, её внутренняя структура, интенсивность тканевого обмена.
В течение всей жизни человека костная ткань пребывает в состоянии изменения. Процессы формирования костного вещества и его резорбции (разрушения, рассасывания) идут одновременно, однако баланс этих двух процессов со временем меняется. В юности преобладает формирование костной ткани, нарастание её массы. К 20-30 годам этот показатель достигает пика. Затем баланс поддерживается в равновесии до достижения возраста 35-40 лет. После сорока понемногу начинает преобладать резорбция, масса костной ткани постепенно, плавно уменьшается. У женщин из-за гормональных особенностей этот процесс происходит быстрее, чем у мужчин.
На темп убывания костной ткани влияют многие аспекты. Это уровень гормонов — половых, щитовидной и паращитовидных желёз, глюкокортикоидов, гормона роста. Значительную роль играет состояние кальциево-фосфорного обмена, поступление витамина D, выраженность секреторной функции почек, способность пищеварительного тракта усваивать нужные вещества.
В ряде случаев сочетание нескольких факторов приводит к тому, что потеря костями плотности ускоряется. Нарушается микроструктура ткани: кость делается пористой, теряет прочность. Такое состояние носит название «остеопороз».
Причины
Остеопороз может возникать как первичное, самостоятельное заболевание или быть вторичным, то есть развиваться на фоне другой болезни или состояния.
Первичная форма патологии чаще всего встречается у женщин во время менопаузы либо после неё (постменопаузальный остеопороз), а также у женщин, мужчин в пожилом и старческом возрасте (сенильный).
К первичным относятся также редкие виды остеопороза. Это идиопатический, то есть развивающийся без очевидной причины в любом возрасте, и ювенильный, проявляющийся у подростков.
Вторичная форма имеет конкретную причину. Она может развиться как следствие таких нарушений:
- гормональные нарушения — сахарный диабет, гиперпаратиреоз, тиреотоксикоз;
- недостаток половых гормонов — при гипогонадизме разной природы, аменорее, гиперпролактинемии, преждевременной менопаузе, в том числе после удаления яичников;
- желудочно-кишечные проблемы — при язвенном колите, болезни Крона, целиакии, панкреатите;
- гематологические патологии — из-за серповидноклеточной анемии, лейкемии, гемофилии;
- генетические заболевания, наследственные синдромы;
- неврологические болезни;
- аутоиммунные патологии и состояния;
- иммунодефицит;
- ревматологические заболевания;
- тяжёлые общие состояния — при сердечной недостаточности, почечной недостаточности, длительной иммобилизации.
К вторичному остеопорозу также приводят неблагоприятные особенности образа жизни — недостаточное питание, резкая потеря веса, недостаток витамина D, кальция, алкоголизм, курение и некоторые другие.
Вероятность появления вторичного остеопороза увеличивается при регулярном, длительном приёме некоторых лекарств: антидепрессантов, алюминийсодержащих антацидов, противоэпилептических средств, глюкокортикоидов, др.
Нередко патология развивается в результате комплекса причин.
Факторы риска
Факторами риска называют обстоятельства, увеличивающие вероятность возникновения патологии. Исследователи рассматривают две основные группы факторов риска заболевания: модифицируемые — те, что можно при определённых усилиях изменить или убрать, и немодифицируемые — такие, повлиять на которые невозможно.
К модифицируемым рискам относят:
- недостаток массы тела (чрезмерная худоба);
- неполноценное питание — нехватка кальция, витаминов, избыток соли;
- недостаток витамина D;
- малоподвижный образ жизни;
- курение;
- увлечение алкоголем;
- приём лекарственных препаратов, провоцирующих снижение костной массы.
Немодифицируемыми факторами считают:
- принадлежность к европеоидной расе;
- женский пол;
- возраст после 45-50 лет;
- состояние постменопаузы;
- ранняя менопауза;
- снижение активности половых гормонов у мужчин и женщин;
- семейная (наследственная) предрасположенность;
- ограниченная подвижность, иммобилизация.
Риск появления болезни повышается при сочетании нескольких факторов.
Классификация
Российские клинические рекомендации рассматривают такие виды остеопороза по классификации МКБ-10 (международной классификации болезней):
- M 81.0. Постменопаузный остеопороз.
- M 81.8. Другие остеопорозы.
В зависимости от причин возникновения выделяют первичный или вторичный остеопороз:
- Первичный — проявляется как самостоятельная патология. К этой группе относят около 95% остеопорозов, выявленных у женщин в возрасте постменопаузы. У пожилых мужчин к первичной форме причисляют 80% случаев снижения плотности костей. Сюда же относят редкие виды болезни — ювенильный и идиопатический остеопорозы.
- Вторичный — возникает на фоне заболеваний или состояний, провоцирующих нарушение минеральной структуры костей. По статистике, к этой группе принадлежат около 5% случаев остеопороза, выявленных у женщин. У мужчин в структуре болезни вторичная патология занимает 20%.
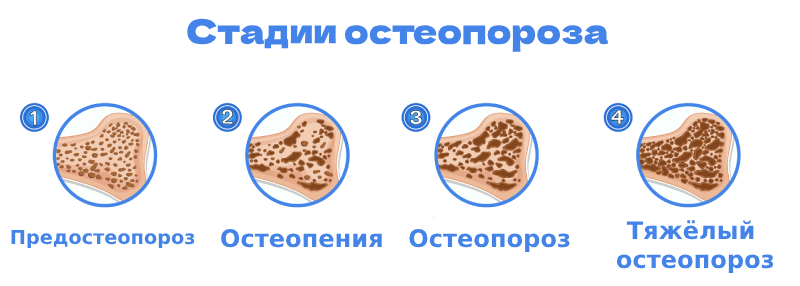
Стадии
Стадии остеопороза рассчитывается по результатам рентгеноденситометрии — инструментального метода определения минеральной плотности костей (МПК).
Исследователи выделяют такие этапы снижения костной плотности:
- Остеопения. Плотность костей снижена и находится в пределах от 1,0 до 2,5 SD (стандартных отклонения). Диагноз «остеопороз» на этой стадии ещё не ставится, но состояние требует повышенного внимания, принятия профилактических мер.
- Остеопороз. Обнаруживается один или более из триады факторов: плотность по рентгеноденситометрии снижена на 2,5 и больше; в анамнезе или при обследовании выявлены патологические переломы; по математической модели FRAX риск переломов оценён как высокий. Модель FRAX вычисляет индивидуальный риск появления переломов на период 10 лет, основываясь на данных опросника и рентгеноденситометрии шейки бедренной кости.
- Тяжёлый остеопороз. Подобный диагноз ставится пациентам с остеопорозом, у которых в анамнезе есть патологический перелом бедра, тела позвонка или множественные переломы. Уровень снижения МПК при этом не имеет значения.
Симптомы
Как правило, первые клинические признаки остеопороза — это патологические переломы, образующиеся из-за незначительной травмы. До появления переломов патология ничем себя не проявляет. Выявить болезнь на этой стадии помогает скрининг на основе анкетирования и алгоритма подсчёта FRAX, а также денситометрия.
Для патологических (низкоэнергетических) переломов характерно несоответствие силы воздействия на кость и последствий этого воздействия. Такой перелом может возникнуть, например, при поднятии небольшой тяжести, лёгком ударе, иногда вообще без видимой причины. Нередко больные даже не помнят, когда и при каких обстоятельствах была получена травма. На фоне перелома появляется боль в области повреждения, местные двигательные нарушения, может развиться отёк или кровоподтёк.
Среди пациентов с остеопорозом распространены переломы позвонков, а также крупных костей скелета: лучевой, плечевой кости, голени, таза, грудины, рёбер.
Частый случай повреждения костей при остеопорозе — перелом шейки бедренной кости. Травма имеет тяжёлые последствия, так как приводит к длительной неподвижности пациента. Повреждение требует хирургической помощи. Восстановление долгое, часть больных после травмы теряют способность к самостоятельному передвижению, самообслуживанию. В некоторых случаях возможен летальный исход.
Особого внимания требуют переломы тел позвонков. Эти повреждения могут продолжительное время оставаться нераспознанными. Основные признаки компрессионных повреждений позвоночника — уменьшение роста человека, изменение осанки, хронические боли в спине.
Диагностика
Диагностика остеопороза начинается с тщательного опроса и проведения анкетирования. Врач проводит внешнее обследование, включающее измерение роста, оценку осанки и формы грудной клетки.
Назначается двухэнергетическая рентгеноденситометрия верхнего отдела бедренной кости, позвоночника. Исследование позволяет определить минеральную плотность костей.
На основе подробной анкеты, уровня МПК специальный калькулятор FRAX определяет риск развития остеопоротических переломов в ближайшие 10 лет.
Для поиска скрытых переломов выполняется рентгенография или КТ позвоночника, по показаниям — других скелетных костей. В некоторых случаях выполняется МРТ области повреждения. При сомнительных результатах рентгенографии может быть назначена остеосцинтиграфия.
Если заболевание выявлено впервые, выполняются лабораторные тесты:
- крови — развёрнутый общий и биохимический (включающий исследование уровня кальция, фосфора, магния);
- маркеры костеобразования и костной резорбции;
- определение гормонов щитовидной и паращитовидной желёз;
- определение витамина D;
- анализ на тестостерон и гонадотропины.
Лабораторные анализы помогают выявить сопутствующие заболевания, а также причины вторичного остеопороза. Маркеры состояния костной ткани позволяют оценить нарушения костного метаболизма, следить за динамикой болезни и отслеживать эффективность лечения.
Если планируется хирургическое лечение остеопороза, пациент проходит комплексное предоперационное обследование.
Лечение
После постановки диагноза остеопороз лечение ведётся комплексно, оно может включать консервативные методы и хирургическую помощь.
Терапия основывается на таких принципах:
- патогенетический — коррекция баланса формирования и рассасывания костной ткани;
- этиологический — лечение причины болезни при вторичной форме;
- симптоматический — снятие болевого синдрома, коррекция рациона, применение ортопедических и физиотерапевтических методов.
Для специфического патогенетического лечения применяются две основные группы препаратов — усиливающие костеобразование (терипаратид) либо снижающие разрушение костной ткани (деносумаб, бисфосфонаты). Лекарства назначаются в сочетании с препаратами кальция, витамина D.
Эффективность лечения оценивается по снижению числа патологических переломов и другим параметрам, включая минеральную плотность костей, значения маркеров костеобразования и костной резорбции в динамике.
При переломах шейки бедра пациентам показана немедленная госпитализация и хирургическая помощь. Если нет противопоказаний, то выполняются операции: эндопротезирование, артропластика или остеосинтез. После хирургического лечения пациентам рекомендуется физиотерапия и ЛФК, длительная специфическая медикаментозная терапия, соблюдение мер по профилактике падений.
Продукты и витамины при остеопорозе
Важным фактором успешного лечения является коррекция рациона питания. Пациент должен получать с пищей нужное количество легко усвояемого кальция. Лучшие источники нутриента — кисломолочные продукты, творог, сыр. Биодоступный кальций также содержится в орехах, зелёных листовых овощах, кунжуте.
Витамин D важен для всасывания в кишечнике. Он вырабатывается при воздействии на кожу солнечного света, и это основной путь его получения. Ещё один источник — еда. Прежде всего это морская жирная рыба, печень, яичные желтки. Морская рыба, кроме того, выступает источником омега-3 жирных кислот, участвующих в костеобразовании. Так как витамин D встречается не во многих продуктах, получение его в нужном объёме из пищи затруднено. Пациентам с дефицитом этого нутриента назначаются его препараты.
Установлено, что полноценный состав пищевой корзины, присутствие разнообразных макро- и микроэлементов, пребиотиков, пищевых волокон улучшают усвоение кальция и оказывают благоприятное действие на состояние костей.
Прогноз, профилактика
Профилактика остеопороза включает меры, цель которых — поддержание костной массы и минерального состава тканей. Среди них:
- полноценное питание;
- отказ от курения, алкоголя;
- снижение количества соли, кофеина в рационе;
- достаточное пребывание на солнце;
- поддержание физической активности, упражнения для укрепления мышц, улучшения равновесия.
Разумной профилактической мерой является проведение скрининга в возрасте после 50 лет. Для женщин это особенно актуально в период менопаузы и постменопаузы.
Прогноз болезни зависит от возраста пациента, тяжести и локализации переломов, своевременности оказанной помощи.
Преимущество ФНКЦ
Мультифункциональный центр ФНКЦ ФМБА в Москве предлагает своим пациентам пройти комплексное обследование, позволяющее оценить риск формирования остеопороза и выявить болезнь на ранних этапах.
Программа включает:
- количественное определение таких показателей:
- кальция, общего и ионизированного;
- витамина D;
- неорганического фосфора;
- щелочной фосфатазы.
- проведение остеоденситометрии;
- консультацию специалиста по результатам диагностики.
Цена комплексной программы предусматривает скидку на исследования.
Основные преимущества лечения остеопороза в нашем центре:
- Лечение под контролем команды врачей. В многопрофильной клинике работают все специалисты, помощь которых может потребоваться больным с остеопорозом: эндокринологи, гинекологи, гастроэнтерологи-диетологи, хирурги-травматологи.
- Использование современных методов лечения. Остеопороз лечат с применением медикаментозных методов, ЛФК, физиотерапии, ортопедии. Пациентам с патологическими переломами по показаниям проводятся операции.
- Динамическое наблюдение. После лечения пациенты остаются под врачебным наблюдением: регулярно проходят осмотры и обследование, включая определение МПК и маркеров состояния костной ткани.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.





































![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











