Фасеточный синдром (фасет-синдром. ФС) — представляет собой комплекс изменений в дугоотросчатом (фасеточном) суставе, обусловленных синовиитом, сегментарной нестабильностью и дегенеративным артритом, главным клиническим проявлением которого, является боль в спине: упорные и тупые. Неприятные ощущения могут возникать в разных отделах позвоночника: в поясничном, шейном, реже в грудном. Боли усиливаются в положении стоя, поворотах, при разгибательных движениях в позвоночнике, нередко становятся хроническими со временем.
Определить поражение фасеточных суставов позволяют КТ и МРТ, диагностическая блокада. В первую очередь для лечения хронических болей в разных отделах позвоночника врачи используют консервативные методы: противовоспалительные препараты, лечебную физкультуру, физиотерапию. Если они оказываются неэффективными, то применяются инвазивные вмешательства, в отдельных случаях хирургическое лечение.
Причины и механизмы развития
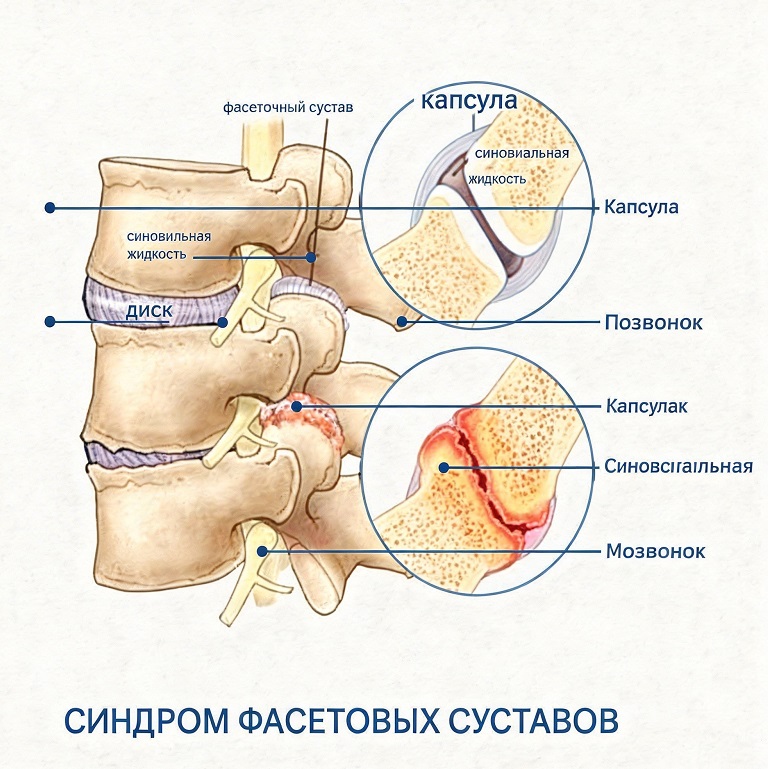
При фасеточном синдроме боль в спине возникает из-за поражения фасеточных или дугоотростчатых суставов. Это небольшие парные суставы, расположенные в задней части позвоночника по всей его длине. Они образуются суставными отростками выше- и нижележащих позвонков. Кости, формирующие фасеточные суставы, покрыты хрящевой тканью и окружены защитной капсулой, внутренняя оболочка которой выделяет синовиальную жидкость для питания хряща, защиты и амортизации суставов.
Фасеточные суставы играют важную роль в функционировании позвоночника. Они обеспечивают подвижность, позволяя осуществлять повседневные движения — наклоны, повороты и разгибания. Также они способствуют правильному распределению нагрузок на позвоночный столб. При помощи фасеточных суставов поддерживается стабильность позвоночника и ограничиваются движения, которые могут вызвать травмы.
Поражению дугоотросчатых суставов и развитию фасет-синдрома способствуют такие факторы:
- врождённые аномалии, включая асимметричное расположение фасеточных суставов;
- травмы позвоночного столба;
- патологии позвоночника: искривления, воспаление суставов и пр.;
- нестабильность (гипермобильность) позвоночно-двигательных сегментов (ПДС);
- чрезмерные нагрузки;
- избыточная масса тела;
- малоподвижный образ жизни;
- возраст старше 50 лет.
Фасеточный синдром может поражать шейный, грудной или поясничный отделы позвоночника. Являясь дегенеративной патологией, чаще встречается у пожилых пациентов, но может развиваться и у лиц молодого возраста.
С возрастом, при патологиях позвоночника и под действием других неблагоприятных факторов межпозвонковые диски повреждаются и уменьшаются в размерах. Поражение дисков приводит к тому, что нагрузка на фасеточные суставы значительно увеличивается. Перегрузка суставов приводит к подвывихам, воспалению их синовиальных оболочек, перерастяжению суставных капсул, разрушению (дегенерации) хрящевой ткани вплоть до полной потери хряща. Из-за этих изменений раздражаются нервные болевые окончания, расположенные в структурах межпозвонковых суставов.
В патологический процесс могут вовлекаться и ткани, окружающие поражённые суставы. Прилегающие мышцы и связки спазмируются, что усиливает болевые ощущения.
Симптомы
Главным признаком фасеточного синдрома является боль, возникающая в шее, спине, пояснице. Болезненные ощущения имеют осевой характер, то есть ориентированы вдоль позвоночного столба, могут быть двусторонними, реже — односторонними.
Боли возникают в момент выполнения таких движений, как разгибание, повороты или разгибание с поворотом в позвоночнике. По характеру болезненные ощущения чаще монотонные, тупые, без точной локализации. Пациенты могут описывать их как давящие, глубокие или сжимающие. У некоторых людей боль является приступообразной и отличается высокой интенсивностью, имитирует корешковый синдром. Из-за неприятных ощущений движения в позвоночнике затрудняются.
К усилению симптомов приводит широкий круг факторов, среди которых:
- избыточная физическая активность;
- продолжительные периоды бездействия;
- длительное пребывание в неудобной позе в положении сидя или стоя;
- стресс.
Снижается боль на фоне умеренной физической активности и разгрузке позвоночника. Пациент чувствует облегчение во время лёгкого сгибания, а также когда садится или использует опору в положении стоя, например, опирается на перила.
Боль максимально проявляется утром, после пробуждения, в первый час возможно характерно наличие утренней скованности. В течение дня она уменьшается, но вечером болевой синдром и скованность снова нарастает.
При поражении шейного и грудного отдела боль может отдавать в затылочную область, лопатки, плечо. Если развивается фасеточный синдром поясничного отдела позвоночника, она может переходить на нижние конечности: на ягодицы, паховые складки, бёдра. В отличие от корешкового синдрома, при фасет-синдроме боль не сопровождается двигательными нарушениями (слабостью, гипотрофией мышц) и расстройствами чувствительности (снижение, онемение, покалывание).
Болевой синдром имеет склонность к рецидивам. По мере прогрессирования фасеточного синдрома периоды обострения длятся всё дольше, и постепенно боль принимает хронический характер.
Диагностика
Диагностикой фасеточного синдрома занимаются врачи неврологи, нейрохирурги, вертебрологи, врачи ЛФК, реабилитологи. Во время консультации специалист уточняет характер и область болей. Врач осматривает спину, оценивает состояние паравертебральных мышц, выраженность шейного, поясничного лордоза. Определяется свобода и объём движений в разных отделах позвоночника, оцениваются сухожильные рефлексы, сила мышц, чувствительность.
Для визуализации изменений в фасеточных суставах применяются методы аппаратной диагностики:
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ).
При фасет-синдроме на снимках обнаруживаются патологические изменения, затрагивающие суставы: остеофиты (костные разрастания), сужение суставного пространства, субхондральные эрозии, другие. Аппаратные методы визуализации позволяют определить степень поражения, а также исключить другие патологии позвоночника: новообразования, переломы, грыжи межпозвонковых дисков.
Для подтверждения диагноза проводится диагностическая блокада. Для блокады фасеточного сустава или медиальной ветви задней ветви спинномозгового нерва используется анестетик, чаще в сочетании или без глюкокортистероида. Процедура выполняется под контролем методов аппаратной визуализации: рентгена, УЗИ.
Лечение
Лечение ФС, как и других заболеваний позвоночника, проявляющихся болью в спине, является комплексным. Оно включает медикаментозные и немедикаментозные методы (физиотерапия, ЛФК, массаж). Если консервативная терапия не даёт результата и боль сохраняется, возможно проведение хирургического лечения.
Консервативное лечение
Соблюдение режима. При острой боли показано ограничение чрезмерной физической активности. Длительный постельный режим не назначается, достаточно 2-3 дней покоя. Следует избегать движений, которые усиливают боль: разгибание позвоночника, повороты с разгибанием, продолжительное стояние без опоры и пр. Пациента обучают правильным позам, в которых неприятные ощущения уменьшаются.
Медикаментозное лечение. Главная его задача — снижение интенсивности или полное купирование болей. С этой целью пациенту могут быть назначены нестероидные противовоспалительные средства в таблетированных и местных формах (мази, гели). Если у пациента определяется локальный мышечный спазм, в дополнение к НПВС применяются миорелаксанты. При выраженных болях эффективны блокады, предполагающие инъекционное введение в поражённую зону местных анестетиков и кортикостероидов.
Немедикаментозное лечение. Направлено на снятие симптомов патологии, снижение вероятности рецидивов. Физиолечение (магнитотерапия, электротоки, фонофорез, др.) позволяет снизить и затормозить местные воспалительные процессы. Лечебная гимнастика проводится для снижения мышечного спазма, укрепления мышечного корсета, коррекции и поддержания осанки. Массаж позволяет улучшить местное кровообращение и лимфоток, снять мышечные спазмы и боли.
Оперативное лечение
Если консервативная терапия не даёт результатов в течение 3 недель и больше, при положительном ответе на диагностическую блокаду пациенту может быть назначено малоинвазивное хирургическое лечение, в первую очередь — радиочастотная денервация позвоночных суставов (РЧД).
Операция не предполагает разрезов на коже и проведения общего наркоза. При помощи игольчатых электродов доктор подводит ток к области, вызывающей боль. Прижигаются чувствительные нервы отвечающие за болевую чувствительность в области фасеточных суставов. Уже на следующий день после вмешательства боль уменьшается или исчезает. Эффект от операции, в отличие от медикаментозных блокад фасеточных суставов, является более продолжительным. Эффект от РЧД может длиться до нескольких лет. При возвращении болевого синдрома из-за восстановления работы нервных структур операцию можно провести повторно.
К более радикальным методам (артродез, фасетэктомия) прибегают при неэффективности малоинвазивных хирургических методик.
Физиотерапия и лечебная физкультура (ЛФК)
Физиотерапия и ЛФК — важные элементы комплексного лечения фасет-синдрома.
Физиолечение (магнит, лазер, электротоки, УВТ, иглорефлексотерапия) выполняется курсом. Процедуры оказывают противовоспалительное, противовоотёчное, обезболивающее действие, ускоряют восстановление повреждённых тканей.
Лечебная физкультура проводится вне обострений. Цель ЛФК — расслабить спазмированные мышцы и укрепить мышечный каркас спины в целом. Врач подбирает персональный комплекс упражнений для спины, поясницы, пресса, ягодичных и нижних конечностей которые позволяют равномерно распределить нагрузку на позвоночные суставы, снизить избыточное давление на них.
Также эти методы применяются на этапе реабилитации после проведения радиочастотной денервации позвоночных суставов (РЧД), чтобы ускорить восстановление пациента.
Блокада фасеточных суставов
Интенсивный болевой синдром, неэффективность консервативного лечения является показанием для проведения обезболивающих блокад фасеточных суставов. Цель лечения — временное блокирование передачи болевых импульсов, снятие воспалительного процесса.
Блокады бывают:
- интраартикулярные, когда медикаментозные препараты вводятся непосредственно в суставную полость;
- параартикулярные — лекарственные средства вводятся в ткани, окружающие сустав;
- нервных ветвей, передающих болевые импульсы от поражённого сустава.
В ходе процедуры врач вводит тонкой иглой в область поражения лекарственный препарат, который содержит местный анестетик или местный анестетик и глюкокортикоид. Для точного введения может использоваться визуальный контроль при помощи УЗИ или рентгена. В большинстве случаев обезболивающий эффект и улучшение подвижности позвоночника наступает быстро — уже через 15-30 минут. Блокада может проводиться однократно или курсом. Обезболивающее действие сохраняется от нескольких недель до несколько месяцев.
Осложнения
Если ФС не лечить, болевой синдром становится хроническим, что значительно снижает качество жизни пациента. Из-за периодической или постоянной боли становится трудно работать и заниматься привычными делами, ограничиваются движения в позвоночнике.
После хирургического лечения синдрома фасеточных суставов возможно появление небольших гематом, дискомфорта, жжения в зоне введения игл. Перечисленные последствия обычно проходят самостоятельно в течение недели.
Прогноз и профилактика
При своевременном лечении прогноз является благоприятным. Если фасеточный синдром не лечить, патология прогрессирует, при этом каждое обострение протекает всё в более тяжёлой форме.
Для профилактики развития и обострения заболевания рекомендуется:
- избегать избыточных физических нагрузок;
- укреплять мышцы спины;
- поддерживать правильную осанку;
- контролировать вес;
- своевременно обращаться к врачу по поводу сопутствующих заболеваний позвоночника.
Очень полезна регулярная и умеренная физическая активность, а именно лечебная гимнастика, плавание, растяжка.
Когда стоит обратиться к врачу в ФНКЦентр
Обратиться к врачу-неврологу или нейрохирургу в ФНКЦ необходимо при первых признаках фасеточного синдрома. Это тупая боль в шее, спине или пояснице, которая максимально выражена утром, усиливается на фоне разгибания спины. Уменьшается она в положении сидя, при лёгком сгибании позвоночника, опоре на перила.
На базе клиники пациенты могут пройти всестороннее обследование позвоночника, включая КТ, МРТ, подготовку к хирургическому лечению. Нашим пациентам доступны все современные методы консервативного лечения, включая физиотерапию, блокады, ЛФК, массаж, хирургические вмешательства на позвоночнике. Операции выполняются в современных операционных, оснащённых техникой премиального класса. Для каждого пациента разрабатывается персональная реабилитационная программа. Комплексный подход помогает быстро забыть о болях и вернуться к обычной жизни.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.
































![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











