Острый пиелонефрит — одно из наиболее распространённых заболеваний почек. Болезни подвержены люди любого возраста и пола. Острый пиелонефрит полностью излечим. Тем не менее врачи нередко наблюдают переход процесса в хроническую форму, что утяжеляет ситуацию. Для полного выздоровления важно не упустить первые признаки острого пиелонефрита и начать лечение как можно раньше.
Определение болезни
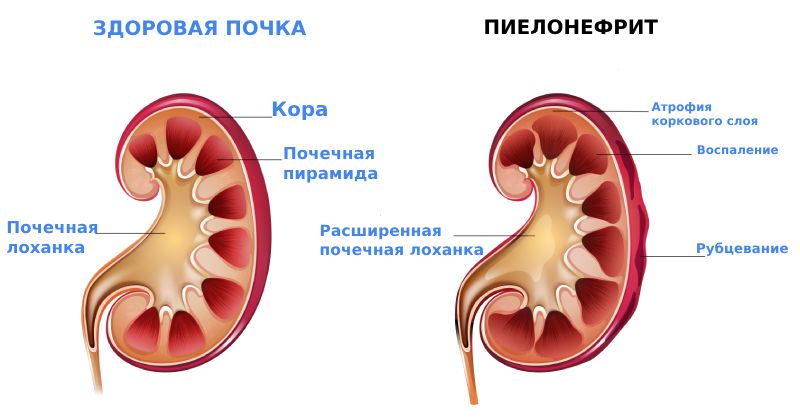
Острый пиелонефрит (патология относится к группе интерстициальных нефритов) — это острое воспаление почек инфекционной природы. Процесс захватывает почечную лоханку, чашечки и межуточную (интерстициальную) ткань почки.
Болеют как мужчины, так и женщины. Однако у женщин патология встречается чаще. Причина в анатомических особенностях женской мочевыделительной системы: более прямая, широкая и короткая уретра. Процесс может развиться в любом возрасте, в том числе у детей.
Важно отличать пиелонефрит от гломерулонефрита. Воспаление в почках возникает в обоих случаях. Но при гломерулонефрите поражаются клубочки почек, основной фильтрующий элемент органа. При пиелонефрите воспаляется соединительная межуточная ткань — интерстиций. От её названия и происходит определение «интерстициальный нефрит».
Причины заболевания
Основная причина болезни — проникновение инфекции в ткань почки. Возбудителем воспаления чаще всего выступает кишечная палочка. Значительно реже пиелонефрит вызывают такие микроорганизмы, как клебсиеллы, протей, энтерококк, стафилококк. Бактерии могут попадать в почку двумя способами:
- с кровью (гематогенный);
- через мочу из нижних отделов мочевыделительной системы (уриногенный, восходящий путь).
При гематогенном пути распространения источником инфекции может стать любое воспаление или гнойник. Почки фильтруют кровь, поступающую от всех органов и тканей. Если в организме есть очаг инфекции, бактерии способны проникнуть в кровяное русло. Ток крови заносит их в почки. Тонзиллиты, бронхиты, многие другие воспалительные заболевания могут осложняться пиелонефритом.
При уриногенном пути инфекция поднимается в почку из нижних отделов мочевой системы. Источником заражения может стать цистит, уретрит, простатит у мужчин. Заносу микроорганизмов способствует пузырно-мочеточниковый рефлюкс. Это состояние, когда часть мочи забрасывается из мочевого пузыря обратно в почку. Рефлюкс часто распространён у детей, реже наблюдается у взрослых. Заброс мочи происходит чаще всего на фоне переполненного мочевого пузыря. Вероятность заболевания увеличивается, если отток мочи из почки затруднён. Причиной обструкции может стать камень мочеточника при мочекаменной болезни, сужение мочеточника, уретры, у мужчин — увеличение (аденома) простаты.
Врачи учитывают также такие факторы риска:
- снижение иммунитета: когда ослабленный организм не в состоянии качественно противостоять инфекции;
- сопутствующие заболевания: эндокринные нарушения, системные патологии, сахарный диабет;
- хронические воспаления, очаги инфекции в организме;
- заболевания мочеполовой системы.
Симптомы острого пиелонефрита
Для патологии характерна так называемая триада признаков.
Симптомы, которые позволяют заподозрить острый пиелонефрит:
- боль в спине, пояснице, боку;
- лихорадка;
- дизурия — расстройство мочеиспускания.
У каждого симптома есть свои особенности.
-
Боль бывает разной интенсивности: от незначительной, тянущей до резкой, нестерпимой. Обычно интенсивность быстро нарастает. Боль ощущается как в движении, так и в состоянии покоя. Она не зависит от положения тела. Если воспаление началось только в одной почке, ощущения сосредоточены с соответствующей стороны.
-
Температура поднимается до 38–40°C. Иногда болезнь может начаться с субфебрилитета, но затем нарастает гипертермия. Рост температуры сопровождается сильным ознобом, головной болью. Могут присоединяться суставные, мышечные боли. Отсутствует аппетит, человек чувствует слабость, недомогание. Характерна суточная цикличность: максимальный подъём температуры вечером и резкое снижение в утренние часы. Падение температуры может происходить после сильного потоотделения.
-
Дизурия проявляется не всегда. Иногда пациент замечает, что моча стала мутной, приобрела нехарактерный запах. Причина этого — присутствие бактерий в моче. Может наблюдаться учащённое, иногда болезненное мочеиспускание. В некоторых случаях суточное выделение мочи уменьшается.
При одностороннем пиелонефрите болит в поясничной области в проекции почки. Дискомфорт может распространяться на область живота, подреберье, опускаться к паху. При пальпации или простукивании почки ощущается резкая боль.
При двустороннем пиелонефрите ощущения охватывают всю область поясницы. Чаще боль постоянная, редко — приступообразная. При этом даже между приступами ощущения сохраняются, но в меньшей степени. Иногда боль сопровождается тошнотой и рвотой.
Течение острого пиелонефрита
Клиническое течение острого пиелонефрита отличается быстрым нарастанием симптомов. Болезнь начинается резко, с появления болевых ощущений или повышения температуры тела. Сначала клинические проявления заболевания могут быть незначительными, но вскоре их интенсивность увеличивается. К повышению температуры тела и ознобу добавляются признаки интоксикации: головная боль, тошнота, головокружение, слабость. Усиливаются боли. Весь комплекс симптомов может развиться за сутки.
Особенности течения зависят от формы и стадии пиелонефрита. При серозном воспалении симптоматика умеренная. Гнойный процесс отличается ярко выраженными проявлениями. Для необструктивного пиелонефрита более характерны общие симптомы инфекционного заболевания. При обструктивной форме на первый план выходят местные признаки.
При своевременном начале лечения и отсутствии осложнений болезнь длится недолго. Значительное число пациентов при адекватной терапии вылечивается за две-три недели. В ряде случаев возможен переход заболевания в хроническую форму.
Классификация и стадии развития острого пиелонефрита
По характеру возникновения болезни различают две основные формы острого пиелонефрита:
- Первичный (необструктивный) — воспалительный процесс развивается при нормальном оттоке мочи из почки.
- Вторичный (обструктивный) — воспаление связано с затруднением оттока мочи. Обструкция — нарушение проходимости мочевых путей. К нарушению оттока мочи из почки приводят аномалии развития мочевой системы, мочекаменная болезнь и другие причины.
В случае вторичного заболевания бывает сложно провести грань между острым и хроническим пиелонефритом. Первое обострение хронической патологии может быть сходно по признакам с острым воспалением.
Воспалительный процесс в почке развивается последовательно. Выделяют следующие стадии заболевания:
- Серозная.
- Гнойная.
- Апостематозная — группа мелких гнойничков в тканях почки.
- Карбункул почки — крупный гнойно-воспалительный очаг, содержащий отмершие ткани.
- Абсцесс почки — крупный гнойный очаг, возникает при слиянии нескольких гнойничков или расплавлении карбункула.
Гнойные процессы в почке делают течение болезни более тяжёлым. Они считаются осложнением простого серозного пиелонефрита.
Методы диагностики острого пиелонефрита
Диагноз «острый пиелонефрит» ставится на основании комплекса исследований. Врач выслушивает жалобы пациента, проводит осмотр, определяет болезненность в области почки.
Также назначаются анализы и инструментальные исследования:
- общие клинические анализы крови и мочи;
- биохимический анализ крови;
- посев мочи на флору;
- УЗИ почек.
Для уточнения диагноза, определения стадии и формы заболевания может понадобиться:
- мультиспиральная КТ;
- обзорная и экскреторная урография;
- МРТ почек.
В редких случаях назначается пункционная биопсия почки. Исследование проводится при сложной для диагностики клинической картине, если предыдущие методы недостаточно информативны. Манипуляция выполняется под контролем КТ или УЗИ. Забор ткани производится специальной иглой путём чрескожной пункции.
Осложнения острого пиелонефрита
Частое осложнение острого заболевания почек — переход в хроническую форму. Прогноз при этом ухудшается, страдает функция почки. Лечится хронический пиелонефрит долго и трудно. Чтобы не допустить такого осложнения, важно вовремя и качественно вылечить острую форму заболевания. Приём препаратов, назначенных врачом, нужно продолжать, даже если симптомы болезни прошли. В течение трёх месяцев после выздоровления следует периодически посещать уролога, сдавать контрольные анализы мочи.
Другие возможные осложнения острого пиелонефрита:
- гнойные процессы в почке (апостемы, карбункулы, абсцессы);
- эмфизематозный пиелонефрит: при этой патологии в тканях почки образуются и накапливаются пузырьки газа;
- некротизирующий папиллит: когда происходит разрушение почечных сосочков;
- бактериотоксический шок;
- острая почечная недостаточность;
- сепсис.
Способы лечения острого пиелонефрита
В большинстве случаев острый пиелонефрит лечится консервативно. Пациенты с осложнённой формой, сопутствующими заболеваниями, тяжёлым течением болезни проходят лечение в стационаре. При серозном необструктивном пиелонефрите, если позволяет самочувствие больного, врач может выбрать амбулаторную форму лечения.
Медикаментозная терапия должна быть комплексной. Назначаются препараты, решающие следующие задачи:
- снятие болевого синдрома;
- антибактериальное лечение;
- борьба с интоксикацией;
- иммуномодулирующая терапия.
Антибактериальная терапия может проводиться в два этапа. В начале лечения ещё не известен результат посева мочи. На этом этапе врач выбирает препарат, исходя из своего опыта. После выполнения исследования микрофлоры на чувствительность к антибиотикам назначения корректируются.
Важная рекомендация при лечении пиелонефрита — соблюдение правильного питьевого режима. Обычно врачи советуют выпивать в день не менее 2–2,5 литров воды. Перенести заболевание легче, если питание не нагружает выделительную систему дополнительно. Назначается щадящая диета со сниженным содержанием белка и соли.
Хирургическое лечение пиелонефрита
Если обнаружена обструкция мочевыводящих путей, первая задача врача при пиелонефрите — восстановить нормальный отток инфицированной мочи из почки. С этой целью проводится одна из манипуляций:
- стентирование мочеточника;
- установка нефростомы чрескожным доступом (выполняется, если не удаётся провести стент в мочеточник).
При гнойном воспалении, если медикаментозная терапия не даёт результатов, рекомендуется оперативное вмешательство. Проводится ревизия (обследование) почки. Дренируются или удаляются гнойные очаги.
В случаях, когда большая часть тканей почки погибла, орган не функционирует, показано удаление почки — нефрэктомия. Она также проводится при тяжёлых осложнениях: токсическом шоке, множественных гнойных карбункулах, эмфизематозном пиелонефрите, тромбозе сосудов почки.
Прогноз и профилактика острого пиелонефрита
В большинстве случаев заболевание успешно излечивается. Консервативное лечение острого необструктивного пиелонефрита часто проводится амбулаторно. В госпитализации нуждается лишь небольшой процент пациентов. При обструктивных формах первоочередной задачей является устранение причины обструкции. После восстановления оттока мочи прогноз лечения благоприятный.
Причиной осложнений и ухудшения прогноза могут быть сопутствующие заболевания, пожилой возраст, поздно выявленное воспаление и его переход в гнойные формы. Среди болезней, утяжеляющих течение, можно назвать сахарный диабет, эндокринные нарушения, хронические воспалительные процессы, туберкулез, общие декомпенсированные состояния.
Для профилактики пиелонефрита рекомендуется вовремя лечить любые воспалительные заболевания. Важно санировать очаги инфекции в организме. Постарайтесь избегать переохлаждений и ослабления иммунитета. Заметную роль играет профилактика сезонных инфекций. Правильное питание, соблюдение питьевого режима, отказ от алкоголя уменьшает вероятность заболевания.
При любом подозрении на неблагополучие выделительной системы следует немедленно обратиться к врачу.
Преимущества лечения в ФНКЦ ФМБА
ФНКЦ ФМБА России — многофункциональный клинический центр, в котором вам предоставят лучшие условия для лечения. Наше отделение урологии заслуженно гордится опытом и квалификацией своих врачей. У нас вы сможете получить одновременную консультацию уролога, нефролога и других специалистов.
Особенность нашего Центра: собственная научная и внушительная техническая база. Диагностические возможности клиники находятся на уровне мировых стандартов. Для каждого пациента выбирается оптимальная тактика лечения. У нас внимательный персонал, отлично оборудованные кабинеты и процедурные, уютные комфортабельные палаты.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.

























![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











