Аппендицит – воспаление червеобразного отростка слепой кишки. Это слепо заканчивающийся придаток слепой кишки. Средняя длина аппендикса составляет 10 см, а диаметр – 1 см.
Аппендикс локализуется в начальном отделе толстого кишечника: слепая кишка переходит в восходящую кишку, далее идет ободочная кишка с нисходящей и сигмовидной кишкой. Конечным отделом является прямая кишка.
Червеобразный отросток состоит из лимфоидной ткани, поэтому он выполняет иммунную функцию. К тому же аппендикс содержит большое количество полезных бактерий, формирующий микрофлору кишечника.
Аппендицит относится к одной из самых частых неотложных состояний в хирургии. После появления первых признаков заболевания требуется госпитализация и осмотр хирурга в течение часа.
После тщательного обследования пациента, если диагноз острого аппендицита не вызывает сомнений, выполняют хирургическое удаление воспаленного червеобразного отростка.
Большинство пациентов восстанавливаются быстро и без осложнений.
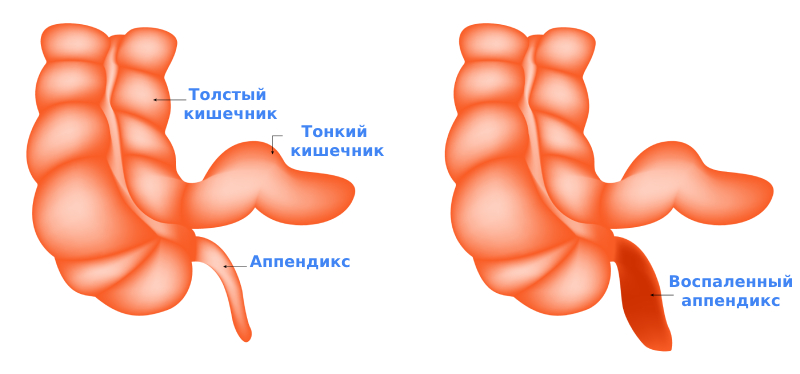
Виды аппендицита
По течению выделяют два вида аппендицита:
- острый – симптомы возникают резко, быстро ухудшается самочувствие. Требуется срочная госпитализация и операция. Чем дольше пациент находится без лечения, тем выше риск осложнений;
- хронический – сопровождается стертой клинической картиной, симптомы не такие явные. Пациенты могут испытывать боли от нескольких дней до нескольких недель. Диагноз ставят с помощью компьютерной томографии или диагностической лапароскопии.
Аппендицит при беременности
Диагностика аппендицита во время беременности затруднена по нескольким причинам. Во-первых, женщина не всегда испытывает характерные симптомы. Во-вторых, первые признаки аппендицита можно спутать с самой беременностью.
К тому же у беременных женщин из-за постепенного увеличения матки и роста плода происходит смещение червеобразного отростка в правый верхний квадрант в подпеченочную область. Зачастую симптомы острого аппендицита могут симулировать у беременных желчную колику.
Магнитно-резонансная томография является оптимальным разрешенным методом диагностики острого аппендицита для беременных пациенток.
При появлении подозрительных симптомов недомогания, которые сочетаются с болями в животе, беременным настоятельно рекомендуется обратиться за медицинской помощью как можно раньше.
Причины
Последние опубликованные исследования демонстрируют, что аппендицит является многофакторным состоянием. Механизм воспаления в большинстве случаев запускается в результате застоя кишечного содержимого в просвете отростка. Происходит постепенное расширение тканей аппендикса и нарушение его кровоснабжения.
К основным причинам воспаления аппендикса относятся:
- хронический запор – распространенная причина воспаления аппендикса;
- воспалительные заболевания кишечника (инфекционный колит, неспецифический язвенный колит, болезнь Крона);
- глистная инвазия.
Симптомы аппендицита
Боль при аппендиците в животе с определенной хронологией развития – основной симптом и признак.
Для аппендицита характерно появление интенсивной боли в верхней части живота или вокруг пупка, которая спустя непродолжительное время перемещается в нижний правый бок. При подозрении на аппендицит не рекомендуют принимать обезболивающие лекарства. Анальгетики могут исказить клиническую картину. Боли усиливаются во время движения, поэтому часто пациенты стремятся занять позу лежа на правом боку с подтянутыми к животу ногами.
Характеристика боли:
- ухудшается со временем;
- усиливается при движении, наклоне, кашле, чихании;
- может разбудить ночью;
- место боли зависит от расположения аппендикса.
К общим симптомам относятся:
- боли в животе;
- тошнота, рвота;
- отсутствие аппетита;
- лихорадка до 38-39
- учащение мочеиспускания;
- диарея или запор.
На фоне указанных симптомов также не рекомендуют есть, пить, прикладывать тепло к животу. Эти действия могут привести к осложнениям.

Диагностика
Хирург выполняет тщательное обследование, чтобы отличить заболевание и поставить правильный диагноз. Симптомы аппендицита могут «маскироваться» под другие острые хирургические заболевания.
Аппендицит у мужчин дифференцируют с острыми воспалительными заболеваниями мочеполовой системы. Для уточнения диагноза на консультацию приглашают уролога.
Аппендицит у женщин схож с симптомами внематочной беременности, острого цистита, эндометрита, воспаления придатков. С целью уточнения диагноза рекомендована консультация гинеколога.
Осмотр и сбор анамнеза
Хирург проводит опрос, уточняет время появления болей, их интенсивность и локализацию.
Затем врач выполняет пальпацию живота. Пальпация предполагает прикосновения к животу с целью определения характерных перитонеальных симптомов.
Для определения вероятности патологии хирурги используют специальные шкалы. После оценки показателей, указанных в шкале, определяют вероятность аппендицита и переходят к лабораторно-инструментальной диагностике, которая не занимает много времени.
Лабораторные анализы
- общий анализ крови с оценкой показателей воспаления (лейкоцитоз, повышенный С-реактивный белок, повышенная СОЭ);
- анализ мочи, чтобы исключить острую инфекцию мочевыводящих путей;
- бактериологический посев жидкости из брюшной полости для определения чувствительности к антибиотикам, который берут во время операции;
- гистологическое исследование удаленного аппендикса для уточнения диагноза уже после операции;
Инструментальная диагностика
- ультразвуковое исследование показано, если по результатам оценки по шкалам определена средняя вероятность аппендицита;
- компьютерная томография требуется, когда нет признаков аппендицита по УЗИ. КТ также проводят при сохраняющихся болях в правом нижнем боку, когда результаты остальных исследований находятся в пределах нормы;
- МРТ рекомендована беременным пациенткам, если УЗИ оказалось не информативным;
- диагностическая лапароскопия. Операцию проводят, если предполагают не стандартное расположение аппендикса.
Осложнения
Осложненный аппендицит характеризуется распространением инфекции в брюшную полость, сопровождается формированием абсцесса, флегмоны, перитонита.
Разрыв аппендикса с перитонитом
Если происходит разрыв аппендикса, то кишечное содержимое вместе с гноем, кровью оказывается в брюшной полости; развивается перитонит. Перитонит – это воспаление брюшины. В свою очередь брюшина – это оболочка, которые выстилает брюшную полость и покрывает почти все органы, расположенные в брюшной полости.
Состояние пациента резко ухудшается, если развивается перитонит. Перитонит сопровождается усилением болей, повышением температуры, парезом кишечника, когда останавливается перистальтика; существует риск шока.
Это опасное состояние, требуется неотложное хирургическое вмешательство.
Абсцесс
В некоторых случаях после разрыва аппендикса инфекция локализуется вокруг червеобразного отростка с формированием абсцесса. Абсцесс – это полость, заполненная гноем.
Для лечения абсцесса выполняют дренирование. Для этого через разрез в животе помещают трубку в абсцесс. Дренирование проводят 10-14 дней параллельно с антибиотикотерапией.
Лечение аппендицита
Основным методом лечения аппендицита остается хирургическое вмешательство. Всем пациентам с диагнозом аппендицита показана антибиотикотерапия до операции.
Хирургическое удаление аппендицита
Врачи-хирурги ФНКЦ отдают предпочтение малоинвазивным методам, а именно лапароскопическому удалению аппендицита.
Лапароскопическая аппендэктомия подразумевает несколько небольших разрезов в нижнем боковом квадранте брюшной стенки, через которые хирург вводит эндоскопические инструменты, а также камеру. Ход операции транслируется на монитор в операционной. После удаления аппендикса и ревизии брюшной полости и кишечника раны ушивают.
Лапароскопический метод удаления оптимален для лечения неосложненного аппендицита.
Если по результатам обследования хирург предполагает аппендицит, осложненный перитонитом, то выполняют открытую аппендэктомию. Для этого хирург делает разрез длиной 8-10 см также в правой подвздошной области, удаляет аппендикс, проводит ревизию кишечника, а также брюшной полости. В конце хирург послойно ушивает раны рассасывающимися нитями.
Восстановление и реабилитация после удаления аппендицита
Стабильных пациентов с хорошим самочувствием после лапароскопической аппендэктомии могут выписать уже на следующий день после операции.
После открытой аппендэктомии пациентов наблюдают в течение 4-6 дней. В это же время выполняют перевязки.
После выписки врач назначает дату и время повторного приема, чтобы оценить общее состояние пациента и динамику заживления раны.
Большинство пациентов испытывают незначительные боли в области послеоперационной раны. Для облегчения состояние можно принимать обезболивающие лекарственные препараты (ибупрофен, парацетамол).
В течение месяца после выписки рекомендовано придерживаться легкой физической активности (например, пешие прогулки).
Рекомендации на период восстановления:
- поддержание чистоты и сухости в области послеоперационной раны;
- свободная одежда, не прилегающая плотно к коже;
- купание в душе. Купаться в ванной можно после полного заживления раны. Кожу вокруг раны аккуратно без давления моют с мылом и водой;
- ограничение подъема тяжестей.
Диета после операции
В течение месяца после операции рекомендована диета с ограничением жирного, жареного, острого.
Предпочтительно питание с низким содержанием жиров:
- картофельное пюре;
- хлеб, крекеры без приправ;
- макароны, рис;
- творог, молоко;
- спелые бананы;
- супы на постном бульоне.
Рекомендовано постепенно возвращать в рацион продукты, содержащие клетчатку для восстановления работы кишечника.
В рационе должно быть достаточно белка, так как белок – это основной строительный материал, необходимый после операции.
Прогноз и профилактика
Прогноз благоприятный при условии своевременной госпитализации и радикального хирургического лечения. Пациенты полностью восстанавливаются в течение месяца.
Профилактика не разработана.
Рекомендации по снижению риска воспаления:
- обеспечение регулярного стула;
- лечение глистной инвазии специальными препаратами;
- комплексное лечение воспалительных заболеваний кишечника в соответствии с назначением лечащего врача.
Наши преимущества
- Оперативная предоперационная диагностика аппендицита (1 час).
- Лапароскопическая аппендэктомия, косметический шов как предпочтительный метод лечения.
- Профилактика спаек после операции.
- Послеоперационное наблюдение до полного восстановления.
- Пребывание в комфортных условиях.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.




























![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











