Кератит представляет собой воспалительный процесс в роговице. Воспаление роговицы — довольно распространённое заболевание, часто встречающееся в практике врача-офтальмолога.
Роговица является прочной, прозрачной, сферической оболочкой в передней части глаза, которая покрывает радужную оболочку и зрачок. Роговичная оболочка состоит из шести слоев, содержит в структуре множественные нервные волокна. Раздражение на фоне воспаления большого количества нервных волокон объясняет развитие характерного роговичного синдрома с болезненными симптомами.
Основные функции роговицы — светопреломляющая и защитная. При появлении симптомов и подозрении на кератит рекомендовано сразу обратиться за медицинской помощью. Это связано с тем, что на фоне прогрессирования воспаления снижается прозрачность роговицы. Снижение прозрачности и отсутствие своевременной терапии грозит стойким снижением остроты зрения. Во время воспаления также существует высокий риск развития осложнений, таких как формирование язвы роговицы, воспаление внутренних структур глаза.
При своевременном обращении лёгкие формы кератита хорошо поддаются лечению с сохранением зрения. Лечение зависит от механизма развития, возбудителя, степени повреждения роговичной оболочки. Это могут быть капли, мази, направленные на устранение возбудителя и воспаления, инъекции под слизистую оболочку. В случаях, когда кератит прогрессирует, рассматривают возможность выполнения хирургического вмешательства. Операция предполагает замену помутневшей роговичной оболочки.
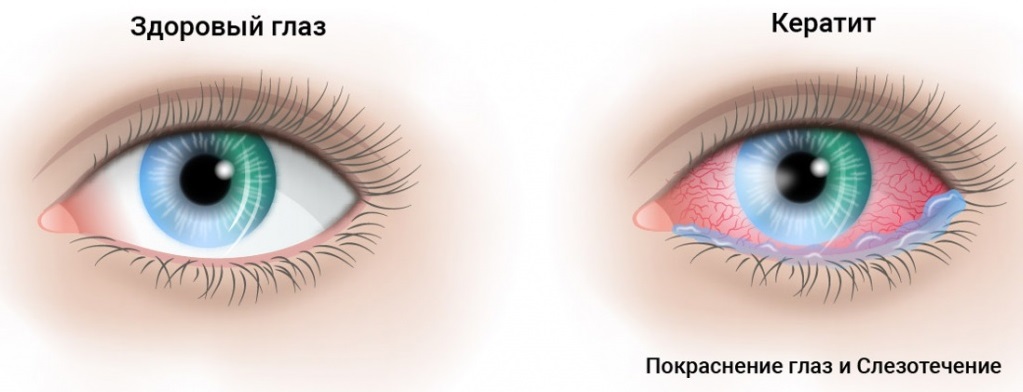
Симптомы кератита
Жалобы на фоне острого кератита развиваются стремительно и быстро прогрессируют. Интенсивность симптомов зависит от формы воспаления, степени повреждения.
Роговичный синдром включает симптомы:
- резкая боль, невозможность полностью открыть глаз, склеивание ресниц;
- выделения из поражённого глаза;
- слезотечение;
- ощущение инородного тела в глазу;
- повышенная чувствительность к свету;
- снижение остроты зрения, «замыливание» изображения;
- покраснение глаза.
Причины
Кератит может иметь инфекционную и неинфекционную природу. Неинфекционный кератит возникает на фоне незначительной травмы, попадания в глаз инородного тела в быту или на производстве. Люди, которые носят мягкие контактные линзы длительное время или нарушают режим ношения, имеют больший риск развития воспаления роговичной оболочки.
Кроме того, травматическое повреждение может спровоцировать развитие инфекционной формы кератита, так как повышается риск распространения микроорганизмов на травмированную роговицу и её повреждение.
Воспаление также может быть вызвано вирусами, микобактериями, грибками и простейшими.
Причины кератита:
- травматическое повреждение, попадание инородного тела на производстве или в быту, химическое, термическое повреждение;
- бактерии — стафилококки, стрептококки, псевдомонады, около 80% всех кератитов приходится на бактериальные формы;
- вирусы (вирус простого герпеса, опоясывающего герпеса, аденовирусная инфекция);
- грибки (кандида, аспергилл, фузариум);
- простейшие (акантамеба – один из наиболее агрессивных возбудителей, вызывающий быстро прогрессирующий акантамебный кератит).
Факторы риска:
- нарушение целостности эпителия;
- снижение защитных механизмов поверхности глаза на фоне ослабления общего и местного иммунитета;
- закапывание капель с гормональным компонентом без назначения врача;
- купание в водоёмах с загрязненной водой;
- предшествующее хирургическое вмешательство на глазах;
- системные аутоиммунные заболевания (синдром Шегрена), розацеа;
- длительное ношение контактных линз, прогрессирующий синдром сухого глаза;
- нарушение режима ношения контактных линз, купание в контактных линзах;
- хронический конъюнктивит, дакриоцистит, блефарит.
Потенциальные осложнения кератита включают:
- язва роговицы;
- хроническое воспаление, рубцевание с образованием стойкого помутнения разной степени;
- рецидивирующие вирусные инфекции (рецидивирующий герпетический кератит);
- слепота.
Профилактика кератита
- выбор в пользу однодневных мягких контактных линз;
- соблюдение режима ношения контактных линз, снятие линз перед сном и купанием;
- отказ от ношения линз во время острой респираторной вирусной инфекции;
- замена контейнера с каждой новой парой, а также после перенесенной вирусной инфекции;
- использование стерильных глазных растворов;
- частое мытье рук во время ОРВИ;
- терапия обострений герпетической инфекции, приём противовирусных препаратов согласно назначениям лечащего врача;
- использование защитных средств на производствах, где есть риск повреждения глаз.
Диагностика
Диагноз кератит ставят после тщательного опроса и комплексного офтальмологического обследования.
Перед осмотром врач задает вопросы:
- характер жалоб;
- продолжительность симптомов;
- носит ли пациент контактные линзы;
- режим ношения контактных линз;
- предшествующие травмы глаз, хирургические вмешательства;
- хронические глазные заболевания;
- применение глазных капель на постоянной основе;
- самостоятельное закапывание препаратов до обращения к врачу.
Диагностика включает выполнение рутинных манипуляций:
- Определение рефракции, исходной остроты зрения. Выполняется для того, чтобы оценить улучшение состояния и повышение остроты зрения на фоне лечения.
- Осмотр с помощью щелевой лампы. Это один из главных диагностических аппаратов, с помощью которого врач выполняет биомикроскопическую оценку анатомических структур глаза. С помощью микроскопа офтальмолог оценивает состояние, степень повреждения роговицы. Окрашивание роговичной оболочки флюоресцеином позволяет обнаружить поверхностное повреждение и точно описать его. Окрашивание флюоресцеином выполняют для оценки состояния в динамике.
Офтальмолог выполняет лабораторные диагностические процедуры для определения возбудителя в случаях, если прогрессирующий кератит невосприимчив к стандартному лечению, угрожает зрению:
- соскоб роговицы;
- взятие мазка с конъюнктивы для определения флоры и чувствительности к антибиотикам.
Лечение кератита в ФНКЦ
Врачи-офтальмологического отделения Федерального научно-клинического центра имеют многолетний успешный опыт лечения пациентов с разными формами кератита. Терапия предполагает частый визуальный контроль и осмотр органа зрения в амбулаторном порядке. Частоту осмотров устанавливает лечащий врач.
Если есть угроза потери зрения, пациент не соблюдает предписания, рекомендована госпитализация в стационар с целью круглосуточного контроля врачей с регулярным выполнением всех лечебных манипуляций.
На время лечения для полного восстановления целостности роговицы прекращают ношение контактных линз.
Медикаментозное лечение зависит от возбудителя и включает:
- Антибактериальные капли для бактериального кератита. В зависимости от формы кратность закапывания может отличаться. При необходимости дополнительно назначают системную антибиотикотерапию.
- Системная противовирусная терапия, а также местные противовирусные мази для лечения кератита, вызванного вирусом простого герпеса. Для лечения аденовирусного воспаления нет специфического противовирусного лечения, требуется назначение симптоматического лечения.
- Противогрибковые капли и системные препараты для лечения грибковой инфекции.
- Комбинация антисептических препаратов в течение длительного времени для лечения устойчивой к антибиотикам акантамебы.
Для лечения умеренных и тяжёлых форм врач назначает инъекции под слизистую оболочку глаза. С помощью инъекций лекарственное вещество депонируется под слизистой оболочкой, повышая эффективность терапии. Помимо основных препаратов назначают противовоспалительные средства, гормональные препараты, увлажняющие капли, заживляющие мази.
Кросслинкинг — новый метод терапии устойчивых к антибиотикотерапии кератитов. Изначально кросслинкинг разработан для лечения начальных стадий кератоконуса – прогрессирующего истончения и изменения формы роговицы.
Во время кросслинкинга на роговицу наносят фотосенсибилизирующее вещество (рибофлавин), которое под воздействием ультрафиолетового излучения оказывает бактерицидное, а также укрепляющее действие. Укрепление роговичного коллагена препятствует прогрессирующему расплавлению роговицы на фоне инфекционного воспаления.
Если воспаление не поддается консервативным методам или вызывает необратимые повреждения роговицы, снижающие зрение, врач-офтальмолог может рекомендовать трансплантацию роговицы: послойную или сквозную кератопластику.
После трансплантации рекомендовано тщательное послеоперационное наблюдение из-за высокого риска возможных осложнений. К осложнениям относят инфицирование трансплантата, отторжение трансплантата.
Прогноз зависит от возбудителя, размера, локализации воспалительного очага, а также сопутствующей глазной патологии. Своевременное обращение влияет на благоприятный исход.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.

















![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











