Причины возникновения
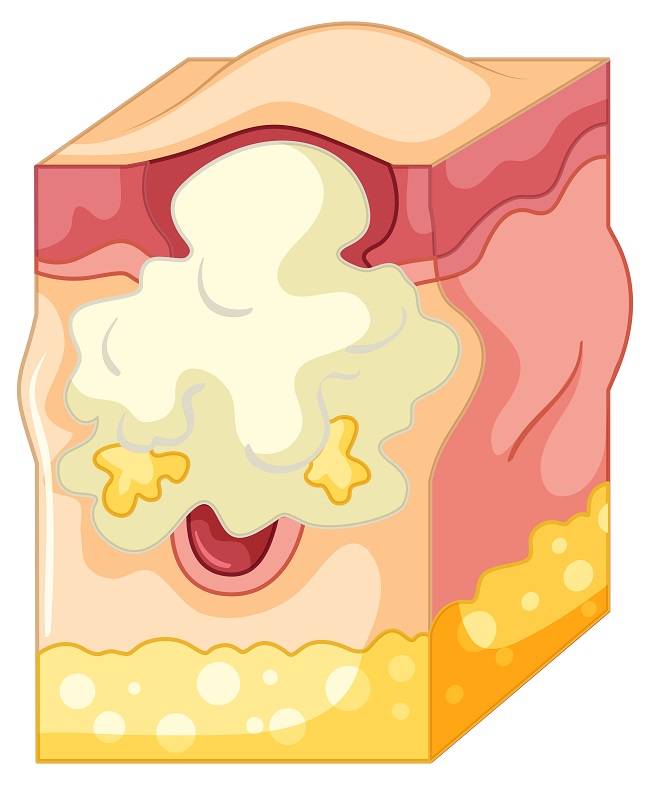
Абсцесс — это гнойное воспаление тканей, вызванное бактериальной, реже грибковой или паразитарной инфекцией. Его образование связано с проникновением патогенных микроорганизмов в повреждённые или ослабленные ткани, где они активно размножаются, провоцируя иммунный ответ.
- Инфекция — основная причина абсцесса. Чаще всего его вызывают стафилококки (включая золотистый стафилококк), стрептококки, кишечная палочка и анаэробные бактерии. Микроорганизмы могут попадать в ткани через раны, хирургические разрезы, инъекции или распространяться из других очагов воспаления.
- Нарушение целостности кожи и слизистых — порезы, ожоги, укусы, проколы (например, при пирсинге) создают «входные ворота» для инфекции.
- Инородные тела — занозы, осколки, остатки шовного материала способствуют хроническому воспалению и скоплению гноя.
- Ослабленный иммунитет — при сахарном диабете, ВИЧ, химиотерапии или длительном приёме кортикостероидов организм хуже сопротивляется инфекциям, повышая риск абсцедирования.
- Хронические воспалительные процессы — например, при синусите, остеомиелите или фурункулах бактерии могут мигрировать в соседние ткани.
- Блокировка сальных или потовых желез — приводит к скоплению секрета и вторичному инфицированию (характерно для фурункулов и карбункулов).
В отсутствие лечения абсцесс мягких тканей может прорваться наружу или в полости тела, вызывая сепсис, флегмону или свищи. Для профилактики важно соблюдать гигиену, правильно обрабатывать раны и укреплять иммунитет.
Классификация абсцессов
Патологию классифицируют по различным критериям, включая локализацию, этиологию, течение и морфологические особенности.
По локализации:
- Поверхностные (подкожные, мышечные) — возникают в мягких тканях, например, фурункулы, карбункулы.
- Глубокие (внутриорганные, забрюшинные, внутригрудные) — поражают внутренние органы (печень, лёгкие, мозг).
- Паратонзиллярные — развиваются в мягких тканях глотки.
- Аппендикулярные — осложнение острого аппендицита.
По этиологии:
- Бактериальные (стафилококковые, стрептококковые, анаэробные).
- Паразитарные (при амёбиазе, эхинококкозе).
- Грибковые (кандидозные, актиномикозные).
- Асептические (стерильные) — возникают без инфекции (например, при введении некоторых лекарств).
По клиническому течению:
- Острый — быстро развивается с выраженной симптоматикой (боль, отёк, лихорадка).
- Хронический абсцесс — вялотекущий, часто рецидивирующий (холодные формы при туберкулёзе).
По патогенезу:
- Первичные — самостоятельное заболевание.
- Вторичные — осложнение других патологий (остеомиелита, пневмонии).
По характеру экссудата:
- Гнойные — классические абсцессы.
- Гнилостные — с участием анаэробной флоры.
- Геморрагические — с примесью крови.
Виды абсцессов
В зависимости от локализации, причины и клинических особенностей выделяют несколько видов:
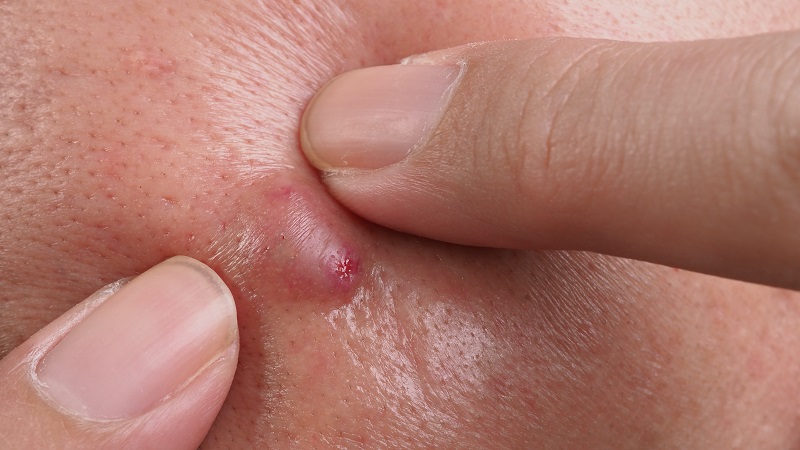
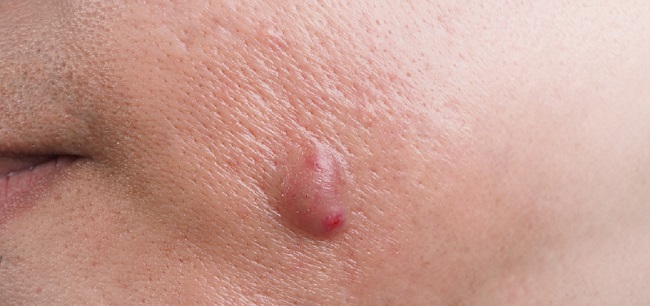
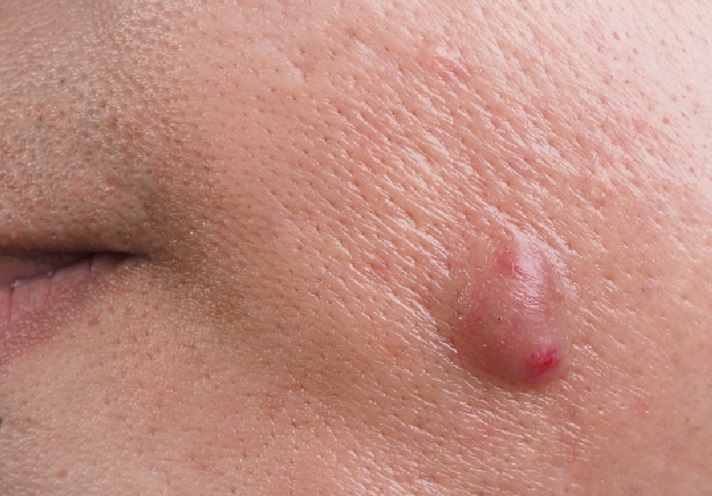
- Поверхностные абсцессы образуются в подкожной клетчатке или коже. Чаще всего вызваны стафилококками или стрептококками. Характеризуются покраснением, болью, флюктуацией (ощущение колебания жидкости). Иногда может воспалиться киста и её содержимое превращается в гной.
- Глубокие абсцессы развиваются во внутренних органах или тканях (печень, лёгкие, мозг). Их диагностика сложнее из-за отсутствия внешних признаков. Например, абсцесс печени может проявляться лихорадкой, болью в правом подреберье.
- Холодный абсцесс (натечник) связан с туберкулёзом. Отличается медленным развитием без выраженных воспалительных симптомов. Чаще локализуется в позвоночнике или лимфоузлах.
- Горячий абсцесс протекает остро, с высокой температурой, сильной болью. Типичен для гнойных процессов, вызванных патогенными бактериями.
- Метастатическая форма возникает при заносе инфекции с током крови из другого очага (например, при сепсисе).
- Постинъекционный вид развивается после нарушений правил асептики при уколах.
- Паратонзиллярный — осложнение ангины, при котором гной скапливается в мягких тканях глотки.
Каждый вид требует специфического лечения: дренирования, антибиотикотерапии или хирургического вмешательства.
Симптомы
Клиническая картина зависит от локализации, размера и причины возникновения.
При заболевании абсцесс симптомы могут быть местные:
- Покраснение (гиперемия) — кожа над очагом воспаления становится красной из-за усиленного кровотока.
- Отёк и припухлость — скопление гноя и воспалительной жидкости приводит к тому, что пораженная область увеличивается.
- Боль — усиливается при надавливании, может быть пульсирующей при нагноении.
- Флюктуация — ощущение колебания жидкости при пальпации из-за скопления гноя.
- Повышение местной температуры — кожа над воспалением становится горячей.
Общие симптомы:
- Лихорадка (до 38–40°C) — реакция организма на инфекцию.
- Слабость и недомогание — следствие интоксикации.
- Увеличение лимфоузлов — при распространении инфекции.
Особенности в зависимости от локализации:
- Кожные — четко видны местные признаки.
- Внутренние (печеночный, легочный и др.) — преобладают общие симптомы: высокая температура, озноб, потливость.
- Паратонзиллярный — сильная боль при глотании, тризм жевательных мышц.
Возможные осложнения
Несвоевременное лечение гнойных процессов способно провоцировать тяжелые последствия. Распространение инфекции за пределы первичного очага – наиболее опасное развитие событий. В случаях прорыва гнойника в окружающие ткани возникает флегмона, характеризующаяся разлитым воспалением.
При поражении сосудов возможно развитие тромбофлебита, а проникновение патогенов в кровоток ведет к сепсису — угрожающему жизни состоянию. Локализация процесса в области головы или шеи чревата менингитом, медиастинитом и другими критичными патологиями.
Хронизация воспаления приводит к образованию свищей и некрозу тканей. В ряде случаев наблюдаются костные поражения (остеомиелит) или дисфункция близлежащих органов. Своевременное вскрытие и санация очага минимизируют риски, поэтому при первых признаках воспаления требуется медицинская помощь.
Диагностика абсцессов
Выявление гнойных образований требует комплексного подхода, сочетающего инструментальные и лабораторные методы. Первичный осмотр включает оценку местных проявлений — гиперемию, флюктуацию, болезненность, также учитывают повышение температуры тканей (важный симптом). Однако поверхностные проявления не всегда позволяют определить глубину, точную локализацию гнойника.
Для уточнения диагноза применяют УЗИ мягких тканей, которое выявляет гипоэхогенные участки с чёткими границами. При глубоком расположении патологического очага показаны КТ или МРТ, особенно при подозрении на абсцессы внутренних органов (печени, лёгких, головного мозга).
Лабораторные анализы включают общий анализ крови (лейкоцитоз, повышение СОЭ), микробиологическое исследование гноя для идентификации возбудителя. В сложных случаях проводится диагностическая пункция под контролем визуализации.
Своевременная диагностика позволяет избежать распространения инфекции и септических осложнений.
Методы лечения
Антибиотикотерапия
Применение антибиотиков является важным компонентом лечения абсцессов, особенно при системном воспалении или риске распространения инфекции. Выбор препарата зависит от локализации гнойника, предполагаемого возбудителя, его чувствительности.
Эмпирическая терапия начинается до получения результатов бакпосева. При кожных видах чаще назначают препараты, активные против Staphylococcus aureus (в т.ч. MRSA): клиндамицин, доксициклин, триметоприм/сульфаметоксазол. При внутрибрюшных процессах применяют комбинации (цефалоспорины III поколения + метронидазол).
Коррекция по результатам посева позволяет сузить спектр антибиотиков. При анаэробной флоре эффективен метронидазол, при стрептококках — пенициллины. В тяжелых случаях (сепсис, флегмона) используют карбапенемы или ванкомицин.
Длительность лечения зависит от динамики: при дренированной форме — 5–7 дней, при осложнениях — до 2 недель. Важно сочетать антибиотики с хирургическим вскрытием гнойника, иначе терапия будет малоэффективна.
Хирургические методы лечения
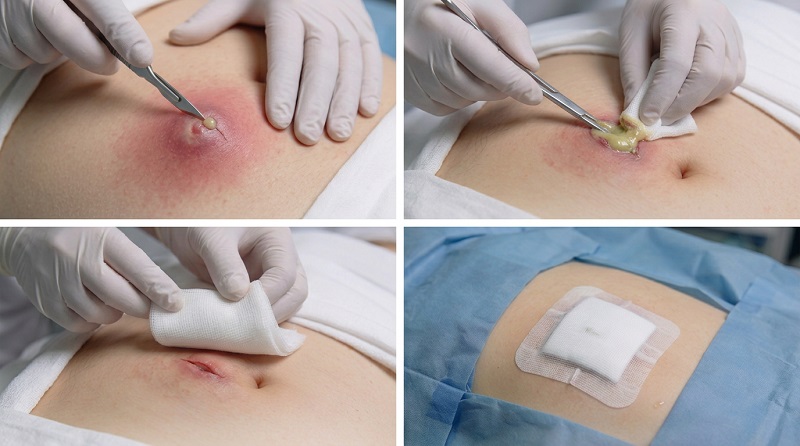
Это основной способ лечения гнойных очагов, особенно при больших или осложнённых абсцессах. Основная задача — обеспечить отток гноя, удалить некротизированные ткани, предупредить распространение инфекции.
Наиболее частый метод — вскрытие и дренирование. После местной или общей анестезии хирург рассекает полость, эвакуирует гной, промывает антисептиками (например, хлоргексидином), устанавливает дренаж для оттока экссудата. При глубоких воспалительных процессах может использоваться УЗ- или КТ-наведение.
Пункционно-аспирационный метод применяется при небольших или труднодоступных гнойниках (печень, лёгкие, мозг). Под контролем томографии выполняется прокол иглой с последующей аспирацией содержимого. Иногда требуется повторная процедура или установка катетера.
При хронических или рецидивирующих формах (например, при остеомиелите) поражённую ткань необходимо иссечь. В тяжёлых случаях выполняется резекция органа (например, удаление части лёгкого при абсцедирующей пневмонии).
Послеоперационное ведение предполагает регулярные перевязки, антибиотикотерапию, контроль заживления. При соблюдении рекомендаций прогноз благоприятный, но возможны осложнения — свищи, сепсис или повторное нагноение.
Хирургическое лечение сочетают с консервативными методами для максимальной эффективности. Выбор тактики зависит от локализации, размера, состояния пациента.
Реабилитация после операции
После вскрытия и дренирования важна правильная реабилитация, которая ускоряет заживление и предотвращает осложнения. Первые дни требуют особого ухода за послеоперационной раной. Ежедневные перевязки с антисептическими растворами (например, хлоргексидин или мирамистин) помогают очищать полость от остатков гноя. По назначению врача могут использоваться мази с антибиотиками (например, левомеколь) для предотвращения вторичной инфекции.
Пациенту важно соблюдать гигиену, избегать физических нагрузок, способных спровоцировать расхождение швов. Рана не должна мокнуть. При необходимости врач назначает обезболивающие, противовоспалительные средства. Для оценки динамики заживления обязателен контрольный осмотр хирурга.
Питание должно включать достаточное количество белка, витаминов, жидкости для ускорения регенерации тканей. При локализации во внутренних органах может потребоваться щадящий режим (ограничение физической активности, диета).
Поздние этапы реабилитации включают физиотерапию (УВЧ, лазеротерапия) для уменьшения рубцевания. Если заболевание абсцесс было обширным, проводится контрольное УЗИ или КТ для исключения рецидива. Своевременное выполнение врачебных рекомендаций снижает риск хронизации процесса, повторного нагноения.
Прогноз и профилактика
Прогноз зависит от локализации, своевременности лечения, состояния иммунной системы пациента. При адекватной терапии (дренировании, антибиотикотерапии) большинство поверхностных патологий заживает без осложнений. Однако глубокие или множественные гнойники, особенно у ослабленных больных, могут привести к сепсису, флегмоне или повреждению соседних тканей.
Главные меры профилактики включают:
- Соблюдение правил гигиены — обработка ран антисептиками, регулярное мытье рук.
- Контроль хронических заболеваний (диабет, иммунодефициты), повышающих риск нагноений.
- Правильную обработку инъекций, хирургических ран для предотвращения инфицирования.
- Укрепление иммунитета — сбалансированное питание, отказ от вредных привычек, физическая активность.
Также важно своевременно лечить инфекции (кариес, синусит, фурункулы) для предотвращения распространения бактерий.
При появлении первых симптомов (покраснение, боль, отек) важно сразу обратиться к врачу, чтобы избежать осложнений.
Цена
Преимущества ФНКЦентра
В ФНКЦ ФМБА России применяются современные подходы к лечению абсцессов. Ключевые преимущества включают точную диагностику с использованием УЗИ и лабораторных исследований, что позволяет определить оптимальную тактику лечения. Хирургическое вскрытие абсцесса проводится малотравматичными методами с визуализацией, что сокращает восстановительный период. При диагнозе абсцесса лечение подбирается индивидуально. Антибиотики выбираются с учетом чувствительности микрофлоры, обеспечивая максимальный терапевтический эффект. Послеоперационное ведение включает антисептическую обработку, физиотерапию, контроль заживления. Наши специалисты имеют большой опыт в лечении гнойно-воспалительных процессов.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.


















![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











