Рак почки — опасное заболевание, которое повреждает почечную ткань, нарушает кровоснабжение и работу органа. Прогрессируя, опухоль способна поражать близлежащие ткани, а также метастазировать в другие органы.
Определение болезни
Рак паренхимы почки (почечно-клеточный рак, ПКР) – группа злокачественных новообразований почки, развивающихся из эпителия проксимальных канальцев или собирательных трубочек.
Эпидемиология
По данным Минздрава РФ, рак почки составляет около 4% от общего числа злокачественных опухолей. По частоте встречаемости патология занимает 14-е место среди всех онкологических заболеваний. Мужчины болеют несколько чаще, чем женщины. Почечно-клеточный рак чаще всего выявляется в возрасте 60-70 лет, но при наследственном характере заболевание встречается и у молодых людей.
До недавнего времени ПКР относили к редкой форме неоплазии. В последние десятилетия болезнь стала диагностироваться чаще. Так, в период с 2007 по 2017 г. в России прирост заболеваемости составил 24,1 %.
Увеличение показателей в первую очередь связано с совершенствованием методов диагностики заболевания. Внедрение визуализирующих способов исследования (КТ, МРТ) на 25–30% повысило вероятность обнаружения опухоли на ранних доклинических стадиях, когда симптомы болезни отсутствуют или проявления минимальны. В то же время онкологи отмечают рост истинной заболеваемости раком.
Первые признаки
На начальных этапах болезнь чаще всего никак не проявляется. Жалобы отсутствуют, и обнаружить неоплазию можно только при инструментальном исследовании — УЗИ, КТ или МРТ. Значительная часть ранних выявлений злокачественных новообразований органа происходит случайно. Рак обнаруживается во время профилактических осмотров или дополнительных обследований при обращении по поводу других заболеваний.
Признаки, характерные для патологии, появляются позже, когда опухоль увеличивается. В ряде случаев первые жалобы возникают уже на стадии метастазов. Поэтому для ранней диагностики рака почки так важны плановые обследования органов мочевыделительной системы.

Симптомы
Болезнь проявляет себя, когда патологический процесс прогрессирует. Для рака почки характерно сочетание признаков, которое называют «классической триадой симптомов»:
- Гематурия — примесь крови в моче. Может быть незначительной, когда присутствие крови определяется только по лабораторным анализам. Иногда примесь видна невооружённым глазом, и моча приобретает кровавый оттенок.
- Боль в спине чуть ниже линии рёбер, ближе к боку. Болезненные ощущения носят тупой, ноющий, но постоянный характер. Болевой синдром возникает с поражённой стороны, реже могут вовлекаться обе почки.
- Плотное пальпируемое образование. Пропальпировать опухоль в проекции почек удаётся при достаточно большом размере новообразования. У худых пациентов увеличенная почка прощупывается легче, чем у полных.
При дальнейшем развитии процесса возникают внепочечные симптомы: повышение артериального давления, снижение массы тела, потеря аппетита, утомляемость, потливость. Может появляться лихорадка. Повышение температуры чаще незначительное, но длительное, иногда возникают резкие колебания температуры до высоких цифр.
На поздних стадиях заболевания из-за опухолевого тромбоза сосуда возникает синдром сдавливания нижней полой вены. У пациента отекают ноги, на передней поверхности живота становятся заметны расширенные подкожные вены. У мужчин этот синдром может приводить к отёку мошонки.
При наличии метастазов симптомы определяются местонахождением отдалённых очагов опухоли.
Осложнения
Длительное и выраженное выделение крови в мочу может вызвать анемию — малокровие, снижение уровня гемоглобина.
В некоторых случаях кровяные сгустки опасны развитием непроходимости мочеточника, закупорки выходного отверстия мочевого пузыря. Если на фоне этих нарушений возникает острая задержка мочеиспускания, то пациенту требуется немедленная медицинская помощь.
Появление метастазов считается одним из наиболее опасных осложнений патологии. Вторичные очаги способны поражать костную систему, лёгкие, печень, головной мозг. Симптоматика зависит от того, какой именно орган повреждён, и насколько сильно. При распространении опухоли в лёгкие у пациентов с РП могут появляться постоянный кашель, не связанный с простудой, кровохарканье. При очагах в печени развивается желтуха, пациента мучают боли в правом подреберье. Метастазы в костной системе вызывают боли в костях и могут провоцировать переломы. Если поражается головной мозг, то возникают сильные головные боли, головокружения, судороги, парезы, плегии.
Классификация
По МКБ-10 — Международной классификации болезней — раку почки присвоен код С 64.
Гистологическая классификация выделяет следующие варианты рака почки (Moch, H., et al. 2016):
- cветлоклеточный почечно-клеточный рак;
- мультилокулярная кистозная опухоль с низким злокачественным потенциалом;
- папиллярный почечно-клеточный рак;
- почечный-клеточный рак, ассоциированный с наследственным лейомиоматозом;
- хромофобный почечно-клеточный рак;
- почечно-клеточный рак из собирательных трубочек;
- медуллярный почечно-клеточный рак;
- почечно-клеточный рак, связанный с транслокацией MiT;
- почечно-клеточный рак, связанный с дефицитом сукцинатдегидрогеназы;
- муцинозный тубулярный и веретеновидноклеточный рак;
- тубулокистозный почечно-клеточный рак;
- почечно-клеточный рак, ассоциированный с наследственным поликистозом почек;
- папиллярный светлоклеточный почечно-клеточный рак;
- неклассифицируемый почечно-клеточный рак.
Градация ПКР по системе Фурмана, основанная на оценке характеристик клеточных ядер и ядрышек, выделяет четыре степени (G1–G4).
Саркоматоидная дифференцировка не является самостоятельным гистологическим вариантом ПКР, может встречаться при любых морфологических формах рака почки, всегда соответствует G4 по Фурману и ассоциирована с неблагоприятным прогнозом.
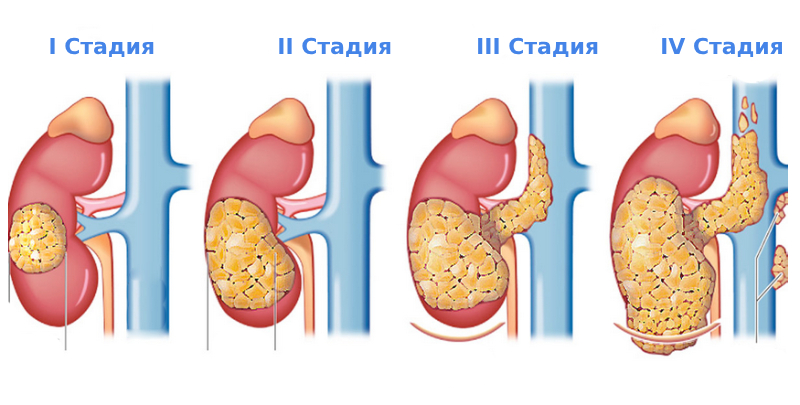
Стадии
Стадирование почечноклеточного рака (ПКР) должно проводиться по системе TNM (2017 г.)
Первичная опухоль (категория T)
cTx Первичная опухоль не может быть оценена
cT0 Нет признаков наличия первичной опухоли
cT1 Опухоль ≤ 7 см в наибольшем измерении, не выходит за пределы почки
cT1a Опухоль ≤ 4 см в наибольшем измерении, не выходит за пределы почки
cT1b Опухоль > 4 см, но < 7 см в наибольшем измерении
cT2 Опухоль ≥ 7 см в наибольшем измерении, не выходит за пределы почки
cT2a Опухоль > 7 см, но ≤ 10 см, не выходит за пределы почки
cT2b Опухоль > 10 см, но не выходит за пределы почки
cT3 Опухоль распространяется в крупные вены или периферические ткани, но не распространяется за пределы фасции Герота и не прорастает ипсилатеральный надпочечник
cT3a Опухоль макроскопически распространяется на почечную вену или её сегментарные вены (с мышечной стенкой) либо опухоль прорастает в периренальные ткани и/или почечный синус (в клетчатку, окружающую почечную лоханку), но не выходит за пределы фасции Герота
cT3b Опухоль макроскопически распространяется в нижнюю полую вену ниже уровня диафрагмы
cT3c Опухоль макроскопически распространяется в нижнюю полую вену выше уровня диафрагмы или прорастает стенку нижней полой вены
cT4 Опухоль распространяется за пределы фасции Герота (и может прорастать в ипсилатеральный надпочечник)
Лимфатические узлы (категория N)
- cNx Регионарные лимфатические узлы не могут быть оценены
- cN0 Отсутствие метастазов в регионарных лимфатических узлах
- cN1 Метастазы в регионарных лимфатических узлах
Отдаленные метастазы (категория М)
- Mx Оценить наличие отдаленных метастазов невозможно
- M0 Отдаленные метастазы отсутствуют
- M1 Определяются отдаленные метастазы
Используя приведенный перечень признаков, выделяют 4 стадии рака почки:
- 1 стадия — T1 N0 M0. Узел не более 7 см в диаметре, не проникает за пределы почки. Лимфоузлы не затронуты, метастазов нет.
- 2 стадия — T2 N0 M0. Неоплазия 10 см или более, но все ещё не проникла в окружающие ткани.
- 3 стадия — T3 N0 M0, T1-3 N1 M0. Рак проникает в ближайшие ткани или сосуды, но при этом не преодолевает почечную фасцию. Могут быть захвачены регионарные лимфоузлы.
- 4 стадия — T4 N0-1 M0, T4 N0-1 M1. Неоплазия вышла за пределы почечной фасции, либо найдены отдалённые метастазы.
Причины и факторы риска
По современным представлениям, на возникновение рака почки могут оказывать влияние многие причины. Непосредственный триггер сбоя, в результате которого начинают развиваться раковые клетки, не установлен. Однако считается, что риск неоплазии повышают следующие состояния:
- ожирение;
- сахарный диабет;
- возраст старше 60 лет;
- артериальная гипертензия;
- курение сигарет;
- длительное применение гемодиализа;
- заболевания почек: хронический пиелонефрит, нефросклероз, поликистоз, хроническая почечная недостаточность, доброкачественные опухоли, другие;
- травматические повреждения органа;
- воздействие радиации, химических канцерогенов;
- наследственная предрасположенность.
Неблагоприятную роль играют нарушения со стороны иммунной системы организма. Злоупотребление жирной и белковой пищей, неконтролируемый приём мочегонных, анальгетических, гормональных средств также увеличивают риск возникновения болезни.
К предраковым заболеваниям относятся доброкачественные опухоли почек: аденома, фиброма, липома, онкоцитома и другие. Непосредственной опасности для жизни эти образования не представляют, однако они требуют лечения, так как есть риск перерождения их в рак.
Диагностика
При подозрении на онкологию выделительной системы врач тщательно собирает анамнез пациента. Больного расспрашивают о жалобах, обязательно выясняют присутствие факторов риска. При физическом осмотре врач пальпирует и перкутирует область проекции почек, осматривает и пальпирует лимфоузлы.
Целью обследования при ПКР является оценка локализации и распространенности опухолевого процесса.
Стандартом диагностики и стадирования ПКР является мультиспиральная четырехфазная КТ забрюшинного пространства, брюшной и грудной полостей с в/в болюсным контрастированием. Пациентам с симптомами, подозрительными в отношении поражения костей, выполняется радиоизотопное исследование костей скелета.
При необходимости может быть выполнено дополнительное исследование зон повышенного накопления РФП с помощью рентгенографии, однофотонно-эмиссионной томографиии (ОФЭТ), КТ или МРТ.
Пациентам с общемозговыми и/или очаговыми неврологическими симптомами показано МРТ головного мозга с контрастным усилением.
Морфологическую верификацию первичного образования или отдаленных метастазов выполняют с целью установления гистологического варианта опухоли перед назначением системной противоопухолевой терапии, а также перед применением аблативных методов лечения или динамического наблюдения за больными с небольшими размерами первичного образования. У пациентов с множественными злокачественными новообразованиями с целью дифференциальной диагностики источников диссеминации также необходима верификация.
Лечение
Тактика лечения зависит от стадии и степени распространения рака, наличия либо отсутствия метастазов. Также учитываются возраст, общее состояние организма пациента, присутствие сопутствующих болезней.
Чаще всего для лечения патологии требуется операция по удалению новообразования. В настоящее время, благодаря развитию технологий, такие вмешательства проводятся лапароскопически — через минимальные разрезы или проколы в теле. Малоинвазивный подход минимизирует травматичность процедуры и облегчает восстановление пациента после операции.
Из нехирургических методов врачи применяют лучевую терапию, химиотерапию, иммунотерапию, гормональную терапию.
Хирургическое лечение
Оперативное лечение во многих случаях является основным и наиболее эффективным методом лечения заболевания.
В онкохирургии существуют два подхода к лечению ПКР:
- органосохраняющий — удаляется только ткань новообразования, почка продолжает функционировать;
- органоуносящий — почка удаляется полностью.
Если размер и локализация опухоли на 1-2 стадии позволяют проводить органосохраняющие операции, то доктор удаляет исключительно ткани опухоли и сохраняет почку. В арсенале у онкоурологов есть различные методы малоинвазивных органосохраняющих операций. К ним относятся:
- лапароскопическая резекция; (применяется очень часто)
- робот-ассистированная резекция; (применяется не часто)
- радиочастотная абляция — разрушение ткани опухоли точечным воздействием токов; (применяется редко)
- криоабляция — разрушение новообразования низкой температурой. (Применяется редко)
Если проведение органосохраняющей операции на начальных стадиях невозможно, то проводится радикальная нефрэктомия. По возможности врачи выполняют это вмешательство, используя лапароскопический доступ.
При местнораспространённой неоплазии почки (если нет противопоказаний) радикальное удаление органа является основным методом лечения. В случае тромбоза почечной вены также проводится тромбэктомия — резекция участка сосуда с опухолевым узлом и тромбом. Метастазы любой локализации также удаляются, если есть хирургическая возможность.
Химиотерапия
Эффект химиотерапии при раке почки считается невысоким. Лечение может проводиться до или после резекции почки или нефрэктомии как метод профилактики рецидива. Чаще всего химиотерапия комбинируется с иммунотерапией для повышения эффективности лечения.
Лучевая терапия
Для лечения первичной опухоли почки лучевая терапия считается малоэффективной. Воздействие проводится на очаги метастазов, расположенные в головном мозге.
При распространённом раке с поражением всего организма лучевая терапия применяется, чтобы облегчить состояние пациента. В частности, она помогает уменьшить болевой синдром, вызванный метастазированием опухоли в костные структуры.
Таргетная терапия
Таргетные препараты обладают прицельным воздействием, а именно оказывают влияние на конкретные биологические факторы, провоцирующие рост опухоли почки. Действуя избирательно, они поражают только вовлечённые в опухолевый процесс ткани. На прочие органы при этом влияния практически не происходит.
Иммунотерапия
Помимо хирургического вмешательства, в лечении почечной онкологии могут быть использованы иммунотерапевтические методы. Для иммунотерапии рака почки применяются препараты, которые повышают активность Т-лимфоцитов, уничтожающих раковые клетки.
Реабилитация после лечения
Реабилитационные процедуры рекомендуется начинать ещё до проведения оперативного вмешательства. Подготовка при помощи лечебных упражнений, полноценное информирование пациента, психологическое ориентирование помогают эффективнее справляться с болезнью.
Прогноз выживаемости
Регулярное диспансерное наблюдение рекомендуется всем пациентам, перенесшим рак почки. Плановые осмотры и обследования внутренних органов необходимы для уменьшения риска рецидива. Отдалённый прогноз выживаемости считается благоприятным у пациентов, прошедших лечение на 1 и 2 стадии неоплазии. Прорастание опухоли в нижнюю полую вену, появление отдалённых метастазов делают прогноз менее благоприятным. Если проведение хирургического лечения является невозможным, то прогноз будет неблагоприятным.
Риски рецидива
Рецидивы рака почки имеют свойство возникать в течение первых 2-3 лет после операции. Степень риска рецидивов зависит от стадии, на которой была прооперирована опухоль, её распространённости. Значение имеет и общее состояние организма пациента. По разным данным, риск рецидива составляет от 1-2 % до 5,6 % случаев.
Преимущества лечения рака почки в клинике ФНКЦ
- Специалистами центра разработаны программы комплексного лечения и реабилитации пациентов с разными формами рака, любых стадий.
- В клинике накоплен огромный опыт точной диагностики и лечения рака почки.
- Опыт врачей и оснащение клиники позволяют применять все современные методики лечения опухолей, включая оперативные и неоперативные методы лечения
- Операции проводятся по показаниям с применением малоинвазивных и, по возможности, органосохраняющих методик.
- После операций пациенты восстанавливаются в комфортных палатах под врачебным контролем.
- В сложных случаях на базе центра проводятся междисциплинарные консилиумы с привлечением докторов разных специальностей.
- В частности, в отделении урологии ФНКЦ оперативная деятельность по лечению рака почки проводится опытными хирургами-урологами. Используются малоинвазивные лапароскопические методики удаления злокачественных новообразований под визуальным 3D контролем, что позволяет проводить оперативное пособие наиболее точно и эффективно.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.






























![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











