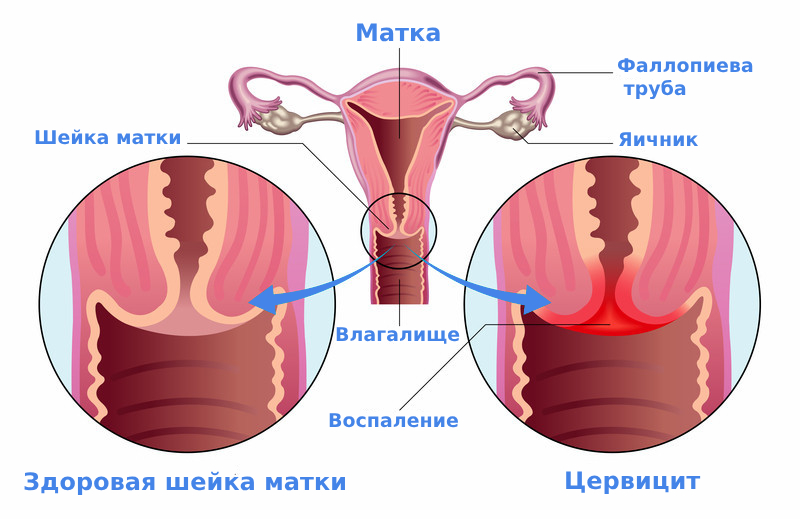
Цервицит — это распространенное гинекологическое заболевание, которое характеризуется воспалительным процессом шейки матки. Оно может протекать остро или иметь хроническую форму. Шейка матки — это нижняя часть матки, в центре которой расположен цервикальный канал, соединяющий полость матки и влагалище.
Согласно статистике, каждой второй женщине в мире в течение жизни хотя бы раз диагностировали цервицит. Наиболее частой причиной воспаления шейки матки являются инфекции. Цервициты неинфекционной природы встречаются реже.

Причины цервицита
К инфекционным агентам относятся преимущественно инфекции, передающиеся половым путем, такие как хламидии, гонококки, трихомонады, микоплазма гениталиум, вирус простого герпеса, также существует связь развития цервицита с условно-патогенной микрофлорой (стафилококки, стрептококки, энтеробактерии, грибы рода Candida, Gardnerella vaginalis). Микроорганизмы Mycoplasma hominis, Ureaplasma urealyticum, Ureaplasma parvum, Cytomegalovirus или β-гемолитические стрептококки группы B напрямую на развитие цервицита не влияют.
К неинфекционным причинам относят: локальное повреждение тампоном, шеечной диафрагмой, нитями внутриматочной спирали, пессарием, травматизацию шейки матки во время родов, абортов, диагностических выскабливаний полости матки и цервикального канала, лучевую терапию злокачественных новообразований органов малого таза, аллергическую реакцию на гигиенические средства, спермициды, в редких случаях рак шейки матки.
Факторы риска развития:
- несколько половых партнеров;
- ранее начало половой жизни;
- незащищенный половой акт;
- частые спринцевания;
- иммунодефицитные состояния;
- молодой возраст;
- курение.
Симптомы цервицита
Острый цервицит часто сопровождает яркая клиническая картина. В то время как признаки цервицита при хронической форме часто менее выражены либо отсутствуют.
К основным симптомам воспаления слизистой оболочки шейки матки относятся:
- обильные слизистые или гнойно-слизистые выделения из влагалища;
- жжение, зуд во влагалище;
- кровомазание между менструациями и после полового акта;
- дискомфорт во время мочеиспускания;
- боли во время полового контакта;
- ощущение давления в промежности;
- боли в лобковой области и в пояснице.
Хронический цервицит характеризуется гиперемией, кровоточивостью, слизисто-гнойными выделениями из половых путей.
Классификация
По клиническому течению выделяют две формы:
- острый цервицит: развивается быстро, сопровождается яркой клинической картиной, в большинстве случаев представляет острую инфекцию;
- хронический цервицит: имеет стертую клиническую картину, часто никак не беспокоит женщину, его диагностируют по результатам лабораторной диагностики.
По причине возникновения:
- инфекционный;
- неинфекционный.
По природе возбудителя:
- бактериальный;
- вирусный;
- протозойный;
- грибковый.
По наличию осложнений:
- осложненный;
- без осложнений.
Осложнения
Нелеченый цервицит может привести к следующим осложнениям:
- воспалительные заболевания органов малого таза (эндометрит, сальпингоофорит, пельвиоперинитонит, тубоовариальный абцесс);
- синдром хронической тазовой боли;
- бесплодие (хламидиоз в большей степени ассоциирован с бесплодием, так как сопровождается формированием спаек в малом тазу, препятствующим зачатию);
- внематочная беременность;
- истмико-цервикальная недостаточность;
- самопроизвольные выкидыши и преждевременные роды;
- внутриутробные пороки развития (ассоциированы с вирусом простого герпеса).
Диагностика
Диагноз «цервицит» ставят на основании опроса, гинекологического осмотра, результатов лабораторно-инструментальной диагностики.
На приеме врач во время опроса знакомится с анамнезом женщины: уточняет начало менструации, начало половой жизни, количество беременностей и родов, были ли инфекции, передающиеся половым путем (ИППП), предпочтительный метод контрацепции, когда был последний профилактический осмотр у гинеколога, время появления жалоб, были ли попытки самолечения.
После опроса гинеколог выполняет осмотр в гинекологическом кресле, оценивает состояние наружных половых органов, состояние влагалища и шейки матки при осмотре в зеркалах, выполняет бимануальное влагалищное исследование.
После осмотра врач берет мазок на флору, мазок ПЦР для выявления ИППП, бактериологический посев на микрофлору с определением чувствительности к антибиотикам. По показаниям выполняется анализ крови на ВИЧ, сифилис, гепатиты B и C, цитологическое исследование микропрепарата шейки матки, мазок ПЦР на вирус папилломы человека (ВПЧ) для исключения диспластических и злокачественных процессов, кольпоскопия (осмотр шейки матки под увеличением с помощью специального микроскопа) и биопсия шейки матки (забор небольшого образца ткани шейки матки для гистологического исследования) при выявлении измененных участков. Также пациенткам с воспалительными заболеваниями шейки матки рекомендуется проведение ультразвукового исследования органов малого таза.
Методы лечения
Лечение направлено на устранение причины воспаления, облегчение симптомов и предотвращение осложнений.
При цервиците, ассоциированном с ИППП, назначаются антибактериальные препараты. Если патология вызвана вирусом простого герпеса — противовирусные, при вульвовагинальном кандидозе — противогрибковые.
Небеременным пациенткам без факторов риска ИППП с цервицитом неустановленной этиологии обычно назначают терапию после получения результатов лабораторного исследования. Для пациенток с наличием факторов риска ИППП и отсутствием возможности проведения лабораторной диагностики показана эмпирическая системная антимикробная терапия. При подозрении на беременность проводят обследование и подбирают препарат, безопасный для этого периода.
Рекомендовано пройти полный курс лечения, назначенный врачом, даже если отмечается быстрая положительная динамика на фоне лечения. Если лечение неадекватное, то острое воспаление может перейти в хроническую форму, которая труднее поддается терапии.
Прогноз и профилактика
Прогноз благоприятный при своевременном старте терапии.
Рекомендации по профилактике:
- регулярный профилактический гинекологический осмотр со скринингом на ИППП самой женщины и половых партнеров, а также скрининг предраковых изменений шейки матки (мазок на онкоцитологию + мазок ПЦР на ВПЧ);
- избежание случайных половых связей, использование барьерных методов контрацепции (презервативы), в том числе и при оральном половом контакте;
- интимная гигиена без использования агрессивных косметических средств с отдушкой, для ухода достаточно подмывания теплой водой, можно использовать средства на основе молочной кислоты. Отказ от спринцеваний и ежедневных прокладок, ежедневный душ, ношение хлопчатобумажного белья.
Преимущества лечения цервицита в ФНКЦентре
- Точная диагностика заболевания благодаря современным лабораторно-инструментальным методам.
- Контроль состояния пациентки на всех этапах лечения.
- Высококвалифицированные специалисты с большим профессиональным опытом.
- Сохранение репродуктивной функции в сложных клинических случаях.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.





































![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











