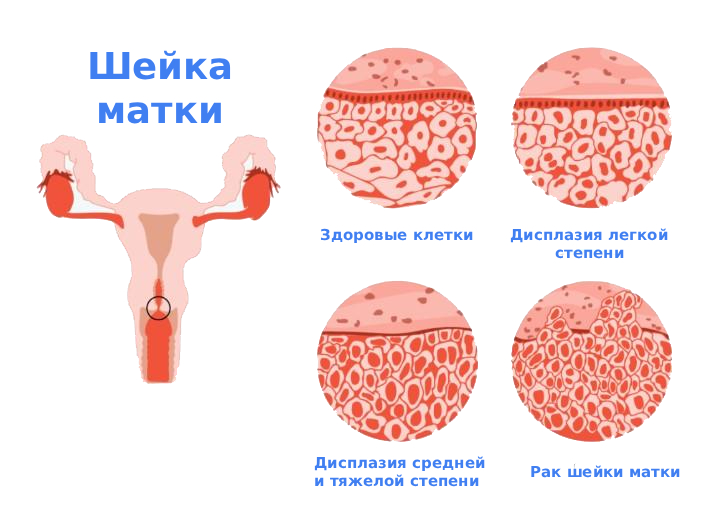
Дисплазия шейки матки или цервикальная интраэпителиальная неоплазия - это нарушение созревания, дифференцировки и четкого разделения на слои многослойного плоского эпителия шейки матки, в результате чего в нем появляются клетки с атипией.
Причины возникновения
Основная причина развития дисплазии - длительная персистирующая ВПЧ-инфекция, особенно ВПЧ высокого онкогенного риска: 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68 типы.
Другие факторы, повышающие риск развития дисплазии:
- раннее начало половой жизни (до 16 лет);
- частая смена половых партнеров;
- курение;
- длительный прием гормональных контрацептивов;
- снижение иммунитета;
- стрессы;
- наличие инфекций, передающихся половым путем;
- высокий паритет (более трех родов в анамнезе), из-за травматизации шейки матки во время родов.
Однако наличие ВПЧ ВКР не всегда приводит к развитию дисплазии шейки матки, так как у большинства женщин в течение двух лет происходит самостоятельная элиминация вируса из организма.
Классификация
По терминологической системе Бетесда:
- LSIL;
- HSIL;
- карцинома;
- реактивные изменения клеток: ASCUS, ASC-H.
CIN:
- СIN I;
- CIN II;
- CIN III;
- карцинома.
По описательной системе ВОЗ:
- атипия, связанная с воспалением;
- слабая дисплазия;
- умеренная дисплазия;
- тяжелая дисплазия;
- карцинома in situ;
- инвазивная карцинома.
Симптомы
У большинства пациенток дисплазия шейки матки почти никогда не вызывает симптомов. Крайне редко встречаются контактные кровянистые выделения из половых путей. Однако они могут быть вызваны и другими гинекологическими заболеваниями, поэтому необходимы регулярные профилактические осмотры у гинеколога.
Диагностика
Современный алгоритм диагностики дисплазии шейки матки включает в себя следующие методы:
- осмотр шейки матки в зеркалах;
- мазок на онкоцитологию с эндо и экзоцервикса (жидкостная онкоцитология);
- мазок ПЦР на ВПЧ ВКР (не менее 14 типов);
- расширенная кольпоскопия;
- биопсия шейки матки с гистологическим исследованием;
- эндоцервикальный образец (при отсутствии возможности визуализации всей зоны трансформации);
- иммуноцитохимическое исследование с определением коэкспресии онкобелков p16/Ki67 (для оценки риска наличия поражения высокой степени тяжести).
Лечение
Выбор метода лечения зависит от степени тяжести дисплазии, возраста пациентки, репродуктивных планов.
Консервативное лечение:
- возможно у молодых пациенток при морфологически подтвержденной дисплазии легкой степени (LSIL, CIN I);
- включает в себя динамическое наблюдение в течение 1,5-2 лет, контроль мазка на онкоцитологию 1 раз в 6 мес, контроль мазка ПЦР ВПЧ ВКР 1 раз в 12 мес;
не рекомендуется противовирусная и иммуномодулирующая терапия как самостоятельный метод лечения, так как не доказана эффективность в предотвращении прогрессирования, а у 60–80% молодых женщин CINI регрессирует самостоятельно в течение 1–2 лет.
Методы хирургического лечения:
- петлевая электроэксцизия - иссечение пораженного участка тонкими проволочными петлями различных размеров и форм с захватом части цервикального канала;
- радиоволновая конизация - удаление аномальной зоны трансформации с более глубоким иссечением эндоцервикальных крипт проволочным электродом в форме паруса;
- лазерная вапоризация/криодеструкция - удаление пораженных участков с помощью лазерного луча или жидкого азота, возможно только у молодых пациенток с LSIL, при наличии зоны трансформации 1 типа, при отсутствии расхождений результатов
цитологического, кольпоскопического и патологоанатомического исследований, при отсутствии хирургического лечения шейки матки в анамнезе.
Глубина иссечения зависит от зоны трансформации. При ЗТ 1 типа - не менее 7 мм, при ЗТ 2 типа - не менее 10 мм, при ЗТ 3 типа - не менее 15 мм.
После хирургического лечения необходимы регулярные контрольные осмотры с проведением диагностических исследований в зависимости от степени тяжести поражения по данным гистологического исследования.
Хирургическое лечение показано:
-
при отсутствии регрессии CIN I через 1,5 - 2 года;
-
при дисплазии тяжелой степени (HSIL, CIN II, CIN III, AIS);
-
при отсутствии возможности регулярного наблюдения.
Профилактика
Профилактика включает в себя:
- вакцинацию против ВПЧ (оптимально до начала половой жизни);
- регулярные скрининговые обследования (мазок на онкоцитологию + ПЦР ВПЧ ВКР);
- отказ от курения;
- использование барьерных средств контрацепции;
- исключение случайных половых связей;
- своевременное и адекватное лечение ИППП, воспалительных заболеваний половых органов.
Лечение дисплазии шейки матки в ФНКЦентре
Врачи ФНКЦ ФМБА обладают многолетним клиническим опытом, строго следуют федеральным клиническим рекомендациям и международным стандартам лечения, сохраняя при этом индивидуальный подход к каждой пациентке.
Лечение дисплазии шейки матки в ФНКЦентре не только эффективно предотвращает прогрессирование заболевания, но и максимально сохраняет здоровье и репродуктивные возможности пациенток.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.





































![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











