Боли в животе, длительно существующая диарея, повышение температуры, постоянная усталость — всё это частые проявления болезни Крона.
Патология возникает у людей разного возраста, характеризуется многообразием клинических форм, обилием внекишечных проявлений, а также имеет непредсказуемый характер течения.
Подробно о болезни Крона: диагностике, лечении, особенностях диеты — читайте в материале.
Общая информация и определение
Болезнь Крона (БК) — это хроническое аутоиммунное заболевание пищеварительного тракта. Обычно патология поражает отдельные сегменты желудочно-кишечного тракта включая толстую кишку, тонкую кишку, желудок и пещевод. Чаще всего в патологический процесс вовлекаются конечный отдел тонкой кишки и начальная часть толстой кишки. В области поражения воспаление захватывает все слои кишечной стенки. Иногда участки воспаления и язвы могут располагаться по всему желудочно-кишечному тракту: от ротовой полости до анального отверстия. Для болезни Крона также характерны различные внекишечные нарушения, включая поражения опорно-двигательного аппарата, кожи, глаз.
Заболевание протекает хронически, с периодами ремиссий (улучшения состояния) и рецидивов (обострения, возвращения болезни). Болезнь Крона поражает и взрослых, и детей. Первые признаки патологии обычно возникают в молодом возрасте: в периоде от 15 до 35 лет.
Классификация
Классифицируют БК по разным параметрам. Чаще всего применяется Монреальская система, в которой каждая категория получает своё обозначение. Основные параметры этой классификации:
- возраст, в котором диагноз установлен впервые;
- место, в котором находятся очаги воспаления;
- характер течения патологического процесса.
По возрасту постановки диагноза выделяют группы:
-
A 1 — менее 17 лет;
-
А 2 — от 17 включительно до 40 лет;
-
А 3 — в возрасте старше 40 лет.
По локализации — месту расположения очагов:
-
L 1 — очаг затрагивает конечный отдел подвздошной кишки с вовлечением или без слепой кишки;
-
L 2 — любое место в толстой кишке без вовлечения тонкого кишечника или верхних отделов ЖКТ;
-
L 3 — воспаление нижней трети тонкой кишки (с вовлечением или без слепой кишки), сочетающееся с воспалительными очагами в толстом кишечнике;
-
L 4 — очаги расположены в верхних отделах желудочно-кишечного тракта.
Очаги с локализацией L 4 могут присоединяться к формам заболевания с другими обозначениями (L 1-L 3).
По характеру течения выделяют:
-
В 1 — воспаление не осложняется сужением просвета кишечника или свищами, абсцессами;
-
В 2 — болезнь осложняется сужением (стенозом) просвета кишки;
-
В 3 — в стенках кишечника появляются свищи или абсцессы;
-
P — болезнь проявляется поражением в анальной области — формируются трещины, свищи или абсцессы.
Очаги в области ануса могут быть самостоятельным проявлением болезни или сочетаться с другими формам поражения.
Помимо Монреальской системы, существует классификация БК по степени распространённости:
-
локализованная форма болезни — протяжённость участка, на котором найдены очаги воспаления, не более 30 см;
-
распространённая форма болезни — сумма протяжённости всех очагов воспаления составляет 100 см и более.
Отдельно выделяют острую и хроническую формы БК.
При оценке тяжести заболевания учитывается общее состояние, наличие кишечных или внекишечных проявлений, осложнений. Различают лёгкую, средней тяжести и тяжёлую форму БК.
Этиология и патогенез
В точности этиология, то есть, условия, в которых возникает болезнь, не выяснены. Считается, что БК развивается в результате совпадения нескольких факторов: генетической предрасположенности к заболеванию, развития нарушений иммунного ответа, изменений кишечной микрофлоры. Влияют на развитие болезни и неблагоприятные факторы внешней среды.
Бактериальная микрофлора и другие триггеры чрезмерно активируют иммунитет, запуская каскад гуморальных и клеточных реакций. В результате иммунная система атакует не только опасные микроорганизмы, но и стенку пищеварительного тракта, разрушая поверхностные и глубокие ткани. Далее воспалительный процесс распространяется на все слои кишечной трубки с образованием характерных для БК доброкачественных узелков — гранулём.
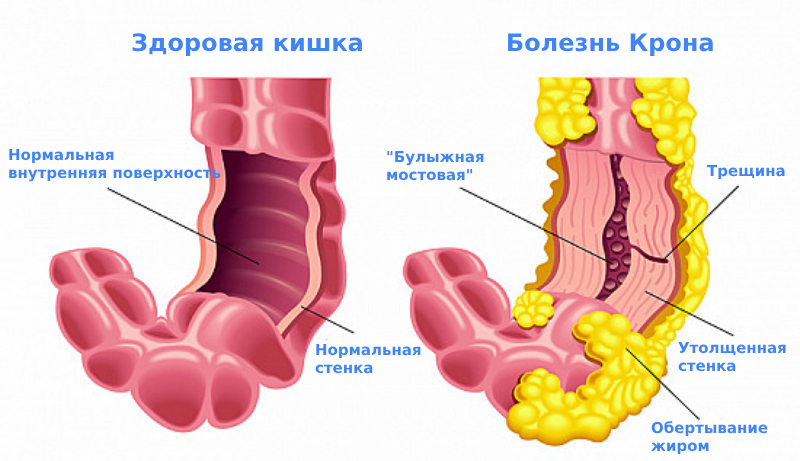
При дальнейшем развитии болезни на слизистой формируются продольные щелевидные язвы с многочисленными поперечными трещинами. Внутренняя поверхность кишки при БК приобретает характерный вид «булыжной мостовой»: в виде булыжников выбухают участки слизистой. При рубцевании язвенных дефектов могут возникать участки сужения (стеноза) просвета кишки.
БК способна поражать любые отделы ЖКТ. Однако чаще всего процесс начинается в илеоцекальной зоне — месте, где тонкий кишечник переходит в толстый. При этом в процесс вовлекается конечный участок подвздошной кишки (окончание тонкого кишечника) и часть слепой (начало толстого кишечника).
Эпидемиология
Заболеваемость БК в мире в последние десятилетия неуклонно увеличивается. Некоторые исследователи связывают это с особенностями питания. Рацион современного человека часто насыщен рафинированными углеводами, животными жирами, а также содержит большое количество пищевых добавок, подсластителей, стабилизаторов и эмульгаторов. Подобные пищевые привычки приводят к нарушениям естественной микрофлоры кишечника и повреждению кишечной слизистой. В пользу версии о связи БК и особенностей питания говорит распространённость болезни Крона в развитых странах.
В северной части планеты и на Западе патология встречается с частотой 1 случай на 200 человек. В европейских странах люди страдают чаще, чем в азиатских, однако и в Азии заболеваемость БК возрастает.
Первый пик заболеваемости отмечается в возрастном диапазоне от 20 до 30 лет, ещё один всплеск приходится на возраст 60-70 лет. БК поражает мужчин и женщин приблизительно с одинаковой частотой.
Симптомы
Проявления БК представлены следующими группами симптомов:
-
Кишечный синдром. Пациент жалуется на боли в животе, постоянные или связанные со спазмами, возникающими преимущественно после еды. Другим распространённым симптомом является диарея — учащённый стул, жидкий либо мягкий, неоформленный. Диарея держится стойко, обычно не менее 6 недель. В кале может присутствовать примесь крови, слизи.
-
Метаболические (обменные) нарушения. Возникают из-за ухудшения всасывания питательных веществ в кишечнике и избыточном выведении их с калом. На фоне обменных нарушений больной теряет вес. В его крови уменьшается содержание белка, нарушается баланс электролитов. В организме формируется дефицит ряда витаминов и минералов.
-
Синдром внутренней интоксикации. Без видимых причин повышается температура тела. Пациент может жаловаться на учащённое сердцебиение, слабость, усталость. Нередко развивается анемия. В анализе крови можно обнаружить лейкоцитоз, тромбоцитоз, повышение СОЭ.
-
Системные внекишечные проявления.
Внекишечные проявления связаны с аутоиммунной реакцией организма, воспалительным процессом, или с длительными нарушениями метаболизма. Среди них:
-
поражение и воспаление суставов — артриты, артралгии, спондилит;
-
заболевания глаз — иридоциклит, увеит, эписклерит;
-
поражение кожи и слизистых — узловатая эритема, афтозный стоматит;
-
поражение печени и жёлчного пузыря — гепатит, желчнокаменная болезнь, стеатоз, холангит;
-
образование тромбов, тромбоз сосудов;
-
уменьшение плотности и прочности костей (остеопороз);
-
нарушение белкового обмена (амилоидоз).
В зависимости от распространённости и длительности существования БК, характера внекишечных симптомов болезнь может протекать в тяжёлой, среднетяжёлой и тяжёлой форме. Как правило, симптомы развиваются постепенно, но могут возникать внезапно.
На ранних стадиях болезни Крона симптоматика может быть не выражена, смазана, что затрудняет диагностику. Случается так, что в момент определения диагноза у пациента уже имеются осложнения.
В детском возрасте БК проявляет себя более агрессивным течением. Чаще встречается распространённая форма болезни, могут быстро развиться осложнения.
Причины
К возникновению заболевания приводит сочетание нескольких причин:
-
генетической предрасположенности;
-
изменения микрофлоры кишечника;
-
нарушения иммунитета;
-
воздействия неблагоприятных факторов среды.
К пусковым факторам, способным инициировать начало процесса, относятся:
-
курение;
-
недостаток в рационе источников растительной клетчатки — овощей, фруктов;
-
высокое содержание в пище животных белков;
-
употребление большого количества мяса, особенно красного;
-
кишечные инфекции;
-
дефицит витамина D;
-
нервный стресс.
Влияние факторов риска особенно значимо в детском и подростковом возрасте.
Диагностика
Диагностику проводит врач-гастроэнтеролог или колопроктолог. При беседе с пациентом доктор уделяет внимание характеру болей, уточняет частоту стула, выраженность и длительность диареи. Также врач отмечает эпизоды повышения температуры, признаки анемии, других сопутствующих заболеваний. Обязательно осматриваются кожные покровы, слизистые. Для выявления изменений в перианальной зоне проводится осмотр этой области, для оценки состояния прямой кишки — пальцевое ректальное исследование.
При подозрении на болезнь Крона назначаются лабораторные анализы:
-
крови — развёрнутый общий и биохимический;
-
кала — на скрытую кровь, фекальный кальпротектин.
Из инструментальных исследований наиболее информативны:
-
илеоколоноскопия — эндоскопическое исследование нижних отделов пищеварительного тракта, а именно толстой и конечного отдела тонкой кишки;
-
ЭГДС — эндоскопический осмотр верхних отделов ЖКТ: пищевода, желудка и двенадцатиперстной кишки;
-
обзорная рентгенография брюшной полости;
-
КТ или МРТ брюшной полости.
Рекомендуется взятие биопсии (образца тканей) из очагов поражения для выполнения гистологического анализа тканей.
Дополнительные инструментальные и лабораторные исследования проводятся обычно для дифференциальной диагностики с другими заболеваниями ЖКТ. Болезнь Крона может иметь сходные признаки с острым аппендицитом, язвенным колитом, вирусными и инфекционными колитами, паразитозами, гельминтозами, раком прямой кишки.
Возможные осложнения
При длительном течении БК возможно развитие осложнений:
-
стриктур (сужений) просвета кишечника или других отделов ЖКТ;
-
кишечной непроходимости;
-
кишечных кровотечений;
-
анальных трещин, воспаления окружающей анус клетчатки;
-
образования свищей: кишечно-кожных, межкишечных, кишечно-пузырных;
-
формирование абсцессов в стенках пищеварительного тракта или в брюшной полости.
Внекишечные осложнения болезни Крона имеют системный характер. У больного поражаются суставы, кожа, слизистые, печень. Одно из самых распространённых внекишечных проявлений — анемия. Состояние развивается из-за хронического воспаления, реже из-за кишечного кровотечения или гиповитаминоза В12.
Из-за потери аппетита, нарушения процессов всасывания в кишечнике пациенты могут терять вес, вплоть до развития истощения.
Лечение
Лечение болезни Крона включает медикаментозную терапию, хирургическую помощь и диетотерапию. Важное значение придаётся также психологической поддержке пациента. Общая цель лечения — добиться долгосрочной ремиссии, не допустить осложнений, снизить количество госпитализаций и улучшить качество жизни больного.
Консервативные методы лечения
При разработке тактики лечения врач учитывает тяжесть состояния пациента, выраженность и распространенность очагов в пищеварительном тракте. Имеет значение длительность заболевания, частота рецидивов, эффективность предыдущей терапии.
Медикаментозную поддержку условно разделяют на такие группы:
-
средства для снятия обострения: системные противовоспалительные и гормональные препараты, иммуносупрессоры, антибактериальные препараты;
-
средства для предупреждения рецидива: поддерживающие иммуносупрессоры и противовоспалительные;
-
симптоматические препараты для коррекции интоксикационных и внекишечных проявлений: обезболивающие, противодиарейные средства, витамины, препараты железа при анемии.
В процессе лечения необходим регулярный контроль основных показателей крови. Терапия в стадии обострения проводится, как правило, в стационаре. Поддерживающее лечение в период ремиссии ведётся амбулаторно.
Хирургические методы лечения
Показаниями к вмешательству выступают острые или хронические осложнения:
-
кишечное кровотечение;
-
перфорация (нарушение целостности) кишки;
-
кишечные свищи;
-
стриктуры;
-
непроходимость кишечника.
-
неэффективность консервативного лечения
Тактика хирургического лечения БК подразумевает выполнение ограниченных резекций, то есть иссечений поражённой части кишки, однако в ряде случаев при тяжелом течении заболевания и неэффективности консервативного лечения пациентам выполняются расширенные операции с полным удалением толстого кишечника и выведением концевой илеостомы на живот. Выявленные абсцессы обязательно вскрываются, санируются и дренируются, патологические каналы, то есть свищи, ликвидируются.
В дополнение к хирургическому назначается медикаментозное лечение.
Диетотерапия
Пациентам с БК рекомендуется механически и химически щадящая диета, которая призвана уменьшить воспаление, стимулировать процессы заживления, снять неприятные симптомы.
Некоторые рекомендации по питанию:
- Рацион должен содержать увеличенное количество белка и витаминов.
- Еда должна быть тёплой, мягкой, легко проглатываться. Блюда можно варить, тушить, запекать.
- Питаться нужно регулярно и дробно: 5-6 раз в сутки.
- Пациенту нельзя голодать и переедать.
- Исключаются продукты, раздражающие слизистую (острое, солёное, жареное, овощи и фрукты в натуральном виде, колбаса, копчёности, пр.).
- Снижается содержание жиров и простых углеводов в рационе.
- Ограничивается употребление красного мяса.
По мере наступления ремиссии диета смягчается.
При тяжёлой форме болезни в острой стадии пациента могут перевести на искусственное питание. При парентеральном способе пищевые вещества (глюкоза, аминокислоты, липиды, витамины) поступают через капельницу. При энтеральном питательная смесь в жидком виде вводится перорально, через рот. Искусственное питание снижает нагрузку на органы пищеварения и восполняет недостаток нутриентов.
Для составления индивидуальной программы питания при болезни Крона рекомендуется обратиться к врачу-диетологу.
Клинические рекомендации
Клинические рекомендации — это основной документ, по которому строится диагностика и лечение болезни. Рекомендации разрабатываются систематически, раз в несколько лет. Утверждает протоколы Научно-практический Совет Минздрава РФ. Документы содержат разъяснения по медицинской помощи в разных клинических случаях. Адресованы они практикующим врачам.
Для болезни Крона актуальны два документа:
ID: 176_2. Болезнь Крона. Клинические рекомендации. Возрастная категория — взрослые. Коды по Международной классификации болезней: K50. Утверждены в 2024 году.
ID: 682_2. Болезнь Крона. Клинические рекомендации. Возрастная категория — дети. Кодирование по Международной классификации болезней: K50, K52.9, K52.3 Утверждены в 2024 году.
Все рекомендации основаны на принципах доказательной медицины. Их цель — дать практикующему врачу наиболее актуальную информацию о том, как распознать и лечить болезнь.
Прогноз и профилактика
Полностью болезнь Крона на данном этапе развития медицины не излечивается. Однако при систематическом лечении и соблюдении врачебных рекомендаций возможна стойкая долговременная ремиссия.
Пациенты с БК находятся на диспансерном учёте и регулярно проходят мониторинг, определяющий активность заболевания. Поддерживающая терапия проводится в том числе и в периоды ремиссии.
Преимущества лечения в ФНКЦ
В многопрофильном центре ФНКЦ ФМБА созданы все условия для диагностики болезни Крона, выбора оптимального курса лечения и реабилитации:
-
Мощная лабораторно-диагностическая база позволяет точно определять заболевания даже в сложных случаях.
-
Приём ведут врачи с многолетним клиническим опытом работы.
-
Применяется междисциплинарный подход к ведению пациентов: проводятся консилиумы с привлечением специалистов смежных профилей.
-
Полный спектр терапевтической и хирургической помощи оказывается в соответствии с актуальными клиническими протоколами.
-
В приоритете выполнение органосохраняющих операций по минимально инвазивным методикам.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.





































![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











